Ärztlicher Reha-Entlassungsbericht
(→Ärztlicher Entlassbrief zu Storyboard 1 im Detail) |
(→Ärztlicher Entlassbrief zu Storyboard 2 im Detail) |
||
| Zeile 1.235: | Zeile 1.235: | ||
''Herr Frank Muster, geboren am 10.03.1950 in Flensburg wohnhaft in 10704 Berlin befand sich in der Zeit von 14.01.08 bis zum 23.02.08 in einer vollstationären Reha-Maßnahme (VSNR: 66100350M008, Maßnahmen-Nummer 10A5 der DRV-Bund, bearbeitet unter Kennzeichen 4567) im Reha-Zentrum Teltow, Klinik Seehof (Insitutionskennzeichen 223456789, Abteilung 3100). <br\> Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und zur Endabnahme / Endzeichnung an den Leitenden Arzt gegeben. Durch dessen Freigabe wird u.a. die Versendung an den RV-Träger und den behandelnden Arzt veranlasst.'' | ''Herr Frank Muster, geboren am 10.03.1950 in Flensburg wohnhaft in 10704 Berlin befand sich in der Zeit von 14.01.08 bis zum 23.02.08 in einer vollstationären Reha-Maßnahme (VSNR: 66100350M008, Maßnahmen-Nummer 10A5 der DRV-Bund, bearbeitet unter Kennzeichen 4567) im Reha-Zentrum Teltow, Klinik Seehof (Insitutionskennzeichen 223456789, Abteilung 3100). <br\> Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und zur Endabnahme / Endzeichnung an den Leitenden Arzt gegeben. Durch dessen Freigabe wird u.a. die Versendung an den RV-Träger und den behandelnden Arzt veranlasst.'' | ||
| − | {| | + | {{BeginPurpleBox|Storyboard 2}} |
| − | + | '''Diagnosen:''' | |
Kombinierte Persönlichkeitsstörung (narzisstisch-sensitiv) F61 ( - / gesichert / unverändert) | Kombinierte Persönlichkeitsstörung (narzisstisch-sensitiv) F61 ( - / gesichert / unverändert) | ||
| Zeile 1.559: | Zeile 1.559: | ||
Des weiteren werden regelmäßige Nachsorgeuntersuchungen bezüglich des Carcinoms empfohlen. | Des weiteren werden regelmäßige Nachsorgeuntersuchungen bezüglich des Carcinoms empfohlen. | ||
| − | '''Entlassungsmedikation:''' | + | '''Entlassungsmedikation:'''<br/> |
| − | Citalopram Tbl. 30 mg 1-0-0 | + | Citalopram Tbl. 30 mg 1-0-0<br/> |
| − | Beloc Zok Tbl. 1-0-0 | + | Beloc Zok Tbl. 1-0-0<br/> |
| − | + | {{EndPurpleBox}} | |
==Referenzen== | ==Referenzen== | ||
Version vom 22. Juni 2015, 20:47 Uhr
|
|
This article or section is in the middle of an expansion or major restructuring and is not yet ready for use. You are welcome to assist in its construction by editing it as well. If this article has not been edited in several days, please remove this template. This article was last edited by Wikiadmin (talk| contribs) 10 years ago. (Purge) Diese Seite oder Abschnitt ist derzeit ein Entwurf und ist noch nicht fertiggestellt. Du bist eingeladen, bei der Fertigstellung mitzuwirken. Wenn dieser Beitrag länger als einige Tage nicht editiert wurde, entferne diese Vorlage. This article was last edited by Wikiadmin (talk| contribs) 10 years ago. (Purge) |
|
|
Dieses Dokument gibt wieder:
Implementierungsleitfaden Ärztlicher Reha-Entlassungsbericht (1.10). Die Teilmaterialien gehören der Kategorie cdarehaa an. |
Einheitlicher Entlassungsbericht in der medizinischen Rehabilitation der gesetzlichen Rentenversicherung
auf der Basis der HL7 Clinical Document Architecture Release 2
HL7 Deutschland, DRV-Bund
| Version: | 1.10 |
| Datum: | 23. November 2009 |
| Status: | |
| Verfahren: | {{{Verfahren}}} |
| Realm: |
| Abstimmungsdokument | |||
|---|---|---|---|
| Version | Datum | Status | Realm |
| 1.10 | 23.11.2009 | ||
| [download] | |||
| Kontributoren | ||
|---|---|---|
| Deutsche Rentenversicherung Bund | Berlin | |
Inhaltsverzeichnis
- 1 Dokumenteninformationen
- 2 Einleitung
- 3 Konzept und Begründung
- 4 Dynamisches Modell
- 5 CDA R2 Dokument und Header
- 5.1 Mapping der Items des DRV-Leitfadens nach CDA
- 5.2 Dokumentenstruktur
- 5.3 typeId-Element
- 5.4 templateID
- 5.5 Dokumenten-Id
- 5.6 Typisierung des Dokuments
- 5.7 Zusätzliche Dokumenttyp-Bezeichnung
- 5.8 Erstellungsdatum des Dokuments
- 5.9 Vertraulichkeit des Dokuments
- 5.10 Sprache des Dokuments
- 5.11 Versionierung des Dokuments
- 5.12 Rehabilitandendaten
- 5.13 Rehabilitationseinrichtung
- 5.14 Unterschriftsdatum und Unterzeichner
- 5.15 Weitere teilnehmende Parteien (Participants)
- 6 CDA R2 Body
- 6.1 Abschnitte im Reha-Entlassungsbericht
- 6.2 Beschreibung der Abschnitte
- 6.2.1 Aufnahme, Entlassung, Entlassungsform und Arbeitsfähigkeit
- 6.2.2 Diagnosen
- 6.2.3 Gewicht, Größe, Ursache der Erkrankung und Arbeitsunfähigkeitszeiten
- 6.2.4 Empfehlungen
- 6.2.5 Sozialmedizinische Beurteilung der Leistungsfähigkeit (Blatt 1a)
- 6.2.6 Dokumentation therapeutischer Leistungen (Blatt 1b)
- 6.2.7 Arztbericht (Blatt 2 ff.)
- 6.2.7.1 Allgemeine und klinische Anamnese
- 6.2.7.2 Jetzige Beschwerden und Beeinträchtigungen in Beruf und Alltag
- 6.2.7.3 Gegenwärtige Therapie
- 6.2.7.4 Allgemeine Sozialanamnese
- 6.2.7.5 Arbeits- und Berufsanamnese
- 6.2.7.6 Aufnahmebefund, Vorbefunde, ergänzende Diagnostik
- 6.2.7.7 Therapieziele in der Rehabilitation
- 6.2.7.8 Rehabilitationsverlauf
- 6.2.7.9 Rehabilitationsergebnis
- 6.2.7.10 Sozialmedizinische Epikrise
- 6.2.7.11 Nachsorgeempfehlungen
- 6.2.7.12 Beispielfragment
- 7 Allgemeine Definitionen und Transport
- 8 Unterstützende Dokumente
- 9 Anhang
Dokumenteninformationen
Einleitung
Einführung
Bereits im Vorfeld der Einführung der elektronischen Gesundheitskarte gibt es im Gesundheitswesen die vielfältigsten Aktivitäten, die sich der Digitalisierung von Dokumenten, der Speicherung von Daten in elektronischen Akten oder einer internen und sektorenübergreifenden elektronischen Kommunikation widmen. Es ist deshalb besonders wichtig schon heute Wege zu beschreiten, um eine einheitliche Kommunikationsbasis zwischen den verschiedenen Institutionen im Gesundheitswesen zu schaffen.
Der elektronische Arztbrief stellt hierbei für die Ärzteschaft das wichtigste Dokument dar, das mit ihren Kollegen innerhalb der eigenen Einrichtung oder über Einrichtungsgrenzen hinaus elektronisch ausgetauscht wird.
Der Verband der Hersteller von IT für das Gesundheitswesen e.V. (VHitG) leistet für die Umsetzung des elektronischen Arztbriefs seinen Beitrag und hat im Rahmen der Initiative „Intersektorale Kommunikation“ im April 2006 mit dem „Implementierungsleitfaden Arztbrief“ (siehe [eArztbrief]) einen entscheidenden ersten Schritt gemacht. Unter Nutzung von HL7 Version 3 und insbesondere der so genannten Clinical Document Architecture (Release 2) wurde für das deutsche Gesundheitswesen eine Basis zur Abbildung des papierbasierten Arztbriefs in eine elektronische Repräsentanz geschaffen. Die XML-basierte Abbildung ermöglicht die standardisierte Übernahme strukturierter Dateninhalte für die Weiterbehandlung des Patienten. Somit entfallen Neueingaben durch den weiterbehandelnden Arzt und die Datenqualität wird nachhaltig gesteigert. Auf dieser Grundlage sind weitere Leitfäden entstanden wie der Labor-, Medikamenten-, und Diagnosen-Leitfaden, die die entsprechende Abbildung dieser Daten im Arztbrief beschreiben.
Mit ihrer Zuständigkeit für die Rehabilitation und den Betrieb von eigenen Rehabilitations-Einrichtungen ist auch die Deutsche Rentenversicherung im Gesundheitswesen eingebunden. Auf dem Weg zu einer papierlosen Verarbeitung gibt es bei der Deutschen Rentenversicherung derzeit verschiedene entsprechende Projekte. Im Zusammenhang mit diesen Aufgaben wird die Abstimmung einer Kommunikationsbasis auf der Grundlage von strukturierten, maschinell auswertbaren Dokumenten, im Hinblick auf den Datenaustausch mit anderen Partnern im Gesundheitswesen, als ein sehr wichtiges Ziel angesehen. Sie wird auch als eine ausgezeichnete Vorbereitung auf die Anforderungen der kommenden fakultativen Anwendungen der elektronischen Gesundheitskarte betrachtet.
Zu diesem Zweck hatte die Deutsche Rentenversicherung Bund gemeinsam mit dem VHitG zunächst den „Implementierungsleitfaden eReha-Kurzbrief“ entwickelt ([rehaKB]). Der ärztliche Reha-Kurzbrief ist eine sehr komprimierte Kurzform des ausführlichen Reha-Entlassungsberichtes und wird dem Patienten bei seiner Entlassung für den Hausarzt mitgegeben. Er ist recht übersichtlich und beinhaltet u. a. die entscheidenden zusammengefassten Informationen zur durchgeführten Reha-Maßnahme und Hinweise zur Weiterbehandlung im Hausarztbereich. Schon mit der Einbeziehung des Kurzbriefs laut eArztbrief-Spezifikation erreicht man einen schnellen Einstieg in die weit komplexere Spezifikation des umfassenden Entlassungsberichts. Gleichzeitig bietet sich die Möglichkeit, die ersten Arbeitsergebnisse kurzfristig praktisch umzusetzen.
Ein erster Prototyp des eReha-Kurzbriefes wurde auf der ITeG 2007 in Berlin präsentiert.
Reha-Entlassungsbericht
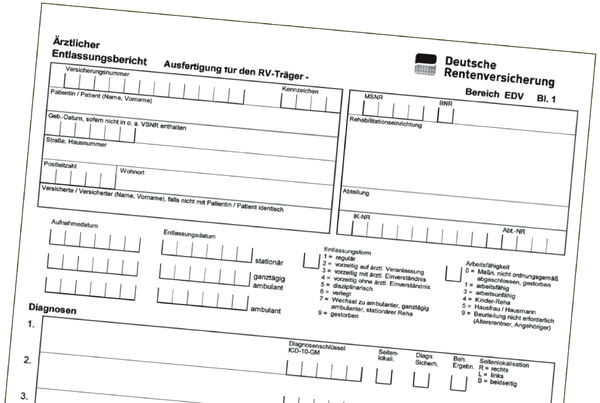
Beim ärztlichen Reha-Entlassungsbericht handelt es sich um ein einheitliches standardisiertes Dokument in der medizinischen Rehabilitation der gesetzlichen Rentenversicherung, welches seit 1977 zur Unterstützung der medizinischen Dokumentation der Rehabilitations- und Rentenverfahren besteht und regelmäßig fortentwickelt wird. Der Entlassungsbericht ist sehr ausführlich, anspruchsvoll und gut strukturiert.
Abbildung 1: Blatt 1 des Formulars zum ärztlichen Reha-Entlassungsberichts.
Der Reha-Entlassungsbericht ist angesichts der jährlich etwa 800.000 von der Deutschen Rentenversicherung durchgeführten Leistungen zur medizinischen Rehabilitation eines der wichtigsten Dokumente, die im Reha-Verlauf erstellt werden. Die hier dokumentierten Daten dienen nicht nur als Grundlage der Qualitätssicherung und der Leitlinienentwicklung im Rehabilitationsprozess, sondern vor allem auch der sozialmedizinischen Transparenz zum Beispiel bei Entscheidungen über Renten wegen Erwerbsminderung oder im Zuge von Anschlussheilbehandlungen.
Der diesem Implementierungsleitfaden zugrunde liegende Leitfaden zum Ausfüllen des papiernen Dokuments ([drvALF]) wurde in seiner dritten überarbeiteten Fassung von einer Projektgruppe des Ärztegremiums der Deutschen Rentenversicherung zusammengestellt und von den zuständigen Gremien im Frühjahr 2007 zustimmend zur Kenntnis genommen.
Abbildung 2: Leitfaden zum Ausfüllen des papiernen ärztlichen Reha-Entlassungsberichts (siehe [drvALF]).
Die Ärztinnen und Ärzte der Rehabilitationseinrichtungen werden auch weiterhin in ihrer Doppelrolle als Behandler und Gutachter gefordert. Für die Abfassung eines „guten“ Reha-Entlassungsberichtes gilt nach wie vor, möglichst alle in der Gliederung aufgeführten Bereiche abzuhandeln und den Schwerpunkt auf jene Informationen zu legen, die von klinischer und vor allem sozialmedizinischer Bedeutung sind. Dieses wurde bei der Konzipierung des Implementierungsleitfaden für den eReha-Entlassungsbericht berücksichtigt.
Basisdokumente
Zusammenfassend seien im Folgenden die Dokumente genannt, die die Basis für diesen Implementierungsleitfaden darstellen:
- Implementierungsleitfaden Arztbrief ([eArztbrief])
- Leitfaden zum Ausfüllen des ärztlichen Reha-Entlassungsberichts ([drvALF])
- Implementierungsleitfaden eReha-Kurzbrief ([rehaKB])
Hinweise zum Leitfaden
Hinweise, häufig gestellte Fragen und Antworten (FAQs), offene Punkte allgemein, offene Punkte in Bezug auf HL7 als Standard und Konformitäts-Regeln können im Text besonders hervorgehoben werden.
| Hinweise | |
 |
häufig gestellte Fragen und Antworten (FAQs) |
 |
offene Punkte allgemein |
 |
offene Punkte in Bezug auf HL7 als Standard |
 |
Konformitäts-Regeln |
Konzept und Begründung
Zweck
In diesem Implementierungsleitfaden werden primär die Ergänzungen zum bzw. Spezialisierungen vom bestehenden Implementierungsleitfaden „eArztbrief“ beschrieben. Eine ausführliche Behandlung aller möglichen und nötigen Definitionen bei der Verwendung von CDA Release 2 im Arzt-briefkontext sind im Implementierungsleitfaden „eArztbrief“ zu finden (siehe [eArztbrief]). Für die Entwicklung oder Implementierung des eReha-Entlassungsberichts sind somit beide Dokumente notwendig.
Beteiligte Organisationen
Der VHitG repräsentiert 90% der Krankenhaus-Informationssystem-Her-steller sowie Hersteller des ambulanten und des Apothekenbereichs. Dem VHitG fällt die fachlich-technische Unterstützung bei der Entwicklung des Leitfadens zu. Darüber hinaus setzen die relevanten Mitglieder des VHitGs im freien Markt den elektronischen Reha-Entlassbericht in den Reha-Einrichtungen und den stationären und ambulanten Einrichtungen ein. Die Deutsche Rentenversicherung Bund betreibt als Leistungserbringer 22 Reha-Zentren mit insgesamt 27 Kliniken für unterschiedliche medizinische Indikationen. Die Deutsche Rentenversicherung Bund unterstützt auch weiterhin die Ini-tiative „Intersektorale Kommunikation“. Im Rahmen der gemeinsamen Kooperation wurde die Erstellung des Implementierungsleitfadens für den eReha-Entlassungsberichtes auf Basis der Standards HL7 Version 3 CDA Release 2.0 beschlossen. Neben ihrem fachlichen Wissen bringt die Deut-sche Rentenversicherung Bund die Erfahrungen in die Kooperation ein, die in den vergangenen Jahren bei der aktiven Mitarbeit im Aktionsforum Telematik im Gesundheitswesen (ATG) bei der Erstellung von Manage-mentpapieren zum eArztbrief und zur ePatientenakte erworben wurden. Gleichzeitig beabsichtigt die Deutsche Rentenversicherung Bund die Resultate der Zusammenarbeit im Zuge der Einführung des DRV-einheitlichen Entlassungsberichtes in seiner Auflage 2008 in ihren Kliniken über das KLInet-Verfahren (DRV-Bund Klinik-Informations-System) praktisch umzusetzen.
Fokus
Der vorliegende Implementierungsleitfaden richtet sich an Software-Entwickler, Projektbetreuer und Berater, die allgemein mit Implementierungen und Integrationen im Umfeld des „Arztbriefes“ vertraut sind. Der Leitfaden beschreibt die Spezialisierung und Erweiterungen des bestehenden Implementierungsleitfadens „Arztbrief auf Basis HL7 Clinical Docu-ment Architecture Release 2“ im Kontext des allgemeinen Ausfüll-Leitfadens zur Erstellung des DRV-einheitlichen Entlassungsberichtes in seiner Auflage von 2007 ([drvALF]).
Grundlagen
Grundlagen und allgemeine Beschreibungen zu HL7 Version 3 und der Clinical Document Architecture sind im [eArztbrief] zu finden. Ergänzend sei hier angemerkt, dass ein Verständnis des DRV-Ausfüll-Leitfadens ([drvALF]) vorausgesetzt wird.
Konformanz
Ein zu diesem Leitfaden konformer eReha-Entlassungsbericht ist zunächst ein valides CDA Release 2 XML-Dokument mit Header und Body. Ein konformer eReha-Entlassungsbericht kann weiterhin fehlerfrei gegen das CDA Schema (xsd) validiert werden und erfüllt außerdem alle „Geschäfts-regeln“ im weiteren Text dieses Dokuments. Dies spiegelt ein generelles Konzept im Umgang mit Dokumenten (und Nachrichten) wieder: die Validierung in zwei Schritten. Im ersten Schritt stellt dies die Validierung gegen zugehörige XML-Schemas dar. Das zum eReha-Entlassungsbericht gehörige Schema ist das unveränderte generische, offizielle CDA Release 2 Schema (siehe Anhang 7.1). Darüber hinaus sind eine Reihe von Schematron Skripts denkbar, die für einen zweiten „Validierungsschritt“ genutzt werden und letztlich die Detail-regelungen in diesem Leitfaden wiedergeben sowie die Einhaltung der Ge-schäftsregeln sicherstellen können. Diese Schritte werden auch als Temp-lates bezeichnet, allgemeine Arbeiten zu diesem Thema sind zurzeit in Gange, jedoch noch nicht abgeschlossen, so dass wir hier auf bewährte Techniken (XML-Schema und Schematron) zurückgreifen. Eine XML-Instanz, die kein valides CDA-Dokument ist oder sich nicht ge-gen das XSD-Schema validieren lässt, oder im Widerspruch zu den ange-gebenen Geschäftsregeln steht, ist kein gültiger eReha-Entlassungsbericht im Sinne dieses Implementierungsleitfadens. Die hier verwendeten Constraints basieren zum Teil auf extern kontrollierten Vokabularen, die sich nach Verabschiedung dieses Implementierungsleitfadens ändern könnten. Solange der HL7-Template-Formalismus noch in Arbeit ist, ermöglicht CDA die Identifikation der verwendeten Templates bzw Implementation Guides vom CDA-Dokument aus mittels eines eindeutigen Identifikators. Der Einsatz von so genannten „templateId” Elementen sichert zu, dass eine CDA-Instanz nicht nur CDA-konform ist, sondern auch dem referenzierten Template oder Implementierungsleitfaden entspricht. Mit Zusicherung ist dabei nur eine informelle Behauptung des Erzeugers des jeweiligen elektronischen Dokuments gemeint und nicht notwendigerweise auch eine erfolgreich durchgeführte Validierung bzw. Zertifizierung.
Zertifizierung
Derzeit ist nicht beabsichtigt, eine Zertifizierung auf Grundlage dieses Leitfadens durchzuführen.
Stabilität der verwendeten Standards
Standards in der Medizin, so auch Kommunikationsstandards, entwickeln sich kontinuierlich weiter, um den ständig ändernden Anforderungen gerecht zu werden. Allerdings ist eine kontinuierliche Weiterentwicklung in Bezug auf reale Implementierungen nicht handhabbar. Deshalb wählt man zu einem gegebenen Zeitpunkt, im Sinne einer Momentaufnahme, die zu verwendenden Standards aus und „friert“ diesen für eine Zeit lang ein. Das heißt für diesen Leitfaden, dass in Bezug auf die verwendeten Standards stabile Verhältnisse für mehrere Jahre zu erwarten sind. HL7 konstatiert zudem die Möglichkeit, dass Versionen, die zum Beispiel auf unterschiedlichen Implementation Technology Specifications (ITS) beruhen, durch Transformationen (z. B. mittels XSLT) ineinander überführbar sind. CDA Release 2 ist ANSI Standard seit Mai 2005 ([ansicdar2]). Dieser Leitfaden fußt auf ANSI/HL7 CDA R2-2005, derweil gehen die Entwicklun-gen bei CDA weiter und Implementierungen (so auch die auf diesem Leit-faden basierten) liefern Verbesserungsvorschläge. Die verwendeten Datentypen sind mit den Festlegungen in „XML Implementation Technology Specification - Data Types Release 1“ schon länger ANSI Standard (seit der Jahreswende 2004/05). Diese sind auch im Leitfaden "HL7 Version 3 Datentypen und CMETs Leitfaden für das Deutsche Gesundheitswesen" [dtcmetv3-hl7de] veröffentlicht.
Bezug zum HL7 Version 3 Nachrichtenaustausch
Das CDA-Informationsmodell stellt eine Beschreibung für die Nutzinhalte von medizinischen Dokumenten zur Verfügung. Dabei wird aber explizit kein Hinweis auf den elektronischen Informationsaustausch von CDA-Dokumenten gegeben. Von Seiten HL7 wird dieses durch die Einbeziehung in das Nachrichtenkonzept von HL7 Version 3 vollzogen, insbesondere die abstrakten Trans-mission Informationen (Wrapper-Konstrukte) und weitere Infrastruktur-elemente (u. a. Control Acts). Zur Steuerung von Prozessen im Sinne von Dokumentenaustausch und –management sind in der HL7-Domäne „Medical Records“ alle notwenigen Interaktionen beschrieben. Damit ist eine Use-Case abhängige Koexitstenz von medizinischen Dokumenten und Nachrichten-Konzepten sowie konkrete Einbindbarkeit von CDA-Dokumenten in Nachrichtenabläufe gegeben. Dies stellt aus HL7-Sicht einen wichtigen Eckpfeiler für einen effizienten Austauschstandard im Gesundheitswesen dar.
Dynamisches Modell
Beschreibung der Use Cases und Storyboards
Im Folgenden wird ein so genanntes Storyboard als Basis für den Aufbau des Reha-Entlassungsberichts und die Beispielfragmente beschrieben. Die ausführlichen Entlassberichte als Beispiel sind im Anhang aufgeführt.
Storyboard 1: Reha-Entlassungsbericht (POCD_SN000040DE)
Herr Thomas Müller, geboren am 06.08.1952 in Leipzig, wohnhaft in Beerenstraße 12 in 04103 Leipzig befand sich in der Zeit von 24.09.2007 bis 15.10.2007 in einer stationären Reha-Maßnahme (Versicherungs-Nummer 49060852M002, Maßnahmen-Nummer 11A5 der DRV-Bund, bearbeitet unter Kennzeichen 8374) im Reha-Zentrum Bayerisch Gmain, Klinik Hochstaufen (Insitutionskennzeichen 123456789, Abteilung 0100). Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und letztlich zur Un-terzeichnung an den leitenden Arzt gegeben. Durch dessen Freigabe wird unter anderem die Versendung an den RV-Träger und den behandelnden Arzt veranlasst.
Der elektronische Entlass-Bericht enhält Informationen, die im Anhang im Detail wiedergegeben sind (siehe Abschnitt 8.4).
Storyboard 2: Reha-Entlassungsbericht (POCD_SN000041DE)
Herr Frank Muster, geboren am 10.03.1950 in Flensburg wohnhaft in 10704 Berlin befand sich in der Zeit von 14.01.08 bis zum 23.02.08 in einer vollstationären Reha-Maßnahme (VSNR: 66100350M008, Maßnahmen-Nummer 10A5 der DRV-Bund, bearbeitet unter Kenn-zeichen 4567) im Reha-Zentrum Teltow, Klinik Seehof (Insitutionskennzeichen 223456789, Abteilung 3100). Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und zur Endabnahme / Endzeichnung an den Leitenden Arzt gegeben. Durch dessen Freigabe wird u.a. die Versen-dung an den RV-Träger und den behandelnden Arzt veranlasst.
Der elektronische Entlass-Bericht enhält Informationen, die im Anhang im Detail wiedergegeben sind (siehe Abschnitt 8.5).
CDA R2 Dokument und Header
Mapping der Items des DRV-Leitfadens nach CDA
Die folgende Tabelle gibt eine Übersicht über die Items aus dem Leitfaden der DRV-Bund (mit entsprechender Kapitelangabe aus dem Leitfaden, [drvALF]) und das Mapping nach CDA R2 Header und Body, ggf. mit Angabe der zugehörigen Klasse(n) und Attribute.
Tabelle 1: Mapping der Items des Ausfüll-Leitfadens ([drvALF]) nach CDA R2 Header und Body
Dokumentenstruktur
Die folgende Tabelle gibt eine Übersicht über die für den eReha-Entlassungsbericht relevanten CDA-Header-Elemente, deren Datentyp bzw. Bedeutung und deren Kardinalität.
Tabelle 2: Übersicht über die im Kontext Reha-Entlassungsbericht benutzbaren CDA-Header-Elemente, deren Datentyp bzw. Bedeutung und deren Kardinalität
typeId-Element
Nach dem Root-Element ClinicalDocument muss das folgende, zurzeit konstante XML Element in einem CDA Release 2 Dokument enthalten sein.
hier kommt noch ein Code-Fragment rein
 |
Regel TYID: Die typeID ist wie im obigen XML Fragment gezeigt anzugeben. |
templateID
Die Nutzung von templateID, einem XML Element, das an vielen Stellen im CDA Arztbrief vorkommen kann, ist hier verpflichtend. Dies stellt zunächst einen Platzhalter dar, zu einem späteren Zeitpunkt werden hier die Regeln genannt werden können, denen das ganze CDA Dokument oder Teile davon unterliegen müssen. Dies sind in der Regel Kardinalitäts- und Strukturforderungen oder auch zu erfüllende Erfordernisse in Bezug auf den Inhalt, Vokabularien etc. Vorübergehend werden im Rahmen dieses Leitfadens die Konformanz-Anforderungen wie folgt verpflichtend spezifiziert:
hier kommt noch ein Code-Fragment rein
 |
Regel TPID: Die templateID ist wie im obigen XML Fragment gezeigt anzugeben. |
Dokumenten-Id
id Dokumenten-Id II [1..1]
Die Dokumenten-Id eines Arztbriefs ist ein eindeutiger Instanzidentifikator, der das Dokument weltweit eindeutig und für alle Zeit identifiziert. Ein CDA-Dokument hat genau eine Id. Identifikationen sind vom Typ Instance Identifier (siehe Datentypen). Das XML-Element id weist die XML Attribute @extension und @root auf.
 |
Regel IIRT: Das @root Attribut ist bei Instanzidentifikatoren verpflichtend an-zugeben. |
Im @root Attribut wird das Dokument-erzeugende Anwendungssystem identifiziert. Üblicherweise wird an diese Id noch eine Kennung des An-wendungssystems für Dokument-Ids angehängt.
Im @extension Attribut wird die Dokumentennummer des Anwendungssystems angegeben.
Im folgenden Beispiel hat das ein Dokument erzeugende Anwendungssystem die OID 2.16.840.1.113883.2.6.15.3.427. Dokumenten-Ids sind dadurch gekennzeichnet, dass eine .1 angehängt wird. Das System erzeugt eine interne Nummer für ein Dokument (13234453645), die im @extension Attribut zu finden ist. Zusammen mit dem @root Attribut entsteht so jeweils ein weltweit eindeutiger Instanzidentifikator.
hier kommt noch ein Code-Fragment rein
Für die Kommunikation nach außen muss eine OID gewählt werden, die eindeutig für die Instanz des Anwendersystems ist. In der Regel werden diese OIDs vom Hersteller des jeweiligen Anwendersystems kommen, der seine tatsächlichen Installationen (Applikations-Instanzen) mit entspre-chenden eindeutigen OIDs zu versehen hat. Das heißt, dass jede Installa-tion eines Anbieters eine eindeutige OID besitzt und verwendet. Mandantenfähige Systeme können für jeden Mandanten eine eigene OID haben.
Für weitere Informationen zur Vergabe und Verwendung von OIDs siehe auch die Ausführungen im Anhang Seite 82.
Typisierung des Dokuments
code Dokumententyp CE CWE [1..1]
Über das code Modellattribut der ClinicalDocument Klasse wird eine Typi-sierung des Dokuments vorgenommen. In den hier vorliegenden Fällen ist eines der in der folgenden Tabelle aufgeführten „Discharge Summarization Notes“ zu wählen.
Tabelle 3: Vokabeldomäne (Auszug) für ClinicalDocument.code (OID: 2.16.840.1.113883.6.1 [LOINC]).
Dass es sich bei der entlassenden Einrichtung um eine Reha-Einrichtung handelt, ergibt sich aus der Angabe bei encompassingEncounter (s.u.). Zur eindeutigen Identifikation der Typisierung wird das Codesystem LOINC (Logical Observation Identifiers Names and Codes [LOINC]) verwendet.
Im XML @code Attribute steht der eigentliche Code, @codeSystem ist die OID des LOINC Systems (2.16.840.1.113883.6.1). Der optionale @displayName kann die klartextliche Bedeutung wiedergeben, darf aber von der empfangenden Anwendung selbst nicht ausgewertet werden.
hier kommt noch ein Code-Fragment rein
Zusätzliche Dokumenttyp-Bezeichnung
title zusätzliche Dokumententyp-Bezeichnung ST [0..1]
Beim optionalen title können klartextlich zusätzliche Dokumententypbe-zeichnungen aufgenommen werden. Dabei kann der „Titel“ auch den Dokumententyp, Autoren und das Datum enthalten. Der Name des Patienten darf nicht verwendet werden.
hier kommt noch ein Code-Fragment rein
Erstellungsdatum des Dokuments
effectiveTime Erstellungsdatum des Dokuments TS [1..1]
Das verpflichtende Erstellungsdatum der Dokumentation (Dokument) wird in effectiveTime als Zeitpunkt wiedergegeben.
 |
Regel CDET: Das Erstellungsdatum ClinicalDocument.effectiveTime muss min-destens tagesgenau sein, d. h. es muss mindestens ein Datum mit Jahr, Monat und Tag angegeben sein. |
Die Angabe einer Zeitzone ist optional. Wenn möglich sollte auch Stunde und Minute mit angegeben werden, wenn diese für die Erstellung der medizinischen Dokumentation bekannt ist.
Im Beispiel wurde das Dokument am 24.9.2005 um 16:34 Uhr erzeugt.
hier kommt noch ein Code-Fragment rein
Vertraulichkeit des Dokuments
confidentialityCode Vertraulichkeitsgrad CE CWE [1..1]
Hier wird der Vertraulichkeitsgrad des Dokuments codiert. Zugelassen sind folgende Codes:
Tabelle 4: Vokabel Domäne (Auszug) für ClinicalDocument.confidentiali-tyCode (OID: 2.16.840.1.113883.5.25)
Im folgenden Beispiel sind normale Vertraulichkeitsmaßregeln für das Dokument gültig.
hier kommt noch ein Code-Fragment rein
Sprache des Dokuments
languageCode Sprache des Dokuments CS CNE [0..1]
Die Sprache des Dokuments wird in diesem Attribut gemäß IETF (Internet Engineering Task Force), RFC 1766: Tags for the Identification of Languages nach ISO-639-1 (zweibuchstabige Codes für Sprachen, Klein-buchstaben) und ISO 3166 (hier: zweibuchstabige Ländercodes, Groß-buchstaben) festgelegt.
hier kommt noch ein Code-Fragment rein
Der languageCode ist ein Element des CDA-Headers, das den Sprachenkontext für das gesamte Dokument bestimmt, es sei denn, dies wird für bestimmte Inhalte, z. B. für einen anderssprachig verfassten Abschnitt, anders definiert.
Versionierung des Dokuments
setId Set-Kennung des Dokuments II [0..1] versionNumber Versionsnummer INT [0..1]
Der CDA-Header repräsentiert ebenfalls die Beziehungen zu anderen Do-kumenten mit Referenz auf die oben genannte Dokumenten-Identifikation.
Mittels der Attribute setId und versionNumber kann eine Versionskennung des Dokuments erreicht werden. Entweder können beide Attribute fehlen, oder beide müssen anwesend sein.
Die setId bezeichnet das Set von Dokumenten, die zu einer Reihe von Versionen gehören. Sie bleibt über alle Versionen der Dokumente gleich (initialer Wert bleibt erhalten). Die versionNumber ist eine natürliche Zahl für die fortlaufende Versionszählung. Mit einer neuen Version wird diese Zahl hochgezählt, die setId bleibt gleich.
hier kommt noch ein Code-Fragment rein
Während ein Originalbericht neue eindeutige Werte für Clinical-Document.id (verpflichtend) und setId sowie eine versionNumber von 1 aufweist (letztere beide optional im Orginalbericht), müssen Anhänge oder Ersetzungen von Vordokumenten in jedem Fall diese zusätzlichen Angaben enthalten. Der Zusammenhang zwischen diesen Attributen ist in der Spezifikation zum Arztbrief (siehe [eArztbrief]) erläutert.
Die übrigen Attribute der Klasse ClinicalDocument werden nicht benutzt.
Rehabilitandendaten
Die Art der Daten des Rehabilitanden mit der Fallidentifikation der Rentenversicherung ist im Ausfüllleitfaden beschrieben. Diese werden im Folgenden einzeln aufgeführt.
Abbildung 3: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsberichts zu Rehabilitandendaten
| Hinweis: im eReha-Entlassungsbericht auf CDA-Basis wird das Geburtsdatum des Rehabilitanden/Patienten immer genannt. |
Versicherungsnummer (VSNR)
Die persönliche Versicherungsnummer wird von der Rentenversicherung zur Identifizierung genutzt. Sie wird als id über die participant Beziehung angegeben.
Abbildung 4 Klassen rund um weitere Beteiligte (participants)
id Versicherungsnummer II [1..1]
Die Angabe der Versicherungsnummer erfolgt im extension Attribut, die root OID für Versicherungsnummern der Deutschen Rentenversicherung (DRV) ist 1.2.276.0.76.3.1.100.4.1. Der @typeCode der participation Klasse ist entweder HLD (Holder) oder COV (Covered Party), der @classCode der Klasse associatedEntity ist ent-weder POLHOLD (Policy Holder) oder COVPTY (Covered Party). Näheres dazu ist weiter unten erläutert.
Tabelle 5: Codes für die Klassen participation und AssociatedEntity Wenn bekannt ist, ob der Patient/Rehabilitand der Versicherte ist oder nicht (siehe auch Bemerkungen weiter unten), wird dies in der Klasse associatedEntity im Attribut code spezifiziert.
code Klassifizierung der Versicherung CE CWE [0..1] <= RoleCode
Tabelle 6: Vokabel Domäne for participant.associatedEntity.code
Der Gebrauch der Versicherungsnummer im Zusammenhang mit Versi-chertem oder Angehörigen ist zurzeit (noch) nicht einheitlich geregelt. Im Idealfall hat jeder Patient/Rehabilitand eine eigene Versicherungsnummer. Wegen der Nichteinheitlichkeit sind die unterschiedlichen Fälle wie folgt deutlich zu machen:
Patient/Rehabilitand ist Versicherter Es wird eine participant Beziehung mit seiner Versicherungsnummer angegeben. In der Klasse associatedEntity wird als code = SELF eingetragen (siehe oben). Damit wird angedeutet, dass es sich um die Versicherungsnummer des Patienten selbst handelt. Der @typeCode der participation Klasse ist HLD (Holder), der @classCode der Klasse associatedEntity ist POLHOLD (Policy Holder). Die Angabe eines Namens (über associatedPerson) kann entfallen.
hier kommt noch ein Code-Fragment rein
Patient/Rehabilitand ist Angehöriger Dies ist zu erkennen an der Tatsache, dass ein Name bei „Versichter“ (siehe Abbildung 3) eingetragen ist. In diesem Falle werden zwei participant Beziehung angegeben. Die erste Angabe enthält die Versicherungsnummer (laut Bescheid). Sie ist dann nicht notwendigerweise die Versicherungsnummer des Patienten oder des Versicherten, sondern ist lediglich die Angabe, unter welcher Nummer die Versicherungsleistungen abgehandelt werden. Der @typeCode dieser participation Klasse ist COV (Covered Party), der @classCode der Klasse associatedEntity ist COVPTY (Covered Party).
Die Angabe in der zweiten participant Beziehung gibt nur den Namen des Versicherten an, hierbei ist die id der associatedEntity in der Regel nicht bekannt und ist daher als fehlend zu markieren (nullFlavor=UNK). Sollte die Versicherungsnummer des Versicherten dennoch bekannt sein, ist es zugestanden, dass diese angegeben wird. Der @typeCode der participation Klasse ist HLD (Holder), der @classCode der Klasse associatedEntity ist POLHOLD (Policy Holder). Diese Vorgehensweise ist notwendig, weil ein Zusammenhang zwischen Versicherungsnummer und Name nicht garantiert ist.
hier kommt noch ein Code-Fragment rein
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Patient/Rehabilitand (Name, Wohnort, Geschlecht, Geburtsdatum)
Mittels der recordTarget Beziehung werden in der Klasse patientRole die Angaben zum Patienten/Rehabilitanden gemacht.
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
| Hinweis: Die Rentenversicherungsträger sind in ihrer Eigenschaft als Kostenträger zur Datensparsamkeit verpflichtet. Der Geburtsort ist im Kontext des Entlassungsberichts (bisher) nicht relevant. |
hier kommt noch ein Code-Fragment rein
Kennzeichen (Sachbearbeitungstelle)
Das Kennzeichen („Team-Kennzeichner“) bezeichnet die für den Einzelfall zuständige Stelle in der Sachbearbeitung des Rentenversicherungsträgers und ist, wenn bekannt, anzugeben. Es ist eine Identifikation einer Zuständigkeit beim jeweiligen Rentenversicherungsträger.
Diese Angabe wird in einer weiteren participation Klasse untergebracht, die den Rentenversicherungsträger identifiziert.
Die id der associatedEntity trägt dabei die Identifikation des Rentenversicherungsträgers. Der @typeCode der participation Klasse ist GUAR (Guarantor), der @classCode der Klasse associatedEntity ist GUAR (Guarantor). Die Angabe der Sachbearbeitungsstelle als Teilorganisation des Trägers wird in scopingOrganization.asOrganizationPartOf.id spezifiziert. Dabei trägt die extension das Kennzeichen, das root Attribut ist auf-gebaut aus der OID des jeweiligen Rentenversicherungsträgers mit dem Suffix 4.19 (zur Spezifizierung, dass es sich um ein Kennzeichen bzw. Sachbearbeitungsstelle innerhalb des Trägers handelt).
hier kommt noch ein Code-Fragment rein
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Ein weiteres Merkmal kann die Maßnahmennummer beim Versicherungsträger sein (siehe hierzu folgenden Abschnitt).
Maßnahme-Nummer (MSNR)
Für jeden Versicherten wird bei jeder Antragsstellung auf eine (medizini-sche) Rehabilitationsleistung eine neue MSNR im Konto vergeben. Durch die MSNR in Verbindung mit der VSNR erfolgt eine Identifikation aller von ihm beantragten und ggf. erhaltenen Rehabilitationsleistungen im Sinne einer „Durchnummerierung“.
Diese Angabe wird ebenfalls in der AssignedEntity Klasse im Attribut id untergebracht, die den Rentenversicherungsträger identifiziert (siehe auch vorigen Abschnitt zu Kennzeichen (Sachbearbeitungstelle)).
Die Angabe der Maßnahmennummer erfolgt nur in Zusammenhang mit der zugehörigen Versicherungsnummer und wird daher damit kombiniert spezifiziert. Dazu wird die Versicherungsnummer mit der Maßnahmennummer und einem Schrägstrich „/“ als Trennzeichen zusammengefügt und als weitere AssignedEntity.id aufgeführt. Zu beachten ist, dass das root Attribut die OID des Rentenversicherungsträgers darstellt, ergänzt um das Suffix .4.20 (= Identifikation Versicherungsnummer + Maßnahmennummer).
hier kommt noch ein Code-Fragment rein
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Berechtigten-Nummer (BNR)
Die BNR wird trägerspezifisch dokumentiert und geht aus den Bewilligungsunterlagen hervor (Ergänzungs-Identifikation).
Diese Angabe wird ebenfalls in der AssignedEntity Klasse im Attribut id untergebracht, die den Rentenversicherungsträger identifiziert (siehe auch vorigen Abschnitt zu Kennzeichen (Sachbearbeitungstelle)). Die Angabe der Berechtigtennummer erfolgt nur in Zusammenhang mit der zugehörigen Versicherungsnummer und wird daher damit kombiniert spezifiziert. Dazu wird die Versicherungsnummer mit der Berechtigtennummer und einem Schrägstrich „/“ als Trennzeichen zu-sammengefügt und als weitere AssignedEntity.id aufgeführt. Zu beachten ist, dass das root Attribut die OID des Rentenversicherungsträgers dar-stellt, ergänzt um das Suffix .4.21 (= Identifikation Versicherungsnummer + Berechtigtennummer).
hier kommt noch ein Code-Fragment rein
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Rehabilitationseinrichtung
Die Angaben zur Rehabilitationseinrichtung mit IK-Nummer, Anschrift und ggf. Abteilung werden bei den Angaben zum Patientenkontakt in der encompassingEncounter Klasse aufgeführt.
Abbildung 5: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungs-berichts zur Rehabilitationseinrichtung
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Adresse der Rehabilitationseinrichtung
Name und Anschrift der Reha-Einrichtung werden in den Attributen name bzw. addr innerhalb der Klasse location.healthCareFacility.location wiedergegeben. Die Art der Einrichtung wird im Attribut code der Klasse location.healthCareFacility angegeben und ist in der Regel RH (Rehabilitationseinrichtung).
Institutionskennzeichen (IK)
Das Institutionskennzeichen (IK-Nummer) der Rehabilitationseinrichtung wird im Attribut id innerhalb der Klasse location.healthCareFacility wiedergegeben. Die OID für Institutionskennzeichen-Nummern ist 1.2.276.0.76.4.5 (root Attribut der id).
Abteilungscode (-nummer) innerhalb der Einrichtung
Die Abteilung innerhalb der Rehabilitationseinrichtung wird in der Klasse serviceProviderOrganization.asOrganizationPartOf angegeben. Dabei wird die Art der Fachabteilung (Abteilungscode) laut Tabelle Anhang II „Fach-abteilungssschlüssel der Rehabilitationseinrichtungen“ des Ausfüllleitfadens und im @displayName der Name der Abteilung spezifiziert. Die OID für diese Tabelle ist 1.2.276.0.76.5.362.
Tabelle 7: Ausschnitt aus der Tabelle Anhang II „Fachabteilungssschlüssel der Rehabilitationseinrichtungen“ OID 1.2.276.0.76.5.362 (siehe [drvALF]).
Zusätzliche Angaben
Zusätzlich zu den oben genannten Angaben muss der dokumentierte (Haupt-)Aufenthalt in code typisiert (ambulant, stationär etc.), der Aufenthaltszeitraum in effectiveTime als Intervall angegeben und die Entlassungsform in dischargeDispositionCode spezifiziert werden.
code Klassifikation des Aufenthaltes CE CWE [0..1] <= ActEncounterCode
Dieser Code wird benutzt, um den Aufenthalt zu klassifizieren. Hier sind momentan die folgenden Codes zu verwenden.
Tabelle 8: Vokabel Domäne für EncompassingEncounter.code
effectiveTime Zeitraum des Aufenthaltes IVL<TS> [1..1]
Die verpflichtende Aufenthaltsperiode wird im effectiveTime Attribut angegeben. Dies ist in der Regel ein Zeitintervall.
dischargeDispositionCode Entlassungsform CE CWE [0..1] <= DRV-Entlassungsform
Die Angabe zur Entlassungsform wird codiert (DRV-Entlassungsform) im dischargeDispositionCode wiedergegeben.
Tabelle 9: Vokabel Domäne for EncompassingEncounter.discharge-DispositionCode mit den Codes zur DRV-Entlassungsform (OID: 1.2.276.0.76.5.364)
Eine Liste der Aufenthalte wie im Blatt 1 des Formulars sind im CDA Body aufgeführt (siehe dort).
hier kommt noch ein Code-Fragment rein
Unterschriftsdatum und Unterzeichner
Dokumente beinhalten Unterzeichner. Dabei gibt es höchstens einen Unterzeichner, der vor dem Gesetz verantwortlich ist (legalAuthenticator) und optional mehrere andere unterzeichnende Personen (authenticator).
Das Datum der Unterschrift sowie der vor dem Gesetz verantwortliche Heilberufler und weitere Unterzeichner sind allesamt Angaben in der Klasse legalAuthenticator bzw. authenticator. Dabei ist das Datum der Unterschrift im Attribut time, der Heilberufler in assignedEntity und die zugehörige Einrichtung in representedOrganization spezifiziert.
hier kommt noch ein Code-Fragment rein
 |
Die Kardinalität des Elements legalAuthenticator ist im Standard 0..1 und sollte 0..* sein (deutscher Use Case). Dies ist als Anpassung für CDA Release 3 eingebracht. |
Weitere teilnehmende Parteien (Participants)
Weitere so genannte „Teilnehmer“ (Participants) sind ebenfalls im Header eines CDA Release 2 Dokuments spezifiziert und müssen angegeben wer-den. Diese sind im Kontext dieses Leitfadens
- der Autor der Dokumentation (author)
- die das Dokument erstellende Organisation (custodian)
Dies sind Beziehungen (relationships), die von der ClinicalDocument Klasse ausgehen.
Autor
Die Autor-Relation gibt den Urheber der Dokumentation und den Zeit-punkt der Autorenschaft wieder. Dies sind in der Regel Personen (Heilberufler).
hier kommt noch ein Code-Fragment rein
Verwaltende Organisation
Die Organisation (custodian), die für die Verwaltung des Dokuments verantwortlich ist, muss verpflichtend in der entsprechenden Klasse wiedergegeben werden.
hier kommt noch ein Code-Fragment rein
CDA R2 Body
Abschnitte im Reha-Entlassungsbericht
Nachfolgend den Rehabilitandendaten und den Angaben zur Rehabilitati-onseinrichtung (Blatt 1) folgen weitere Daten zu Aufenthalten, Arbeitsfä-higkeit, Diagnosen, Entlassbefunde, Empfehlungen sowie (ab Blatt 1a) die sozialmedizinische Beurteilung der Leistungsfähigkeit, Dokumentation the-rapeutischer Leistungen und der Arztbericht (Blatt 2). Diese Informationen werden im Body des CDA-Entlassungsberichts unter-gebracht und im Folgenden beschrieben. Die Informationen werden im CDA Body im Sinne von Level 1 immer in Textform wiedergegeben (verpflichtend) und wo immer möglich auch mit Section-Codes versehen, also auf Level 2 dargestellt. Dies garantiert, dass die Dokumente immer für den Menschen lesbar (und verstehbar) sind. Die Section-Codes, die in diesem Kontext verwendet werden, sind in der folgenden Tabelle zusammengefasst:
Tabelle 10: Section-Codes für die Formularabschnitte (Codesystem-OIDs “DRV-365” = DRV-Formularabschnitte OID 1.2.276.0.76.5.365, “LOINC” = 2.16.840.1.113883.6.1)
Teilweise sind einige Informationen auch in maschinenlesbarer Form (Le-vel 3) anzugeben. Details dazu sind in der Mapping-Tabelle 2: Übersicht über die im Kontext Reha-Entlassungsbericht benutzbaren CDA-Header-Elemente, deren Datentyp bzw. Bedeutung und deren Kardinalität aufge-führt.
Beschreibung der Abschnitte
Aufnahme, Entlassung, Entlassungsform und Arbeitsfähigkeit
Die folgende Tabelle fasst die hier anzugebenden Informationen zusammen. Der Section-Code für diesen Abschnitt ist AEFA (DRV-Formularabschnitte).
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Aufnahme, Entlassung
Die Anwesenheiten des Rehabilitanden in der Einrichtung werden in die-sem Abschnitt dokumentiert. Auf Level 1 wird hier in Form einer Tabelle die Angabe zum Beginn und Ende des Aufenthaltes gemacht.
CODEFRAGMENT
Die Angaben werden zusätzlich in Level 3 in der Encounter-Klasse ange-geben. Hierbei wird der Aufenthalt in effectiveTime als Zeitinterval und die Art des Aufenthalts in codiert in code angegeben. Es können bis zu drei Aufenthalte dokumentiert werden, aber dann nur jeweils ein Aufenthalt pro Art des Aufenthaltes.
code Klassifikation des Aufenthaltes CE CWE [0..1] <= ActEncounterCode
Dieser Code wird benutzt, um den Aufenthalt zu klassifizieren. Hier sind momentan die folgenden Codes zu verwenden.
Tabelle 11: Vokabel Domäne für EncompassingEncounter.code
effectiveTime Zeitraum des Aufenthaltes IVL<TS> [1..1]
Abbildung 6: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungs-berichts zu den Aufenthalten
CODEFRAGMENT
Entlassungsform
Die Entlassungsform (genau eine muss pro Entlassungsbericht angegeben werden) wird ausschließlich über den dischargeDispositionCode der EncompassingEncounter Klasse spezifiziert (siehe Abschnitt 4.13.4 „Zusätzliche Angaben“).
Arbeitsfähigkeit
Die Arbeitsfähigkeit bei Entlassung wird in derselben Section in Level 2 als Text und als separate Observation in Level 3 dargestellt. Hierbei ist im Attribut code eines der folgenden Codes anzugeben.
Tabelle 12: Codes für DRV-Arbeitsfähigkeit (OID: 1.2.276.0.76.5.366)
CODEFRAGMENT
Diagnosen
Die folgende Tabelle fasst die hier anzugebenden Informationen zusam-men. Der Section-Code für diesen Abschnitt ist 29308-4 (LOINC).
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Die Informationen werden in Tabellenform in Level 1 dargestellt. Zusätzlich sind die Diagnosen auch als Observation in Level 3 anzugeben (siehe [eArztbrief] und [Diagnoseleitfaden]).
Diagnosetext
Der Freitext der Diagnose wird in Level 1 in der ersten Spalte der Tabelle der Diagnosen angegeben.
Diagnoseschlüssel
Diagnosen sind nach dem jeweils aktuellen ICD-10-Katalog deutsche Fas-sung (z. B. ICD-10 GM 2007) zu codieren. Der Schlüssel wird in der zwei-ten Spalte der Tabelle der Diagnosen angegeben.
Zusatzkennzeichen Seitenlokalisation
Für die Angabe der Seitenlokalisation, also links, rechts oder beidseitig etc. wird in Level 1 „links“, „rechts“ etc. oder die übliche abkürzende Schreibweise L, R etc. benutzt. Hierfür ist die zweite Spalte der Diagnosentabelle vorgesehen.
In Level 3 wird die Seitenlokalisation im qualifier unterhalb des code Element wiedergegeben. Hierzu ist folgende Codetabelle zu verwenden.
Tabelle 13: Vocabulary Domain für Seitenlokalisation Codesystem: Sciphox (OID: 2.16.840.1.113883.3.7.1.7)
Zusatzkennzeichen Diagnosesicherheit
Als Angaben der Sicherheit/Verlässlichkeit der Diagnose ist in der dritten Spalte in Level 1 der Text anzugeben: „Gesichert“, „Verdacht auf“, „Zu-stand nach“, „Ausschluss von“.
Auf Level 3 werden die verschiedenen Zustände unterschiedlich gehandhabt. Zum value Element des Codes kommt hier ein zusätzliches qualifier Element, dass die Sicherheit der Diagnose angibt.
Tabelle 14: Vocabulary Domain für Sicherheit/Verlässlichkeit Codesystem: Sciphox (OID: 2.16.840.1.113883.3.7.1.8)
Behandlungsergebnis
Das Behandlungsergebnis wird in der vierten Spalte der Tabelle der Diagnosen angegeben. Die folgenden Codes sind dabei zu verwenden:
Tabelle 15: Vocabulary Domain für DRV-Behandlungsergebnis (OID 1.2.276.0.76.5.367)
Das Behandlungsergebnis wird in der Level 3 Darstellung an die gegebene Diagnose gekoppelt mittels einer über entryRelationship (@typeCode = COMP) assoziierten Observation.
Da der Originaltext immer mitgegeben wird (Level 1) und in der Regel von Bedeutung ist, wird dieser in Level 1 markiert (<content> Elemente) und in Level 3 über originalText referenziert.
originalText Bezug zum Originaltext in Level 1
CODEFRAGMENT
Beispielfragment
CODEFRAGMENT
Gewicht, Größe, Ursache der Erkrankung und Arbeitsunfähigkeitszeiten
Die folgende Tabelle fasst die hier anzugebenden Informationen zusammen. Der Section-Code für diesen Abschnitt ist GGUA (DRV-Formular-abschnitte).
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Die Informationen werden in Listenform in Level 2 dargestellt. Zusätzlich sind die Informationen auch als Observation in Level 3 anzugeben.
Aufnahmegewicht
Dieses Item wird auch auf Level 3 als Observation dargestellt. Der observation.code ist X_ADMBW (LOINC), als Einheit ist „kg“ anzugeben.
Entlassungsgewicht
Dieses Item wird auch auf Level 3 als Observation dargestellt. Der observation.code ist X_DISBW (LOINC), als Einheit ist „kg“ anzugeben.
Körpergröße
Dieses Item wird auch auf Level 3 als Observation dargestellt. Der observation.code ist 8302-2 (LOINC), als Einheit ist „cm“ anzugeben.
Ursache der Erkrankung
Die Ursache der Erkrankung (1. Diagnose) wird auf Level 3 wie folgt codiert wiedergegeben.
Tabelle 16: Codes für DRV-Krankheitsursache (OID 1.2.276.0.76.5.368)
Arbeitsunfähigkeitszeiten
Die Arbeitsunfähigkeitszeiten innerhalb der letzten 12 Monate vor Aufnahme werden auf Level 3 wie folgt codiert wiedergegeben.
Tabelle 17: Codes für DRV-Arbeitsunfähigkeitszeiten (OID 1.2.276.0.76.5.369)
DMP-Patient
Die Angabe, ob der Patient an einem DMP Programm teilnimmt, wird auf Level 3 wie folgt codiert wiedergegeben.
Tabelle 18: Codes für DRV-DMP-Patient (OID: 1.2.276.0.76.5.370)
Beispielfragment
CODEFRAGMENT
Empfehlungen
Die Empfehlungen sind einerseits als Ankreuzfelder (Empfehlungskategorien) auf dem Ausfüllformular wiedergegeben, andererseits können Erläuterungen und weitere Empfehlungen klartextlich ergänzt werden.
Abbildung 7: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsberichts zu Empfehlungen
Auf Level 2 werden diese in Listenform wiedergegeben. Der Section-Code ist EMPF (DRV-Formularabschnitte).
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Die Empfehlungskategorien werden auf Level 3 als Observation dargestellt, für jede gewählte Empfehlungskategorie eine. Die Kategorien sind wie folgt codiert.
Tabelle 19: Codes für DRV-Empfehlungskategorien (OID: 1.2.276.0.76.5.371)
CODEFRAGMENT
Sozialmedizinische Beurteilung der Leistungsfähigkeit (Blatt 1a)
Die folgende Tabelle fasst die hier anzugebenden Informationen zusammen. Die Informationen werden in einer Section mit zwei geschachtelten Unterabschnitten angegeben. Der Section-Code für den Hauptabschnitt ist SMBU (DRV-Formularabschnitte), der Abschnitt über die letzte berufliche Tätigkeit hat den Code 21847-9 (LOINC), der Abschnitt zu positivem und negativem Leistungsvermögen erhält den Code SMLV (DRV-Formular-abschnitte).
Die Informationen werden in Listenform in Level 2 dargestellt. Zusätzlich sind die Informationen auch als Observation in Level 3 anzugeben.
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Letzte berufliche Tätigkeit
Dies umfasst die letzte berufliche Tätigkeit im Klartext sowie eine kategorisierte Beurteilung des zeitlichen Umfangs, in dem die letzte berufliche Tätigkeit ausgeübt werden kann.
Abbildung 8: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsbericht zur letzten beruflichen Tätigkeit
Die Kategorien können der folgenden Tabelle entnommen werden.
Tabelle 20: Codes für DRV-Zeitumfang (OID: 1.2.276.0.76.5.372)
Auf Level 3 wird dieser Sachverhalt als eine Observation dargestellt, die die letzte berufliche Tätigkeit im value Attribut (Datentyp ST) angibt. Der Code dieser Beobachtung ist 21847-9 (LOINC). Daran ist über eine entryRelationship der Zeitumfang assoziiert.
CODEFRAGMENT
Positives und negatives Leistungsvermögen, Beschreibung des Leistungsvermögen, Zeitumfang
Positives und negatives Leistungsvermögen wird in Level 1 in der Form von Listen angegeben. Jedes ausgewählte Item wird zudem in Level 3 als Observation dargestellt.
Abbildung 9: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsbericht zum Leistungsvermögen
Tabelle 21: Codes für DRV-Leistungsvermögen (OID: 1.2.276.0.76.5.373)
Zudem sind die Beschreibung des Leistungsvermögens und der Zeitumfang (Codes für DRV-Zeitumfang siehe Tabelle 20) anzugeben.
Abbildung 10: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsbericht zum Zeitumfang
CODEFRAGMENT
Dokumentation therapeutischer Leistungen (Blatt 1b)
Die folgende Tabelle fasst die hier anzugebenden Informationen zusammen. Der Section-Code für diesen Abschnitt ist KTLS (DRV-Formularabschnitte).
 |
Kardinalitäten und Konformanz |
| Hier kommen noch Felder rein |
Die Informationen werden in Tabellenform in Level 1 dargestellt. Zusätz-lich sind die KTL-Angaben auch als Procedure in Level 3 anzugeben. Diese enthält den eigentlichen KTL-Schlüssel im code Attribut, Dauer und Anzahl sind als qualifier anzugeben. Falls Erläuterungen gegeben werden sollen, können diese an das Ende der Tabelle gestellt werden. Hierzu wird ein entsprechender Text mit <paragraph> gekennzeichnet.
code KTL-Schlüssel CD CWE [1..1]
Hiermit wird der Typ der Leistung spezifiziert. Für die Codierung der Pro-zeduren muss der jeweils aktuelle KTL-Schlüssel in der deutschen Fassung, z. B. KTL 2007, benutzt werden. Dauer und Anzahl werden mittels Kindelemente zum Code als qualifier angegeben.
qualifier Dauer bzw. Anzahl nach KTL CE CWE [1..1]
Für die Kategorien der Dauer der Leistung ist folgende Codetabelle verbindlich.
Tabelle 22: Codes für DRV-KTLDauer (OID: 1.2.276.0.76.5.360)
Die Anzahl der Leistungen wird ebenfalls als Code übermittelt, d.h. „01“ steht für 1x, „07“ für 7x, „14“ steht für 14x usw. Die OID für die codierte Anzahl ist 1.2.276.0.76.5.361.
Tabelle 23: Codes für DRV-KTLAnzahl (OID: 1.2.276.0.76.5.361). Es handelt sich hier um einen Code, daher sind führende Nullen Bestandteil des Codes und deren Angabe erforderlich.
Abbildung 11: Ausschnitt aus dem papiernen ärztlichen Reha-Entlassungsbericht zur Leistungsdokumentation
CODEFRAGMENT
Da der Originaltext immer mitgegeben wird (Level 1) und bei der Einstufung von Bedeutung ist, wird dieser in Level 1 markiert (<content> Elemente) und in Level 3 über originalText referenziert.
originalText Bezug zum Originaltext in Level 1
CODEFRAGMENT
Beispielfragment
CODEFRAGMENT
Arztbericht (Blatt 2 ff.)
Für den nicht standardisierten Teil des Ärztlichen Entlassungsberichts haben sich die Rentenversicherungsträger auf eine einheitliche Gliederung verständigt. Sie umfasst folgende elf Punkte:
- Allgemeine und klinische Anamnese
- Jetzige Beschwerden und Beeinträchtigungen in Beruf und Alltag
- Gegenwärtige Therapie
- Allgemeine Sozialanamnese
- Arbeits- und Berufsanamnese
- Aufnahmebefund, Vorbefunde, ergänzende Diagnostik
- Therapieziele in der Rehabilitation
- Rehabilitationsverlauf
- Rehabilitationsergebnis
- Sozialmedizinische Epikrise
- Nachsorgeempfehlungen
Die einzelnen Abschnitte sind in CDA jeweils als Sections wiedergegeben und jede Section ist über den section.code maschinenlesbar gekennzeichnet (siehe Tabelle 10). In diesen Abschnitten sind auch entries (Level 3) zulässig, aber zurzeit nicht erforderlich.
Allgemeine und klinische Anamnese
Dieser Abschnitt wird bei section.code durch den Code 11329-0 (LOINC) gekennzeichnet.
Jetzige Beschwerden und Beeinträchtigungen in Beruf und Alltag
Dieser Abschnitt wird bei section.code durch den Code RJBB gekennzeichnet.
Gegenwärtige Therapie
Dieser Abschnitt wird bei section.code durch den Code 29554-3 (LOINC) gekennzeichnet.
Allgemeine Sozialanamnese
Dieser Abschnitt wird bei section.code durch den Code 29762-2 (LOINC) gekennzeichnet.
Arbeits- und Berufsanamnese
Dieser Abschnitt wird bei section.code durch den Code 11340-7 (LOINC) gekennzeichnet.
Aufnahmebefund, Vorbefunde, ergänzende Diagnostik
Dieser Abschnitt wird bei section.code durch den Code RAAD gekennzeichnet.
Therapieziele in der Rehabilitation
Dieser Abschnitt wird bei section.code durch den Code RTHZ gekennzeichnet.
Rehabilitationsverlauf
Dieser Abschnitt wird bei section.code durch den Code RRVL gekennzeichnet.
Rehabilitationsergebnis
Dieser Abschnitt wird bei section.code durch den Code RRER gekennzeichnet.
Sozialmedizinische Epikrise
Dieser Abschnitt wird bei section.code durch den Code RSME gekennzeichnet.
Nachsorgeempfehlungen
Dieser Abschnitt wird bei section.code durch den Code RNSE gekennzeichnet.
Beispielfragment
Beispiel-Dokumente sind in den Supporting Documents (siehe Kapitel 7 „Unterstützende Dokumente“ unter Beispieldokumente).
Allgemeine Definitionen und Transport
Datentypen
Zu den in diesem Leitfaden verwendeten Datentypen kann das Dokument „HL7 Version 3 Datentypen und CMETs für das Deutsche Gesundheitswesen“ [dtcmetv3-hl7de] konsultiert werden, das die nationalen Festlegun-gen der HL7 Version 3 Datentypen enthält.
Transport
Dieser Leitfaden macht zum Transport und Dokumentenmanagement samt zugehöriger Prozesssteuerung keine Aussagen. Dies ist in einem separaten Dokument spezifiziert.
Hinweise zur Verwendung Digitaler Signaturen
Dieser Leitfaden macht zur Verwendung Digitaler Signaturen keine Aussagen. Dies ist in einem separaten Dokument spezifiziert.
Unterstützende Dokumente
Dieses Kapitel ist nicht normativ. Im Rahmen dieses Leitfadens wurde ein Set von elektronisch verfügbaren Dokumenten zusammengestellt bzw. erstellt, die im Einzelnen aufgeführt sind. Die Dokumente sind in Ordnern sortiert:
- schema enthält die Hauptschemas, Beispieldokumente, Templates und Stylesheets
- coreschemas enthält allgemeine Schemas wie Datentypen-Definitionen, Vokabularien und Definitionen für den narrativen Textteil.
Schemas
CDA Release 2 umfasst ein Set von XML Schemas, die zur Validierung von CDA Dokumenten verwendet werden müssen. Einstiegsschema ist
- CDA.xsd
welches eine Reihe von weiteren Schemas aufruft:
- POCD_MT000040.xsd, enthält das CDA Schema für Header und Body Release 2
Diese Schemas befinden sich im Unterordner schema. Darüber hinaus sind weitere Schemas im Ordner coreschemas enthalten
- datatypes.xsd mit den Definitionen der Datentypen, verwendet datatypes-base.xsd
- voc.xsd mit den Definitionen zu Vokabularien und
- NarrativeBlock.xsd mit Definitionen für den narrativen Textteil.
Beispieldokumente
Zu den in diesem Leitfaden vorgestellten Storyboards gibt es Beispiel-Dokumente als CDA Release XML Instanz.
- drveb-POCD_EX000040.xml, enthält Informationen in Anlehnung an das Storyboard POCD_SN000040DE
- drveb-POCD_EX000041.xml, enthält Informationen in Anlehnung an das Storyboard POCD_SN000041DE
Die jeweils mit den Stylesheet (siehe unten) gerenderte Fassung ist ebenfalls mit dem Suffix .html beigefügt.
Stylesheet
Dieser Leitfaden stellt ein Stylesheet zur Verfügung, dass zur Visualisierung eines CDA Dokuments verwendet werden kann.
- vhitg-cda-v*.xsl, wobei * die Versionsnummer repräsentiert.
Es ist aus einem finnischen Projekt entstanden (HL7 Finland CDA R2 Tyylitiedosto, Tyyli_R2_B3_01.xslt) und wurde anschließend von Calvin E. Beebe (Mayo Clinic, Rochester) und Keith W. Boone (Dictaphone, Burling-ton) weiter verfeinert.
Kai U. Heitmann (Heitmann Consulting and Services, Niederlande, Deutschland) und Erich Gehlen (Duria eG) bearbeiteten das Stylesheet für das VHitG-Projekt.
Templates/Profile
Im Rahmen dieser Version des Leitfadens wurden testweise Templates/Profile zur weiteren Validierung der CDA Dokumente erstellt.
Anhang
Dieses Kapitel ist nicht normativ.
HL7
HL7 (Health Level Seven) ist der weltweit eingesetzte und anerkannte Kommunikationsstandard im Gesundheitswesen. Im Vordergrund stand dabei bisher der Austausch von Nachrichten, sowohl für administrative als auch klinische Belange. HL7 Version 3 [HL7V3] definiert eine neue Generation von Kommunikationsstandards für die Spezifikation, Entwicklung und Pflege von Nachrichten im gesamten Gesundheitswesen. Dies wird mit einer ausgereiften Methodik zur modell-basierten und Werkzeug-gestützten Entwicklung zugeschnittener Nachrichten erreicht. Zahlreiche Projekte wurden bereits mit HL7 Version 3 Spezifikationen erfolgreich durchgeführt. Viele europäische Länder, darunter die Niederlande, Großbritannien und Dänemark, haben HL7 Version 3 als strategisches Konzept für eine landesweite Kommunikation im Gesundheitssektor gewählt. In England wurde vom National Health Service (NHS) bereits vor zweieinhalb Jahren das GP2GP-Projekt initiiert, das sich gerade HL7 Version 3 zur Unterstützung für die Kommunikation Niedergelassener zu Nutze machte. Daraus ist mittlerweile ein nationales, staatlich stark gefördertes und deutlich ausgedehntes Projekt geworden. Auch in Deutschland ist in den zurzeit vom Gesundheitsministerium initiierten Bestrebungen rund um die elektronische Gesundheitskarte (bIT4health) aktiv HL7 Version 3 als Zieltechnologie und Kernelement sektorenübergreifender IT-Anwendungen vereinbart worden. Die für dieses Projekt zur Anwendung gelangenden Basis-Modelle kommen aus dem Bereich „Health&Clinical Management“, der Domäne „Patient Care Provision“ und „Clinical Documents“.
Hinweise zur Vergabe und Verwendung von Object Identifiern (OIDs)
Die Deutsche Rentenversicherung hat dem offiziellen OID-Konzept für das Deutsche Gesundheitswesen ([OIDK]) folgend eine Ausarbeitung über die Verwendung von OIDs im Rahmen dieses Leitfadens erstellt ([drvOIDs]). Darin sind Identifizierungsmechanismen und Codesysteme aufgenommen.
Identifikationen von Objekten
Für die Identifikation von Objekten wird zunächst unterschieden zwischen der Deutschen Rentenversichung (.100) und den verschiedenen möglichen
Trägern (.101 = Deutsche Rentenversicherung Bund, andere Träger ab .102 bis .120). Bedeutungsvoll ist vor allem der Identifizierungsmechnismus Versicherungsnummer (VSNR, OID 1.2.276.0.76.3.1.100.4.1), der unterhalb der Deutschen Rentenversicherung allgemeingültig und Trägerunabhängig definiert ist.
Trägerspezifische OIDs für Identifikationen (z. B. DRV Bund .101) gliedern sich idealerweise in interne Objekte mit den IT-Verfahren (.1) sowie andere Identifizierungen (.4) wie Personalnummern (.4.1) und Mitarbeiterkennungen (.4.2). Darüber hinaus werden einige auf der Ebene des „Deutschen Gesundheitswesens“ definierte Identifikationsmechanismen verwendet, so die IK-Nummer (Insitutskennzeichen).
Identifikationen von Codesystemen
Die verwendeten Codierschemata dieses Leitfadens sind im OID-Register des deutschen Gesundheitswesens unter dem entsprechenden Unterast registriert. Darüber hinaus werden einige auf der Ebene des „Deutschen Gesundheitswesens“ definierte Codierschemata verwendet, insbesondere der KTL-Katalog und der ICD-10-GM.
OID-Liste für diesen Leitfaden
HIER KOMMT NOCH DIE OID-TABELLE
Hinweise zum Versand von XML-Stylesheets
XML Sytelsheets werden zur Visualierung der XML-Dokumente verwendet. Es wird empfohlen, bei jedem elektronischen Entlassungsbericht das zugehörige (und ggf. mehrere weitere) Stylesheets mitzusenden.
Ärztlicher Entlassbrief zu Storyboard 1 im Detail
Herr Thomas Müller, geboren am 06.08.1952 in Leipzig, wohnhaft in Beerenstraße 12 in 04103 Leipzig befand sich in der Zeit von 24.09.2007 bis 15.10.2007 in einer stationären Reha-Maßnahme (Versicherungs-Nummer 49060852M002, Maßnahmen-Nummer 11A5 der DRV-Bund, bearbeitet unter Kennzeichen 8374) im Reha-Zentrum Bayerisch Gmain, Klinik Hochstaufen (Insitutionskennzeichen 123456789, Abteilung 0100).
Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und letztlich zur Un-terzeichnung an den leitenden Arzt gegeben. Durch dessen Freigabe wird unter anderem die Versendung an den RV-Träger und den behandelnden Arzt veranlasst.
Diagnosen:
Chronische ischämische Herzkrankheit I259 ( - / gesichert / unverändert)<br\> Hypertonus I1090 ( - / gesichert / gebessert)<br\> Diabetes mellitus E1440 ( - / gesichert / unverändert)
Entlassungsform: regulär
Arbeitsfähigkeit: arbeitsfähig
Aufnahme- / Entlassungsgewicht: 87 / 85 kg
Körpergröße: 171 cm
Ursache der Erkrankung: -
Arbeitsunfähigkeitszeiten: keine
DMP-Patient: ja, Diabetes mellitus Typ 2
Empfehlungen: Gewichtsreduktion, Nikotinkarenz, Funktionstraining, Kontrolle Laborwerte / Medikamente <br\> Erläuterung: Die atherogenen Risikofaktoren sind derzeit gut eingestellt, die Blutzuckerwerte bedürfen weiterer Kontrollen. Hinweise auf eine Progression der koronaren Herzerkrankung ergaben sich nicht.
letzte berufliche Tätigkeit: Kaufmann
Leistungsvermögen (Letzte beruflich Tätigkeit): leistungsfähig für 6 Stunden und mehr in der letzten beruflichen Tätigkeit.
Leistungsvermögen (Allgemeiner Arbeitsmarkt): Positives Leistungsvermögen: Zumutbar sind körperlich leichte bis mittelschwere Arbeiten, zeitweise im Stehen und im Gehen und überwiegend im Sitzen in Tagesschicht
Negatives Leistungsvermögen: geistig / psychische Belastbarkeit; Einschränkun-gen im Bewegungs- / Haltungsapparat
Beschreibung des Leistungsvermögens: Die Teilhabe am Arbeitsleben ist aufgrund der normalen Pumpfunktion und des fehlenden Ischämienachweises aus internistisch-kardiologischer Sicht nicht eingeschränkt. Es können daher Tätigkeiten mit leichter bis mittel-schwerer körperlicher Arbeitsschwere noch ver-richtet werden. Weitere Einschränkungen ergeben sich möglicherweise auf neurologischem Gebiet.
Zeitlicher Umfang: 6 Stunden und mehr
Leistungsdaten (KTL):
- Schulung für Diabetiker (2x 30 min) C259 F 02 (2x30min)
- Schulung koronaer Herzkrankheit C271 F 05 (5x30min)
- Schulung Bluthochdruckselbstmessung C281 D 02 (2x20min)
- Umgang mit Arbeitslosigkeit und beruflicher Orientierung D051 G 05 (5x35min)
- Stressbewältigung F051 D 17 (17x20min)
- Gruppentherapie arbeitsbezogenen Problematik G046 F 12 (12x30min)
- Gruppentherapie Gedächtnistraining G089 F 21 (21x30min)
- Ernährung Schonkost M010 D 99 (20min individuell)
Allgemeine und klinische Anamnese
Initiative für Leistungen zur medizinischen Rehabilitation: DRV Bund im Rahmen eines Rentenver-fahrens.
Beim 77-jährigen Vater ist ein Schlaganfall bekannt, ein Bruder hatte einen Myocardinfarkt, bei der 76-jährigen Mutter ist ein insulinpflichtiger Diabetes bekannt.
Allergien sind nicht bekannt.
1967 Appendektomie.<br\> 1973 Stromschlag, dabei eine Brandverletzung am rechten Daumenballen zugezogen.<br\> 1978 Autounfall, dabei Oberschenkelfraktur rechts zugezogen, operativ versorgt.<br\> 1979 Metallentfernung rechter Oberschenkel.<br\> 1997 kleiner Infarkt im Anteriorstromgebiet und Nucleus caudatus rechts bei thrombosiertem A. cerebri anterior-Aneurysma mit Gefäßverschluss.
Seit 1997 bekannter art. Hypertonus, mit Medikamenten behandelt.
Schlaf gut, Appetit gut, Gewicht konstant, Stuhlverhalten und Miktion unauffällig. Keine Nykturie.
Nikotin: 20 Zig. tgl., vor 1997 ca. 100 Zig./tgl. Alkohol: 1 Fl. Bier tgl.
Bluthochdruck seit 1997 bekannt, medikamentös behandelt, Hyperlipoproteinämie seit 1997 bekannt, medikamentös behandelt, Diabetes mellitus seit 1997 bekannt mit Tabletten behandelt.
Sportliche Aktivitäten: Außer Spaziergängen keine.
Jetzige Beschwerden und funktionelle Einschränkungen
Leichte Lähmung im linken Bein, welche zu Schmerzen und Erschlaffung beim Gehen nach einer Gehstrecke von ca.500 m führt. Seit dem Schlaganfall Vergesslichkeit, Konzentrationsstörungen. Dyspnoe beim Treppen steigen und längerem Gehen, z. B. 2 Stockwerke Treppen steigen, Schwindel beim Autofahren, dieser beginnt mit Sehstörungen, der Pat. macht dann eine Pause, wartet, bis die Beschwerden vorüber sind. Ingesamt körperlicher Leistungsknick, schnell ermüdet und erschöpft, keine typischen pectanginösen Beschwerden.
Aus der Sicht des Pat. liegen bedeutsame Einschränkungen im Alltag und Beruf aufgrund der Geh-beschwerden und Konzentrationsstörungen vor.
Krankheitsverständnis bzw. Verarbeitung weitgehend abgeschlossen, Pat. fühlt sich über seine Er-krankungen ausreichend informiert.
Gegenwärtige Therapie
Medikation bei Aufnahme:
ASS 100 1-0-0
Capto comp 50/25 ½-0-0
Cranoc 80 0-0-1
Molsidomin ret. 8 1-0-1
Metformin 850 1-0-1
Actos 30 1-0-0
Allopurinol 100 1-0-0
Metoprolol 50 1-0-0
Zodin 0-0-1
Salbutamol DA 1-0-1 Hub
Hausarzt:
Dr. med. Banausi
Internistin
Bahnhofstraße 3 c
97469 Gosheim
Allgemeine Sozialanamnese
Verheiratet, die 45-jährige Ehefrau ist gesund. 3 gesunde Kinder, 2 leben noch mit im Haushalt, alle Kinder sind noch finanziell abhängig. Psycho-soziale Belastungen: Finanzielle Probleme, Pat. hat z. Zt. kein Einkommen. Keine Teilnahme an einer Selbsthilfegruppe. Pat. ist in einem DM-Programm.
Bisherige Leistungen zur medizinischen Rehabilitation: 1997 Bad Orb AHB nach Schlaganfall 2001 Bad Steben wegen koronarer Herzerkrankung.
Einschränkungen der Aktivität in Beruf und Alltag siehe Punkt 2.
Kein GdB.
Arbeits- und Berufsanamnese
Von 1968 bis 1972 Berufsausbildung zum Radio- und Fernsehtechniker ohne Abschluss, in diesem Beruf bis 1980 in verschiedenen Radio- und Elektrofirmen tätig gewesen. Von 1980 bis 1995 in verschiedenen Firmen als Kfz-Verkaufsberater und der Gemüsebranche tätig gewesen. Februar 1995 bis August 1995 Weiterbildung zum Fachberater Außendienst mit Zertifikat. Von 1995 bis 1.Oktober 2003 teilweise selbstständig in der Gemüse- und Obstbranche, teilweise kurzfristig angestellt als Verkaufsberater im Außendienst im Gemüse und Obsthandel, zwischendurch immer wieder arbeitslos gewesen. Seit 1.10.03 durchgehend ohne Beschäftigung. Pat. bezieht kein Arbeitslosengeld, lebt vom Privatvermögen.
Z. Zt. arbeitsfähig. Arbeitsunfähigkeitszeiten in den letzten 12 Monaten: keine.
Rentenantrag Dezember 2006 gestellt, wurde abgelehnt, Einspruch erhoben,wurde wiederum abge-lehnt.
Aufnahmebefund, Vorbefunde, ergänzende Diagnostik
55jähriger, übergewichtiger Patient in gutem AZ.
Haut und sichtbare Schleimhäute ausreichend durchblutet, mäßige Unterschenkelödeme bds.
Kopf und Hals insgesamt unauffällig.
Sinnesorgane und grobneurologischer Status: Visus durch Brille korrigiert. Grobe Kraft seiten-gleich, keine Sensibilitätsstörungen. Babinski rechts negativ, links positiv. Muskeleigenreflexe schwach auslösbar.
Pulmo und Cor: Pulmo perkussorisch und auskultatorisch unauffällig. Cor: Herztöne rein, Herzaktion rhythmisch, keine path. Geräusche. RR 140/90 mmHg rechts im Sitzen gemessen.
Pulsstatus: PF 64 S/Min., regelmäßig, A. dors. pedis bds. nicht tastbar. A. tib. posterior bds. gut tastbar (Pat. gibt keine Claudicatiobeschwerden an).
Abdomen: Bauchdecken weich, adipös, normale Peristaltik, keine tastbaren Resistenzen, Leber und Milz nicht tastbar vergrößert, Nierenlager bds. frei.
Bewegungsapparat: FBA 19 cm. Kein Druck- und Klopfschmerz im Wirbelsäulenbereich, verstärkte Brustkyphose, leichtes Reiben in den Kniegelenken, alle großen Gelenke aktiv und passiv frei beweglich. Keine Aktivitätsbeeinträchtigungen erkennbar.
Ruhe-EKG bei Aufnahme: Indifferenztyp, Sinusrhythmus, 67 Schläge/min. Q-Zacke in II, III und aVF als Hinweis auf alten Hinterwandinfarkt, im übrigen unauffälliger Stromkurvenverlauf.
Lungenfunktionsprüfung vom 26.09.2007: VC max 2,59 l entsprechend 59 % vom Soll. FEV 1 1,8 l, entsprechend 69,6 % der VC max. Resis-tance mit 0,569 erhöht im Sinne einer mittelschweren Obstruktion,Hinweise auf Emphysem. Nach Broncholyse Verbesserung der VC max auf 3,04 l und der FEV1 auf 2,0 l. Die Resistance wird mit 0,447 gemessen. Nach Broncholyse keine eindeutige Reversibilität.
Langzeit-Blutdruckmessung vom 27.09.2007: Blutdruck-wirksame Medikation: Metoprolol 50 1-0-1 Captocomp 50/25 1/2-0-0. Aufzeichnungsdauer: 21 Stunden 30 Minuten. Erfolgreiche Messungen: 100 %. Messfrequenz Tag (06.00 - 22.00 Uhr): alle 15 Min. Messfrequenz Nacht (22.00 - 06.00 Uhr): alle 30 Min. Tagesmitteldruck: Systolisch 124 mmHg, diastolisch 80 mmHg. Oberhalb der Grenzwerte (140/90 mmHg): Systolisch 1,9 %, diastolisch 7,5 %. Erhaltene zirkadiane Rhythmik.
Verschlussdruckmessung der peripheren Arterien vom 27.09.2007: Kein Hinweis auf pAVK beidseits, kein Hinweis auf Mediasklerose.
Therapieziele
Steigerung der allgemeinen körperlichen Leistungsfähigkeit Erhöhung des täglichen körperlichen Aktivitätsprofiles Aufklärung über die Grunderkrankung und mögliche Erkrankungsfolgen Aufklärung über Risikoverhalten und Risikovermeidung Besserung eines oder mehrerer der folgenden messbaren Risikoparameter: Blutfette, Blutdruck, Blutzucker, Körpergewicht Besserung bzw. Beendigung des Risikoverhaltens (Zigarettenkonsum) (Grunderkrankungsunabhängige) Stabilisierung und Verbesserung des Allgemeinbefindens
Rehabilitationsverlauf
Die hier durchgeführten kardiologischen Untersuchungen zeigten eine gute linksventrikuläre Funktion bei deutlich sichtbarer Hinterwandnarbe, Hinweise auf eine Progression der koronaren Herzerkrankung fanden sich auch bei der Stress-Echokardiografie nicht. Die häusliche Medikation wurde zunächst unverändert fortgeführt, zur weiteren Stabilisierung des Blutdrucks wurde die Metoprolol-Dosis im Verlauf leicht erhöht. Der Blutdruck ist jetzt – auch nachweislich der Langzeit-Blutdruckmessung – optimal eingestellt.
Bezüglich des Diabetes mellitus erhielt Herr M. eine lipidmodifizierte reduzierte Diabeteskost mit 10 BE. Ein Versuch, Actos abzusetzen war nicht möglich, so dass die häusliche Medikation letztlich unverändert fortgeführt wurde. Die Blutzuckereinstellung ist derzeit befriedigend. Die Fettstoffwech-selstörung ist derzeit unter Medikation mit einem CSE-Hemmer optimal eingestellt, Herr M. besuchte unser Nichtrauchertraining und konnte erfreulicherweise den Nikotinkonsum vollständig einstellen. Über die Grunderkrankung und die für ihn mögliche Belastbarkeit sowie die atherogenen Risiko-faktoren wurde Herr M. ausführlich informiert, er erhielt spezielle Schulungen über den Diabetes mellitus und die entsprechende Ernährung. In einem weiteren Seminar konnte er sich ausführlich über sozial- und rentenrechtliche Fragen sowie Fragen des Schwerbehindertenrechtes informieren. Herr M. besuchte unseren Vortrag Umgang mit Stress und nahm an einem Seminar zur Krankheitsbewältigung bei Herzerkrankungen teil. Außerdem besuchte er unser kreatives Gedächtnistraining.Unser Bewegungsprogramm umfasste eine Herzgymnastik auf Trainingsgruppenniveau, zusätzlich nahm Herr M. am ärztlich überwachten Ergometertraining teil, in der Bewegungstherapie zeigte sich Herr M. dann überwiegend durch die nach Apoplex bestehende Schwäche im linken Bein eingeschränkt, so dass im Ergometertraining lediglich eine Dauerlast von 30 Watt toleriert wurde. Von kardialer Seite ergaben sich keinerlei Probleme.
Rehabilitationsergebnis
Bei dem motivierten und kooperativen Patienten konnten die Rehabilitationsziele zum großen Teil erreicht werden. Die atherogenen Risikofaktoren sind derzeit gut eingestellt, die Blutzuckerwerte bedürfen weiterer Kontrollen. Hinweise auf eine Progression der koronaren Herzerkrankung ergaben sich nicht. Bei der Abschlussuntersuchung zeigte sich Herr M. insgesamt zufrieden mit dem Verlauf und eingetretener psychischer und physischer Erholung.
Sozialmedizinische Epikrise
Zuletzt wurde folgende berufliche Tätigkeit ausgeübt: Kaufmann. Dabei handelt es sich um Arbeiten mit leichter (z. B. Tragen bis 10 kg) körperlicher Arbeitsschwere. Die Teilhabe am Arbeitsleben ist aufgrund der normalen Pumpfunktion und des fehlenden Ischämienachweises nicht eingeschränkt aus internistisch-kardiologischer Sicht. Es können daher Tätigkeiten mit leichter bis mittelschwerer körperlicher Arbeitsschwere noch verrichtet werden. Der zeitliche Umfang kann dabei sechs Stunden und mehr betragen. Deswegen kann die bisherige Tätigkeit weiterhin ausgeübt werden. Weitere Einschränkungen ergeben sich möglicherweise auf neurologischem Gebiet. Unsere sozialmedizinische Beurteilung zur Teilhabe am Arbeitsleben stimmte mit der Selbstein-schätzung des Patienten überein. Alltagsrelevante Aktivitäten und die Teilhabe am Leben in der Gesellschaft sind nicht bedeutsam eingeschränkt. Bezüglich der Leistungen und Empfehlungen zur Förderung der Teilhabe am Leben in der Gesellschaft (wie z. B. Selbsthilfegruppen, ambulante Herzgruppen, Fahrtaug-lichkeit) verweisen wir auf den nächsten Punkt.
Nachsorgeempfehlungen
Die individuellen Nachsorgeempfehlungen wurden mit dem Patienten beim Abschlussgespräch erörtert und ihm ausgehändigt.
Individuelle Nachsorgeempfehlungen für Patienten und die sie nachbetreuenden Ärzte: Eine koronare Herzerkrankung ist bereits seit längerem bekannt. Die nachfolgenden Empfehlungen sind speziell für den Patienten erarbeitet worden und basieren auf den Empfehlungen nationaler und internationaler Fachgesellschaften. Sie sind ausgerichtet auf die Erhaltung bzw. Verbesserung der persönlichen Möglichkeiten zu alltäglichen Aktivitäten und zur selbstbestimmenden Teilhabe am Leben in der Gesellschaft.
Die folgenden Risikofaktoren und deren konsequente Korrektur haben sowohl auf Lebenserwartung als auch Lebensqualität bedeutende Einflüsse.
Blutfette: Der Gesamt-Cholesterin sollte unter 200 mg%, der LDL-Cholesterin unter 100 mg%, der HDL-Cholesterin über 40 mg% und die Neutralfette(Triglyceride) aufgrund der gleichzeitig bestehenden Blutzuckererkrankung unter 150 mg % liegen. Bewusste Ernährung (wie z. B. Mittelmeerkost), viel Bewegung, ggf. Optimierung des Körpergewichts, Medikamente und Verzicht auf Nikotin helfen, diese Ziele zu erreichen bzw. aufrecht zu erhalten.
Derzeit haben wir folgende Werte festgestellt: Cholesterin (Gesamt): 152 mg% HDL-Cholesterin: 31 mg% LDL-Cholesterin: 82 mg% Triglyceride: 193 mg%. Eine erneute Kontrolle der Blutfette empfehlen wir in 6 Monaten.
Nikotin: Zukünftig sollte versucht werden, auf Nikotin komplett zu verzichten.
Bluthochdruck: Tägliche Bestimmung des Blutdrucks. Dieser schwankt zwar innerhalb bestimmter Grenzen, sollte in der Regel unter Ruhebedingungen im Durchschnitt aufgrund der gleichzeitig bestehenden Blutzu-ckererkrankung unter 120/80 mmHg liegen. Viel Bewegung, ggf. eine Optimierung des Körper-gewichts sowie eine salzärmere Ernährung unterstützen dabei die Medikamente.
Blutzuckerkrankheit: Die Blutzuckerwerte sollten möglichst nicht oder nur unwesentlich über dem Normbereich liegen. Die mittelfristige Blutzuckerkontrolle (innerhalb der letzten 4 - 6 Wochen) lässt sich mit Hilfe eines Blutwertes, des sogenannten HbA1c, erfassen, der idealerweise unter 6,5 % liegen sollte. Der während des Aufenthaltes hier bei uns bestimmte Wert betrug 6,8%. Eine erneute Kontrolle empfehlen wir in 6 Monaten.
Körpergewicht: Ein normales Körpergewicht kommt nicht nur dem Herzen, sondern unter anderem auch dem Bewegungsapparat zugute. Das aktuell bei uns ermitteltes Körpergewicht betrug 87 kg bei einer Körpergröße von 171 cm. Eine weitere Gewichtsabnahme zu Hause wäre wünschenswert. Dies erreicht der Patient durch bewusst gesunde Ernährung und viel Bewegung.
Ernährung: Durch eine vernünftige Ernährung kann der Verlauf einer Herzkranzgefäßerkrankung günstig beein-flusst werden. Dieser günstige Effekt geht weit über die alleinige Cholesterinsenkung hinaus.
Die alltägliche Kost sollte
- kaloriengerecht
- ballaststoffreich (> 20 g pro Tag) und
- fettarm (Cholesterin < 300 mg pro Tag, gesättigte Fettsäuren <10% der Gesamtkalorien)
sein sowie einen
- hohen Anteil ein- und mehrfach ungesättigter Fettsäuren sowie
- einen hohen Anteil an Omega-3-Fettsäuren
beinhalten.
Diese Kostform, die u. a. der Mittelmeerkost entspricht, zeichnet sich durch geringen Anteil an Fleisch und tierischen Fetten, reichlich frisches Gemüse, Salate und Obst, möglichst zwei Mahlzeiten mit Seefisch pro Woche und Verwendung von pflanzlichen Ölen (Olivenöl, Sojaöl, Rapsöl, Maiskeimöl usw.) aus.
Der Alkoholgenuss sollte allenfalls moderat sein: Männer < 30 g pro Tag Frauen < 20 g pro Tag Aber: Alkohol „enthält“ Kalorien (pro g Alkohol 7,1 kcal).
Alkoholgehalt gebräuchlicher Getränke Bier: 10 - 25 g pro 0,5 l Wein: 15 - 28 g pro 250 ml Sekt: 14 - 20 g pro 200 ml
Bewegung: Bewegungsarmut kennzeichnet zwar unsere Gesellschaft, der Patient sollte sich jedoch seiner Gesundheit zuliebe 3-7 mal pro Woche 15 bis 60 Minuten lang bewegen. Zur Einschätzung der Belastbarkeit wurde bei uns eine symptomlimitierte fahrradergometrische Belastung durchgeführt, die bis zu 100 Watt und einer Herzfrequenz von 100 Schlägen/Minute ohne Hinweise für eine Minderdurchblutung des Herzmuskels möglich war. Die bei uns bestimmte Trainingspulsfrequenz betrug 95 Schläge/Minute. Jegliche Änderung der Medikation kann diese Trainingspulsfrequenz beeinflussen. Gegebenenfalls kann diese dann mittels einer ergometrischen Untersuchung erneut bestimmt werden. Herztrainingsgruppen am Heimatort bieten gerne Unterstützung. Bei der Suche nach einer heimat-nahen Gruppe haben wir den Patienten unterstützt.
Alltägliche Aktivitäten mit leichter bis mittelschwerer körperlicher Schwere können noch verrichtet werden.
Herzwirksame Medikation:
ASS 100 1-0-0
Captocomp 30/25 1/2-0-0
Beloc Zok mite 1-0-1
Molsidomin ret. 0-0-1.
Weitere Medikation:
Cranoc 80 0-0-1
Allopurinol 100 1-0-0
Metformin 850 1-0-1
Actos 30 1-0-0
Salbutamol DA 2 x täglich.
Ärztlicher Entlassbrief zu Storyboard 2 im Detail
Herr Frank Muster, geboren am 10.03.1950 in Flensburg wohnhaft in 10704 Berlin befand sich in der Zeit von 14.01.08 bis zum 23.02.08 in einer vollstationären Reha-Maßnahme (VSNR: 66100350M008, Maßnahmen-Nummer 10A5 der DRV-Bund, bearbeitet unter Kennzeichen 4567) im Reha-Zentrum Teltow, Klinik Seehof (Insitutionskennzeichen 223456789, Abteilung 3100). <br\> Nach Abreise des Patienten und Aushändigung des eReha-Kurzbriefes am Tag der Entlassung wird der eReha-Entlassungsbericht über das KIS zeitnah fertig gestellt und zur Endabnahme / Endzeichnung an den Leitenden Arzt gegeben. Durch dessen Freigabe wird u.a. die Versendung an den RV-Träger und den behandelnden Arzt veranlasst.
Diagnosen:
Kombinierte Persönlichkeitsstörung (narzisstisch-sensitiv) F61 ( - / gesichert / unverändert)
Protrahierte Anpassungsstörung mit Stimmungslabilität und Resignationstendenz F43.9 ( - / gesichert / gebessert)
Z. n. Penisteilamputation bei verrukösem Penis-Carcinom C60 ( - / gesichert / unverändert)
Entlassungsform: regulär
Arbeitsfähigkeit: arbeitsunfähig
Aufnahme- / Entlassungsgewicht: 82 / 80 kg
Körpergröße: 180 cm
Ursache der Erkrankung: -
Arbeitsunfähigkeitszeiten: nicht erwerbstätig
DMP-Patient: nein
Empfehlungen: Psychotherapie, Kontrolle Medikamente, Gewichtsreduktion, Nikotinkarenz, Funktionstraining, Kontrolle Laborwerte / Medikamente Erläuterung: Es wird eine weitere nervenärztliche Verlaufskontrolle der psychischen Symptomatik und ggf. weitere Medikationsanpassung (Erhöhung von Citalopram) empfohlen. Eine konsequente Weiterführung der ambulanten Psychotherapie erscheint indiziert zur langfristigen Behandlung der Persönlichkeitsstörung. Des Weiteren werden regelmäßige Nachsorgeuntersuchungen bezüglich des Carcinoms empfohlen.
letzte berufliche Tätigkeit: kaufmännischer Sachgebietsleiter
Leistungsvermögen (Letzte beruflich Tätigkeit): unter 3 Stunden
Leistungsvermögen (Allgemeiner Arbeitsmarkt): Positives Leistungsvermögen: Angaben entfallen auf Grund eines quantitativen Leistungsvermögens von unter 3 Stunden für die letzte und sonstige Tätigkeiten.
Negatives Leistungsvermögen: Angaben entfallen auf Grund eines quantitativen Leistungsvermögens von unter 3 Stunden für die letzte und sonstige Tätigkeiten.
Beschreibung des Leistungsvermögens: Unter Fortführung der antidepressiven Medikation und weiterer ambulanter Psychotherapie ist nach unserer Einschätzung eine weitere kleinschrittige Symptomreduktion zu erwarten. Dies ist jedoch nach unserer Einschätzung aufgrund der Chronifizierung des Krankheits-bildes und der Ausprägung der Persönlichkeitsstörung ein eher langfristiger Ansatz, der eine mittelfristige Arbeits- und Erwerbsfähigkeit innerhalb der nächsten Monate aus heutiger Sicht eher unwahrscheinlich erscheinen lässt.
Zeitlicher Umfang: unter 3 Stunden
Leistungsdaten (KTL):
- Progressive Muskelentspannung F062 F 06 (6x30min)
- Wassergymnastik B059 F 05 (5x30min)
- Rückenschule C141 D 02 (2x20min)
- wahrnehmungsorientierte Funktionsgymnastik E060 F 09 (9x30min)
- Massagen K230 F 06 (6x30min)
- Depressions- und Problembewältigung G073 N 05 (5x90min)
- Psychotherapeuttische Einzelgespräche G111 L 10 (10x60min)
- Funktionelle Spiele E087 F 09 (9x30min)
Allgemeine und klinische Anamnese
Zugang zur Rehabilitation: Der Anlass für die Aufnahme in der hiesigen Abteilung war, dass der Patient auf Anraten seiner Ärzte und aufgrund seiner eigenen schlechten psychischen Verfassung einen Rentenantrag gestellt habe.
Die Vor- und Einweisungsdiagnosen lauteten: Anpassungsstörung i.S. längerdauernder depressiver Entwicklung, narzisstische Persönlichkeitsstörung
Familienanamnese: Der Großvater väterlicherseits und der Vater seien an Magenkrebs verstorben. Psychische Erkrankungen seien nicht bekannt.
Eigenanamnese: Geburt und frühkindliche Entwicklung sind nach Kenntnis des Patienten unauffällig verlaufen. In der Kindheit Appendektomie, Tonsillektomie und Polypen-OP. Seit der Kindheit sei eine Phimose bekannt gewesen, die nicht operativ behandelt worden sei. 07/00 erfolgte nach Auftreten von Beschwerden im Sinne einer Makrohämaturie bei einer Circumcision und PE der Glans penis die Diagnose eines verrucösen Carcinoms der Glans penis sowie von Condylomen des Präputiums. 08/00 und 09/00 Versuche einer Laserabtragung des Carcinoms; 10/00 Penisteilamputation bei Restcarcinombefunden. Es folgte 10/00 bis 11/00 eine AHB in Bad Wildungen. Seither fänden regelmäßige Nachkontrollen ohne Nachweis erneuten Tumorwachstums statt. Seit ca. 2 Jahren sei ein labiler arterieller Hypertonus bekannt, der mit Metoprolol behandelt werde. Des Weiteren seien rezidivierende LWS-Beschwerden und Schmerzen in der rechten Schulter bekannt. Seit einigen Monaten leide er unter rezidivierenden Diarrhoen, besonders unter Stressbelastung. Eine Darmspiegelung sei vor stat. Aufnahme erfolgt; es sei ein Reizdarmsyndrom diagnostiziert worden. Allergien sind nicht bekannt.
Risikofaktoren und Risikoverhalten: Herr Muster ist seit 7 Jahren Nikotinabstinent. Regelmäßiger Alkoholkonsum oder Drogenkonsum wird verneint. Der Patient geht keinem regelmäßigen körperlichen Ausgleichssport nach.
Jetzige Beschwerden und funktionelle Einschränkungen
Spezielle Anamnese und Verhaltensanalyse: Herr Muster berichtete bei Aufnahme, dass er bereits seit der Kindheit und Jugend unter psychischen Problemen gelitten habe und sein Leben konfliktreich verlaufen sei. Die Mutter sei früh sehr krank gewesen (Nierenleiden) und der Vater habe „ein strenges Regime“ geführt. Er sei vom Vater häufig geschlagen worden, wenn etwas nicht einwandfrei funktionierte. Nach Geburt der 5 Jahre jüngeren Schwester habe er begonnen, über Monate ohne organische Ursache zu Hinken („ich stand nicht mehr an erster Stelle“). In der Schule habe er bis zur 7. Klasse große Probleme gehabt, Konflikte mit Lehrern erlebt und schlechte Leistungen erbracht. Er sei ein Außenseiter gewesen. Er sei vom Gymnasium geflogen, habe sich aber dann auf der Realschule gut integriert. Seit dem 16. Lebensjahr habe er pathologisches Glücksspiel betrieben (Automatenspiele) und dadurch Probleme bekommen. Er habe sich mäßig verschuldet, „unsaubere“ Kredite aufgenommen und seine erste Ehe sei daran gescheitert. Mit 38 Jahren habe er eine Einzel- und Gruppentherapie bei der Caritas gemacht, wonach er spielabstinent geworden sei. Er schildert, dass er seit seiner frühen Jugend zwei Seiten an sich kenne: einerseits sei er ein ängstlicher, zögerlicher, wenig selbstbewusster Typ, der sich mit Selbstvorwürfen, Selbstmitleid, und Schuldzuweisungen quäle und sehr kränkbar und sensibel sei. Andererseits könne er, wenn er sich anerkannt fühle, auch mitreißend, lustig und im Mittelpunkt stehend sein („Leitwolf“). Seine Stimmung sei schon immer sehr labil und wechselhaft gewesen; er gerate schnell in interaktionelle Konflikte, wo er sich gedemütigt und nicht ernst genommen fühle. So habe er biographisch viele Brüche im Berufsleben, die durch interaktionelle Konflikte entstanden seien. Er habe mehrfach seine Arbeit „hingeworfen“, habe nach außen aber immer ein heiles Bild vermitteln wollen und seiner Familie nichts von diesen Brüchen erzählt („ein Netz aus Lügengeschichten“).
1997 habe er einen „Nervenzusammenbruch“ im Rahmen beruflicher Konflikte erlitten und sei 11/97 bis 02/98 in der Wiegmann-Klinik für psychogene Störungen behandelt worden. Er sei bis dahin in verantwortungsvoller Position bei der GEMA beschäftigt gewesen, habe aber zunehmend unter zwischenmenschlichen Unstimmigkeiten gelitten. Nach der Therapie habe er sich wieder etwas stabilisiert.
08/2000 sei bei ihm ein Penis-Karzinom diagnostiziert worden und nach mehreren Laserabtragungen sei ein Großteil des Penis amputiert worden. Nach Operation und AHB sei er beruflich bald wieder eingestiegen, habe aber den Druck und die Belastungen kaum ertragen können. Insbesondere fühlte er sich von seinem Vorgesetzten ungerecht behandelt und auch diffamiert („der hat ja nichts in der Hose...“); er habe den Vorgesetzten im Verdacht, seine Krebsdiagnose unter den Mitarbeitern verbreitet zu haben. Zunehmend habe er sich auch von den anderen Mitarbeitern distanziert, die auf einmal „komisch“ auf ihn reagiert hätten. Er habe in der Folge unter ständigen Selbstzweifeln, einer deutlich erhöhten Kränkbarkeit und Empfindsamkeit sowie einer zunehmenden Belastungsintoleranz gelitten.
2001 habe er erneut einen psychischen Zusammenbruch erlitten; es erfolgten erneute stationäre Aufenthalte (02/02 – 03/02 Reha in St.-Peter-Ording, 09/02 bis 10/02 Kliniken im Theodor-Wenzel-Werk). Er habe seinen Job dann zum 01.01.03 gekündigt, sei aber noch ein Jahr freigestellt worden und habe Gehalt bezogen. Seit der Penisamputation fühle er sich in einem desolaten psychischen Zustand und leide unter Anhedonie, Stimmungslabilität, Versagensängsten, Lebensüberdruss und Selbstwertproblemen. Er schäme sich seiner Erkrankung und seiner psychischen Situation und sehe eine Berentung als einzige Lösung, um seine Zukunftsängste zu lindern und nicht als „Simulant“ dazustehen. Daneben leide er unter körperlichen Problemen seit der Amputation (Schmerzen bei Erektion und Miktion im Penisstumpf, Unfähigkeit zum Geschlechtsverkehr).
Psychopathologischer Befund:
Allgemeiner Eindruck: Kleidung und Körperpflege erscheinen unauffällig. Es ist ein guter Kontakt zu dem sehr unruhigen und teils appellativ leidend wirkenden Patienten herstellbar.
Bewusstsein: ungestört
Orientierung: Gute Orientierung auch in fremder Umgebung.
Mnestik: Kein Hinweis auf Störungen des Kurz- oder Langzeitgedächtnisses. Keine Probleme mit der Erinnerung an Gesichter, Namen oder Telefonnummern.
Aufmerksamkeit und Konzentration: Die Aufmerksamkeit und Konzentration sind schwankend je nach emotionaler Erregung.
Formales Denken: Das formale Denken ist etwas weitschweifig und sprunghaft.
Inhaltliches Denken: Kein Hinweis auf Wahn oder überwertige Ideen. Der Patient erscheint fixiert auf eine Berentung, um sein Leid zu lindern.
Sinnestäuschungen: Kein Hinweis auf Sinnestäuschungen.
Ich-Störungen: Kein Hinweis auf Ich-Störungen.
Zwänge, Phobien und Befürchtungen: Kein Hinweis auf Zwänge und Phobien. Herr M. schildert erhebliche Zukunftsängste, Grübeln und soziale Unsicherheit seit der Penisamputation.
Affekt: Die Stimmung erscheint labil, die affektive Modulation ausgeprägt. Die Schilderungen wirken teils dramatisch und aggraviert ohne dazu passende Affektivität (berichtet über schwere Depression mit übereinandergeschlagenen Beinen in lockerer Sitzposition). Es sind wechselnde Affektqualitäten von Gekränktheit, Ärger, Dysphorie, Verzweiflung und Niedergeschlagenheit zu beobachten; der Patient kann im nächsten Moment aber auch fröhlich-charmant wirken und eine ausgeglichenere Grundstimmung zeigen.
Antrieb: Der Antrieb ist ungestört.
Einstellungen: Herr M. schildert Lebensüberdruss ohne Anhalt für akute Suizidalität. Die Selbst- und Krankheitswahrnehmung des Patienten wirkten einerseits reflektiert, andererseits sehr wenig flexibel.
Vegetativum und somatoforme Beschwerden: Schlaf unruhig und wenig erholsam, Appetit gut, Körpergewicht gleichbleibend, Durst normal, Speisenunverträglichkeiten nicht bekannt und Miktion unauffällig. Stuhlgang öfters dünnflüssig unter psychischer Belastung. Libidoverlust seit Penis-OP.
Psychologischer Befund: Der Patient ist ein sehr wechselhafter Mensch, der einerseits gewinnend auf sein Gegenüber zugeht und zuhören kann, andererseits sehr kränkbar und verletzbar ist und sich von anderen rasch abgewiesen fühlt. Er zeigt einerseits ein deutlich überhöhtes Wunsch-Selbstbild mit hohen eigenen Anforderungen an sich und andere, daneben aber ein sehr fragiles Selbstwertgefühl mit ständiger, überspitzt wirkender Selbstabwertung.
Gegenwärtige Therapie
Hausarzt: Agena, Hermann Dr.med. Kulmer Str. 20 10783 Berlin
Nervenarzt: Frau Renate Haßlinger-Bombe FÄ für Nervenheilkunde und Psychotherapie, Duisburger Str. 4, Charlottenburg-Wilmersdorf/Wilmersdorf
Ambulante Psychotherapie: Langzeit-Verhaltenstherapie von insgesamt 80 Stunden seit 02/02 bei Dipl.-Psych. Dr.med. Frank Steinhauer. Die Therapie kann fortgesetzt werden.
Stationäre psychiatrische oder psychotherapeutische Vorbehandlungen: 11/97 – 02/98 Wiegmann-Klinik 09/02 – 10/02 Kliniken im Theodor-Wenzel-Werk
Medikation bei Aufnahme: Citalopram Tbl. 20 mg 1-0-0 (seit 10/03) Beloc Zok Tbl. 1-0-0.
Allgemeine Sozialanamnese
Altfamilie: Der Pat. wuchs mit einer jüngeren Schwester bei seinen leiblichen Eltern auf. Der Vater habe stets hohe Anforderungen an ihn gestellt und ihn mit Schlägen bestraft, wenn er Leistungen nicht erbracht habe. Bis zur 9. Klasse habe er eher schlechte schulische Leistungen erbracht, Konflikte mit Lehrern gehabt und sei ein „Außenseiter“ gewesen.
Neufamilie: Die erste Ehe sei an seiner Spielsucht gescheitert. Er lebe mit seiner Lebensgefährtin seit Jahren zusammen; die Beziehung wird als liebevoll und unterstützend beschrieben, wenn auch beeinträchtigt durch seine psychischen Beschwerden.
Freunde und Bekannte: Der Pat. habe einen kleinen engen Freundeskreis und einen größeren Bekanntenkreis. Er fühle sich mit Freunden und Bekannten stets auf einem schmalen Grat zwischen Vertrauen und enger Beziehung und Angst vor Ablehnung oder Kritik.
Freizeitaktivitäten: Die Ergebnisse der CFA (Checkliste der Freizeitaktivitäten) zeigen bei Herrn Muster vielseitige Interessenausübungen in der Vergangenheit. Innerhalb des letzten Jahres gingen diese leicht zurück. Unmittelbar vor dem Aufenthalt ging er vor allem kulturellen und geselligen Aktivitäten nach. Sportlichen Aktivitäten geht er bis auf Rad fahren nicht nach. Als Hobbys benennt er Theater, Oper, Kino und gut Essen gehen.
Wohnsituation: Er bewohne mit seiner Lebenspartnerin (Studienrätin) eine Mietwohnung.
Finanzielle Situation: Seine Partnerin habe Einkommen, er selbst beziehe Arbeitslosengeld, stehe aber dem Arbeitsmarkt nicht zur Verfügung. Er habe einen Schwerbehinderungsgrad von 50.
Arbeits- und Berufsanamnese
Schulische und berufliche Entwicklung: Nach der 10. Klasse habe er eine kaufmännische Lehre absolviert und nach verschiedenen Arbeitsstellen seine letzte Arbeitsstelle bei einer großen Firma für Urheberrechte für Musik und Musik-veranstaltungen zunächst als kaufmännischer Angestellter dann als Sachgebietsleiter bekommen. Sein Chef sei stets schwierig gewesen und hatte ein Alkoholproblem. Er habe unter seinen cholerischen Anfällen gelitten. Die Anspannung habe 1998 zugenommen. Nach seiner Erkrankung 2000 sei er 9 Monate ausgefallen. Nach Rückkehr habe er sich noch nicht vollkommen wiederhergestellt gefühlt, wurde aber sofort zu einem Flug nach München mit schwierigen Verhandlungen vorgesehen. In der Folge habe es dann zunehmend Rangeleien gegeben, so das er den Betriebsrat eingeschaltet habe. Nach der Erkrankung habe er sich nicht mehr so belastbar gefühlt, er sei nicht mehr derselbe gewesen.
Derzeitiger bzw. letzter Arbeitsplatz: Von ärztlicher Seite wurde ihm die Aufgabe dieser Tätigkeit empfohlen. Die angespannte berufliche Lage habe sich derart zugespitzt, das er zum 31.12.02 selbst kündigte, obwohl er immer sehr an seinem Arbeitsplatz gehangen habe. Daraufhin wurde er bis zum 31.12.03 freigestellt bei vollen Bezügen und erhielt eine Abfindung. Seit Januar 2004 sei er nun offiziell arbeitslos fühle sich aber nicht belastbar. Er leide unter Konzentrations-problemen, sein Selbstwertgefühl sei schlecht und er gehe Menschen aus dem Weg. Der Arbeitgeber schulde ihm noch ein qualifiziertes Zeugnis. Beruflich sehe er für sich kaum noch Perspektiven.
Aufnahmebefund, Vorbefunde, ergänzende Diagnostik
Internistischer Befund: Der Patient befindet sich in gutem AZ und EZ, Größe 180 cm, Gewicht bei Aufnahme 82 Kg. RR bei Aufnahme war 120/75 mmHg. Keine Struma, Halslymphknoten nicht tastbar. Cor: Herzaktion rhythmisch, normfrequent, Herztöne rein, keine pathologischen Herzgeräusche. Pulmones: Vesikuläres Atmen. Abdomen: Kein Druckschmerz, keine Resistenzen, Leber nicht palpabel. Wirbelsäule: physiologisch gekrümmt, nicht klopfschmerzhaft, mäßiger muskulärer Hartspann im Schulter-Nacken-Bereich, rechtes Schultergelenk endgradig schmerzhaft bewegungseingeschränkt, FBA 10 cm. Penisteilamputation.
Neurologischer Befund: Bei Beugung, Drehung und Seitneigung des Kopfes keine Angabe von Schmerzen und keine eingeschränkte Beweglichkeit. Die Pupillen sind rund, seitengleich, mittelweit und zeigen eine prompte Licht- und Konvergenzreaktion. Kein Nystagmus. Fingerperimetrisch kein Anhalt für Gesichtsfeldausfälle. Die sonstigen Hirnnerven sind unauffällig. Der Tonus und die Trophik der Muskulatur sind altersentsprechend, kein Anhalt für Paresen. Die Muskeleigenreflexe sind seitengleich mittellebhaft auslösbar. Keine Pyramidenbahnzeichen. Keine Sensibilitätsstörungen nachweisbar. Die Koordinations-, Steh- und Gehversuche sowie das Gangbild sind unauffällig. Vibrationsempfinden an beiden Füßen erhalten.
Labordiagnostik: Bei der Aufnahmelaboruntersuchung waren Blutbild, Nierenwerte, Leberwerte, Triglyceride, Blutzucker, Elektrolyte sowie TSH im Normbereich.
Folgende Laborparameter fanden sich im pathologischen Bereich (Kontrollwerte in Klammern):
Cholesterin ges. 238 (237) mg/dl LDL-Cholesterin 146 (156) mg/dl.
EKG: Linkstyp, Sinusrhythmus, keine Erregungsrückbildungsstörungen, keine Hypertrophiezeichen.
Testpsychologische Befunde:
Selbstbeurteilung von aktuellen Beschwerden nach SCL-90: Mit Hilfe der Symptom-Check-Liste SCL-90-R nach Derogatis erfolgte eine objektivierende Erfassung der aktuellen Beschwerden. Dabei haben die Patienten die Möglichkeit, eine Einstufung der subjektiv erlebten Ausprägung jedes einzelnen Symptoms von 0 = „nicht vorhanden“ bis 4 = „sehr schwer“ zu geben. Es fanden sich die folgenden Skalenausprägungen zu Beginn und am Ende der Behandlung:
- „Somatisierung“ (0,50 / 0,08),
- „Zwanghaftigkeit“ (1,60 / 1,00),
- „Unsicherheit im Sozialkontakt“ (2,00 / 1,56),
- „Depressivität“ (2,23 / 1,31),
- „Ängstlichkeit“ (1,10 / 0,50),
- „Aggressivität/Feindseligkeit“ (1,33 / 0,67),
- „Phobische Angst“ (0,29 / 0,29),
- „Paranoides Denken“ (1,50 / 0,67),
- „Psychotizismus“ (0,90 / 0,30),
wobei die Werte in den Klammern den durchschnittlichen Ausprägungswert aller Items der jeweiligen Subskala angeben. Diese Werte sprechen für verstärkte Probleme zu Behandlungsbeginn in den Subskalen 2 bis 6 und 8. Gegen Ende des stationären Aufenthalts ergaben sich relevante Abnahmen im jeweiligen Score, d.h. mindestens von 0,5, für die Dimensionen 2, 4, 5, 6, 8 und 9.
Allgemeine verbale (kristalline) Intelligenz: Eine testpsychologische Abschätzung der allgemeinen verbalen (kristallinen) Intelligenz wurde mit Hilfe des MEHRFACH-WORTSCHATZ-TESTS/Version B (MWT-B) nach Lehrl (1995) vorgenommen. Hierbei ergab sich ein Rohwert von 29, entsprechend einem Intelligenzquotienten von 104. Bei der Interpretation des Wertes muss berücksichtigt werden, dass die geforderte Testleistung sehr von der schulischen Ausbildung abhängt.
Intelligenz-Struktur-Analyse (ISA): Die ISA ist ein Verfahren zur Messung der Intelligenz. Erfasst werden verbale und numerische Intelligenzfunktionen, das figural-räumliche Vorstellungsvermögen und die Merkfähigkeit. Der Patient erzielte über alle neun Subtests einen Rohwert (RW) von 85, was einem Prozentrang (PR) von 78 hinsichtlich der Normstichprobe von erwachsenen Personen entspricht. Die Ergebnisse der Subtests waren: Sätze ergänzen, RW=10, PR=49, Gemeinsamkeiten finden RW=12, PR=95, Zahlenreihen fortsetzen RW=11, PR=75, Beziehungen erschließen RW=12, PR=92, Waren merken RW=7, PR=55, Würfel erkennen RW=5, PR=63, praktisches Rechnen RW=12, PR=93, Begriffe bilden RW=11, PR=72, Figuren zusammensetzen RW=5, PR=37. Insgesamt liegt das Ergebnis im gut durchschnittlichen Bereich der Leistungsfähigkeit an der Grenze zum überdurchschnittlichen Bereich.
Therapieziele
Ziele aus Patientensicht:
- Berentung
- Mehr Stabilität und Zuversicht
Ziele aus therapeutischer Sicht:
- Feststellung der Leistungsfähigkeit
- Stabilisierung der Stimmung und Vermittlung von Strategien zur
- Emotionskontrolle
- Vermittlung von funktionalen Krankheitsbewältigungsstrategien
- Training angemessenen Interaktionsverhaltens
Rehabilitationsverlauf
Psychotherapeutische Einzelgespräche: Die psychiatrische Diagnose einer protrahierten Anpassungsstörung bei Persönlichkeitsakzentuierung (narzisstisch-sensitiv) ergibt sich aus der langjährigen Anamnese spezifischer Verhaltens- und Erlebensmuster, aus dem hier beobachteten klinischen Eindruck sowie aus dem zeitlichen Zusammenhang zwischen beruflichen und krankheitsbedingten Belastungen und der Exazerbation psychischer Beschwerden. Klare Kriterien für eine aktuelle depressive Episode ergaben sich hier nicht. Im Vordergrund stand eine emotionale Instabilität mit Klagsamkeit, erheblicher Kränkbarkeit und erhöhter Empfindsamkeit für Kritik und Ablehnung sowie eine deutliche Selbstwertproblematik und subjektive Leistungsinsuffizienz mit Resignationstendenz und Berentungswunsch in der aktuellen Lebenssituation.
Es erfolgte eine detaillierten Exploration der aktuellen Lebenssituation und der Störungsentwicklung mit bedingungs- und verhaltensanalytischen Gesprächen.
Herr Muster konnte reflektieren, dass unter spezifischen beruflichen Belastungen und insbesondere durch die Krebserkrankung mit Penisteilamputation vorbestehende langjährige Verhaltens- und Erlebensmuster aktiviert und exazerbiert seien, die insbesondere zu interaktionellen Konflikten am Arbeitsplatz, verstärkten emotionalen Einbrüchen und Resignation geführt hatten. Es wurde versucht, die überdauernden Verhaltensmuster von Kränkbarkeit, Misstrauen und Empfindsamkeit für den Patienten fassbarer und benennbarer zu machen, woran er schon in seiner ambulanten Psychotherapie gearbeitet hatte. Hierzu konnten Situationen aus dem Stationsalltag analysiert werden und es gelang im Verlauf, dem Patienten ein psychisches Krankheits- und Behinderungsmodell zu vermitteln, welches ihm eine nüchternere Betrachtungsweise der Erkrankung und Bewältigungsstrategien erleichterte. Er konnte daraus ableiten, dass es einerseits sinnvoll sei, bestimmte eigene Verhaltensmuster auch zu akzeptieren und sich nicht mit überhöhten Anforderungen und „Wunschdenken“ ständig selbst abzuwerten und zu überfordern und andererseits insbesondere in Interaktionen daran zu arbeiten, Kränkbarkeit, erhöhte Sensitivität und Misstrauen schrittweise zu reduzieren und aktiv andere Verhaltensweisen einzuüben, um Konflikte funktionaler anzugehen. Daneben wurde auf Stärken und Ressourcen fokussiert, die ihm den Umgang mit den aktuellen Belastungen erleichtern.
Herr Muster konnte im Verlauf unter den Behandlungsmaßnahmen eine Stimmungsstabilisierung wahrnehmen, aktiver werden und wieder mögliche Zukunftsperspektiven reflektieren.
Gruppenpsychotherapie: Herr Muster nahm an der Gruppe „Depressions- und Problembewältigung“ teil. Er erschien regelmäßig, war sehr interessiert und konnte sein Wissen über die Entstehung, Aufrechterhaltung und Behandlung von Stimmungseinbrüchen erweitern. Er konnte sehr differenziert eigene Probleme darstellen, funktionale Lösungen reflektieren, auch anderen Teilnehmern Raum geben und war insgesamt gut in die Gruppe integriert.
Bewegungstherapie:
Ziele der Bewegungstherapie waren Stabilisierung der Stimmung
und Antriebssteigerung.
Der Initialbefund zeigte einen in sich gekehrten, in der Anrede zugänglichen, haltungsschwachen Patienten.
Wir behandelten Herrn Muster mit Wassergymnastik, Elementen aus der Rückenschule, wahrnehmungsorientierter Funktionsgymnastik und Spielen. Zur Lockerung von Schulterverspannungen bekam Herr Muster zusätzlich manuelle Massagen.
Er nahm regelmäßig an der Bewegungstherapie seiner Bezugsgruppe und an einem morgendlichen Fitnesstraining teil. Durch die Wahrnehmung gewohnter Haltungs- und Bewegungsmuster und der Vermittlung effektiverer Bewegungsabläufe sollte Herrn Muster ein bewussteres Bewegungsverhalten nahe gebracht werden. Kräftigende, stabilisierende Bewegungssequenzen dienten der Verbesserung der Koordinationsfähigkeit und der Tonisierung der Muskulatur. Herr Muster war bemüht, die gegebenen Anregungen aufzunehmen und umzusetzen. Auf Partnerübungen konnte er sich erspürend einlassen. Spielerische Interaktionen in der Gruppe belebten Herrn Musters Antrieb. Wettspiele, in denen Geschicklichkeit und Schnelligkeit gefragt waren, forderten ihn in seinem Leistungsanspruch heraus. Momente mangelnder Konzentrations- und Reaktionsfähigkeit waren zu beobachten.
Zum Ende der Behandlung war eine Antriebssteigerung festzustellen. Sowohl durch verbale Beiträge, wie auch körperlich, hatte er eine größere Präsenz entwickelt.
Entspannungstherapie: Zur Verbesserung der Entspannungsfähigkeit hat Herr Muster die PMR in Lang- und Kurzformen unter Anleitung geübt, einschließlich der Anwendung einleitender Atemtechniken und gelegentlichen Phantasiereisen. Er lernte, die PMR sowohl im Sitzen wie im Liegen zu praktizieren. An manchen Tagen konnte er gut entspannen, an anderen fühlte er sich durch belastende Gedanken abgelenkt. Dennoch empfand Herr Muster die PMR als hilfreiches, entspannungs-förderndes Mittel, das er zu Hause weiter nutzen möchte.
Ergotherapie: Die Zielsetzung der Ergotherapie war der Aufbau eines gesundheitsfördernden Freizeitverhaltens zur Stimmungs-stabilisierung. Herr Muster nahm regelmäßig und pünktlich teil. Er probierte vorgestellte Möglichkeiten für Freizeitaktivitäten auf den Erholungseffekt hin aus. In diesen Situationen zeigte er sich handwerklich-technisch begabt und geschickt. Er arbeitete sehr planvoll und sorgfältig. Während dieser Gruppen war ihm der Kontakt zu Mitpatienten wichtig, den er selbständig suchte. Seine Mitpatienten begegneten ihm mit viel Respekt. Herr Muster wurde außerdem mit einem Freizeitkompetenztraining behandelt. Hier wurde die künftige Freizeitgestaltung besprochen und deren Einfluss auf das eigene Wohlbefinden. Da es sich hier um eine interaktionell arbeitende Gruppe handelt, nutzte Herr Muster die Möglichkeit, sein Interaktionsverhalten zu überprüfen und die Thematiken aus den Einzelgesprächen zu vertiefen. Außerdem erkannte er, dass er künftig genussvoller und bewusster an Aktivitätsausübungen herangehen möchte. Er nahm zur Vertiefung und praktischen Umsetzung an einer Genussgruppe teil. Dabei bekam er Anregungen, wieder neugieriger verschiedene Sinnesbereiche zur alltäglichen Entspannung zu nutzen und bewusst Wohlfühlmomente in den Alltag einzubauen. Beim Erproben der Genussregeln in der Gruppe konnte sich Herr Muster gut entspannen und empfand es als Bereicherung seiner Lebensqualität. Er möchte den gezielten Einsatz von Genuss zur Bekämpfung von Grübeleien nutzen.
Soziotherapie: Durch die hohe Kränkbarkeit des Patienten war es kaum möglich berufliche Perspektiven zu thematisieren. Er befürchtete sofort mit seiner Erkrankung und den damit verbundenen Einschränkungen nicht Ernst genommen zu werden. Als Alternativen zur Rente thematisiert wurden, reagierte er zunächst aggressiv und in der Folge mit einem emotionalen Einbruch. Er erkannte später selbst hierin eine Überreaktion und versuchte diesen Gedanken zu einem späteren Zeitpunkt aufzugreifen. Auch am Ende des Aufenthaltes wurde deutlich, das er einen Ausweg und eine Rehabilitation für seine Person nur in der Möglichkeit einer Berentung sehen konnte. Durchgehend wirkte er in den Gesprächen emotional wenig belastbar und nachhaltig verbittert über das Ende seiner Berufstätigkeit.
Medizinischer Verlauf: Aufgrund der bislang begrenzten Wirksamkeit der Vormedikation mit Citalopram entschlossen wir uns zu einer Dosiserhöhung, die von Herrn Muster gut toleriert wurde. Eine weitere Medikations-anpassung wird am Heimatort empfohlen.
Rehabilitationsergebnis
Somatischer Entlassungsbefund: Beim medizinischen Abschlussgespräch fand sich Herr Muster in gutem Allgemeinzustand und verbesserter körperlicher Kondition. Er habe sehr von den Angeboten der Bewegungstherapie profitiert und sei wieder aktiver geworden.
Psychischer Entlassungsbefund und Rehabilitationsergebnis: Bei Entlassung gab Herr Muster an, er fühle sich etwas ruhiger und ausgeglichener und könne eine optimistischere Grundhaltung wahrnehmen. Er habe einerseits etwas nüchterner seine langjährigen Verhaltens- und Erlebensmuster und Interaktionsstörungen reflektieren können. Er beginne, diese Muster als psychische Behinderung zu akzeptieren und eher über kompensatorische Maßnahmen und Verhaltensänderungen nachzudenken als ständig über sich enttäuscht und wütend zu sein, sich „völlig ändern“ zu wollen und sich selbst abzuwerten. Auch plane er im Rahmen seiner weiteren ambulanten Psychotherapie, kleinschrittig Verhaltensänderungen zu erproben. Aus therapeutischer Sicht gelang der Aufbau eines plausiblen nüchternen Krankheitsmodells der langjährigen und komplexen Persönlichkeitsstörung sowie darauf aufbauend die Vermittlung konkreter Strategien zur Emotionskontrolle, Kompensation und Problembewältigung. Hierbei lag der Schwerpunkt auf einer kognitiven Modifikation der individuellen dysfunktionalen Bewertungen von Interaktionen und Konfliktsituationen und der damit verbundenen Auslösung von Ärger, Kränkung und Selbstabwertung. Bei Entlassung zeigte sich die Grundstimmung etwas stabiler, jedoch fanden sich weiterhin rezidivierende emotionale Einbrüche mit Kränkbarkeit und Resignation in Anforderungssituationen und bei Frustration, was sich dann interaktionell rasch in Missverständnissen und Konfliktentstehungen äußerte.
Sozialmedizinische Epikrise
Herr Muster kehrt zu seiner Partnerin in die gemeinsame Wohnung zurück. Er war bei Therapieende arbeitslos. Bei Entlassung bestanden noch deutliche psychische Funktionseinschränkungen, die derzeit eine berufliche Tätigkeit sowohl in der letzten Tätigkeit als kaufmännischer Sachgebietsleiter als auch auf dem allgemeinen Arbeitsmarkt erheblich beeinträchtigen. Langjährig vorbestehende dysfunktionale Verhaltens- und Erlebensmuster im Rahmen der kombinierten Persönlichkeitsstörung erscheinen durch die psychischen und körperlichen Belastungen der Krebserkrankung und vorbestehende berufliche Konflikte exazerbiert zu sein und äußern sich in rezidivierenden emotionalen Einbrüchen und Interaktionsstörungen bei erhöhter Kränkbarkeit, erheblichem Misstrauen und vermehrter Empfindsamkeit gegenüber Kritik und Abwertung. Hierdurch erscheint die Stressbelastbarkeit und Interaktion mit Mitarbeitern, Kunden und Vorgesetzten deutlich beeinträchtigt. Die Entlassung erfolgte arbeitsunfähig aufgrund der noch deutlich reduzierten psychischen Belastbarkeit mit rezidivierenden affektiven Einbrüchen sowie der Stressintoleranz mit rascher psychischer und körperlicher Erschöpfbarkeit. Unter Fortführung der antidepressiven Medikation und weiterer ambulanter Psychotherapie ist nach unserer Einschätzung eine weitere kleinschrittige Symptomreduktion zu erwarten. Dies ist jedoch nach unserer Einschätzung aufgrund der Chronifizierung des Krankheitsbildes und der Ausprägung der Persönlichkeitsstörung ein eher langfristiger Ansatz, der eine mittelfristige Arbeits- und Erwerbsfähigkeit innerhalb der nächsten Monate aus heutiger Sicht eher unwahrscheinlich erscheinen lässt.
Nachsorgeempfehlungen
Es wird eine weitere nervenärztliche Verlaufskontrolle der psychischen Symptomatik und ggf. weitere Medikationsanpassung (Erhöhung von Citalopram) empfohlen. Eine konsequente Weiterführung der ambulanten Psychotherapie erscheint indiziert zur langfristigen Behandlung der Persönlichkeitsstörung. Des weiteren werden regelmäßige Nachsorgeuntersuchungen bezüglich des Carcinoms empfohlen.
Entlassungsmedikation:
Citalopram Tbl. 30 mg 1-0-0
Beloc Zok Tbl. 1-0-0
Referenzen
Internationale Spezifikationen allgemein und zu CDA
[eArztbrief] Arztbrief-Spezifikationen auf der Basis der HL7 Clinical Document Architecture Release 2 für das Deutsche Gesun-dheitswesen, Version 1.50
[rehaKB] Addendum zum Arztbrief: Reha-Kurzbrief auf der Basis der HL7 CDA Release 2 für das Deutsche Gesundheitswesen v0.9
DRV-Spezifikationen
[drvALF] Der ärztliche Reha-Entlassungsbericht: Leitfaden zum einheitlichen Entlassungsbericht in der medizinischen Rehabilitation der gesetzlichen Rentenversicherung 2007 (Ausfüll-Leitfaden) siehe auch www.deutsche-rentenversicherung.de > Rehabi-litation > Qualitätsicherung > Ausführliche Informationen zum Qualitätssicherungsprogramm > Der ärztliche Entlas-sungsbericht
[drvOIDs] OID-Konzept der Deutschen Rentenversicherung Bund, Version Januar 2008
Allgemein und HL7
[HL7V3] HL7 Version 3 http://www.hl7.org Abstimmungsverfahren Ballot 18, September 2007
[ansicdar2] HL7 v3 Clinical Document Architecture, Release 2.0 (ANSI Standard CDA Release 2, Juli 2005).
[OIDK] Object Identifier (OID) Konzept für das Deutsche Gesund-heitswesen, Gemeinschaftskonzept der HL7-Benutzergruppe in Deutschland e. V., Köln, der Arbeitsgemeinschaft Sciphox GbR mbH, Köln, der Kassenärztlichen Bundesvereinigung - Körperschaft des öffentlichen Rechts, Berlin, und des Deut-schen Instituts für Medizinische Dokumentation und Infor-mation (DIMDI), Köln, Entwurf, Version 1.02, Stand: 18.03.2005 (www.hl7.de)
[dtcmetv3-hl7de] HL7 Version 3 Datentypen und CMETs für das Deutsche Gesundheitswesen, www.hl7.de (Publikationen)
[Diagnoseleitfaden] Darstellung von Diagnosen mittels HL7 Version 3 für das deutsche Gesundheitswesen; Implementierungsleitfaden Version 0.95, www.hl7.de (Publikationen)
Klassifikationen / Terminologien
[icd10gm2007] Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme (ICD), 10. Revision, German Modification ICD-10-GM Version 2007 DIMDI, BMG; DIMDI, BMGS (OID 1.2.276.0.76.5.318)
[icd10gm2008] Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme (ICD), 10. Revision, German Modification ICD-10-GM Version 2008 DIMDI, BMG; DIMDI, BMGS (OID 1.2.276.0.76.5.330)
[ktl2007] KTL - Klassifikation therapeutischer Leistungen in der medizinischen Rehabilitation. Deutsche Rentenversicherung Bund, Ausgabe 2007 für Rehabilitanden mit Entlassungsda-tum ab dem 1.Januar 2007 (OID 1.2.276.0.76.5.344)