Anwendungsszenarien
Dieses Material ist Teil des Leitfadens IHE Cookbook.
|
Inhaltsverzeichnis
Anwendungsszenarien
Dieses Kapitel beschreibt exemplarisch 3 Anwendungsszenarien, die einen einrichtungsübergreifenden Austausch von medizinischen Dokumenten zwischen verschiedenen Akteuren im Gesundheitswesen erfordern. Durch diese Anwendungsszenarien werden auch die Anforderungen bzgl. des Arbeitsablaufs und der notwendigen Berechtigungen beschrieben und bilden damit die Basis der erarbeiteten Lösungsansätze in den folgenden Kapiteln.
Mamma-Diagnostik
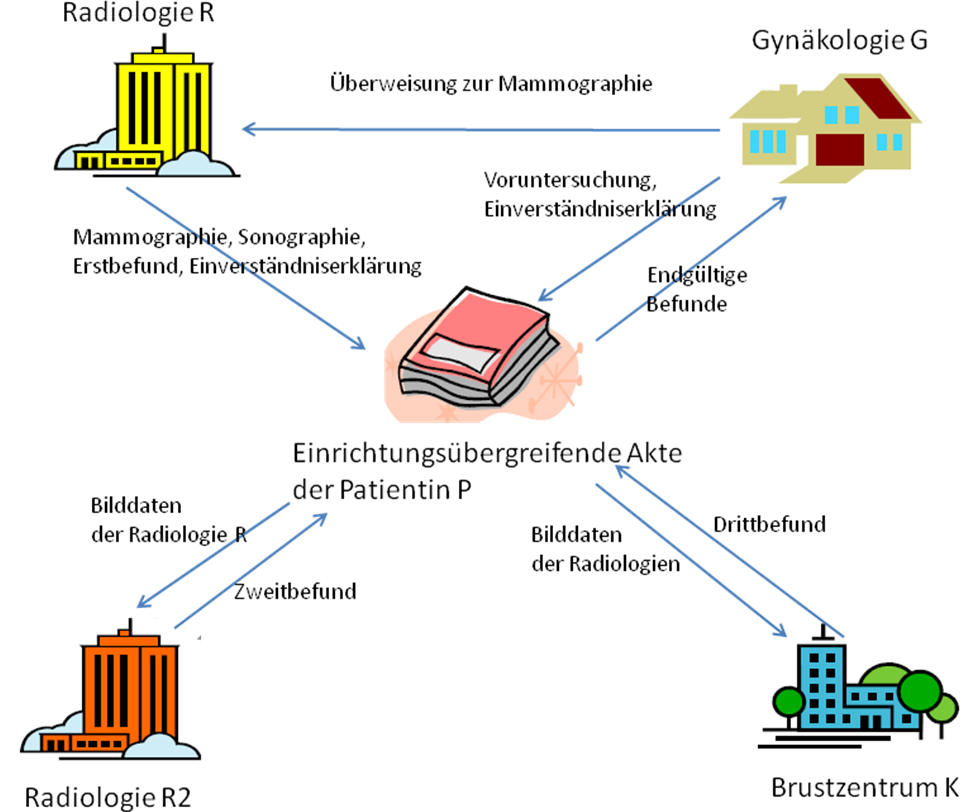
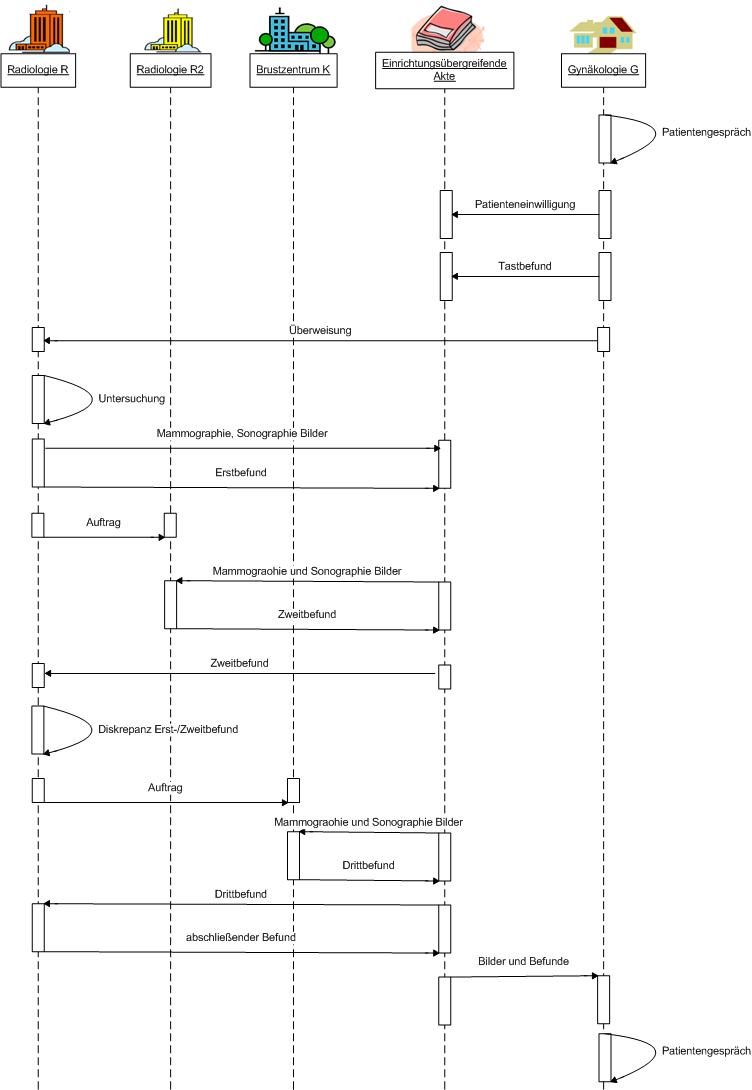
Im Radiologieverbund „Grüne Heide" sind verschiedene Organisationen zusammengeschlossen, die im Rahmen von Verträgen zur Integrierten Versorgung (IV-Verträge) Patienten aus der Region gemeinsam behandeln. Im vorliegenden Fall begleiten wir die Behandlung von Patientin P (42 Jahre). Frau P ertastet bei der morgendlichen Toilette eine leichte Veränderung ihrer linken Brust und vereinbart noch am selben Tage einen Termin bei ihrer Gynäkologin, Frau Dr. G. Frau Dr. G verfügt über kein Mammographiegerät und entscheidet nach eingehender Untersuchung die weitere diagnostische Abklärung durch einen dem Radiologieverbund angeschlossenen niedergelassenen Radiologen, Herrn Dr. R. Frau P gibt Frau Dr. G ihr Einverständnis für die digitale Weitergabe der bisherigen Untersuchungsdaten an die Radiologie R. Daraufhin legt Frau Dr. G für Frau P eine einrichtungsübergreifende elektronische Akte an und stellt über diese dem Radiologen R die Daten von Frau P zur Verfügung. Herr Dr. R führt eine digitale Mammographie zusammen mit einer Ultraschalluntersuchung durch und stellt in der linken Brust von Frau P Veränderungen fest. Da Herr Dr. R an einem Projekt seiner KV zur qualitätsgesicherten Mamma-Diagnostik teilnimmt, wird nach Einverständniserklärung von Frau P zur Projektteilnahme eine unabhängige Zweitbefundung durch eine andere Radiologie R2 des Verbundes durchgeführt. Die Radiologie R2 hat dabei zwar Zugriff auf die Bilddaten der Radiologie R, aber nicht auf den Befund. Der Zweitbefund bestätigt den Befund von Dr. R nicht, worauf eine Drittbefundung notwendig wird, die das Brustzentrum des örtlichen Krankenhauses K durchführt. Herr Dr. R teilt dies Frau P mit, die ihre Einverständniserklärung für eine weitere Befundung auf das Brustzentrum K ausdehnt. Im Brustzentrum werden die Bilddaten von Frau P nochmals begutachtet, wobei sich der Anfangsverdacht auf krankhafte Veränderungen ausschließen lässt. Das Brustzentrum empfiehlt eine Wiederholung der Untersuchung in einem halben Jahr. Frau P besucht erneut ihre Gynäkologin, welche ihr die Ergebnisse erläutert. Da Frau P weder die Radiologie R2 noch das Brustzentrum K kennt und will, dass ausschließlich ihr bekannte Personen, denen sie vertraut, Zugriff auf ihre Daten haben, schränkt sie für die Radiologie R2 und das Brustzentrum K die entsprechenden Zugriffsrechte ein. Bei der Wiedervorstellung der Patientin und der erneuten Mammographie in der Radiologie R nach einem halben Jahr werden keinerlei Veränderungen zur Erstuntersuchung festgestellt und Frau P kann in den normalen Prozess der Vorsorgeuntersuchungen zurückgeführt werden. Einige Jahre später zieht Frau P um und kann daher das Angebot der einrichtungsübergreifenden Akte des Radiologieverbundes "Grüne Heide" nicht mehr nutzen. Aus diesem Grunde löscht sie ihre von Frau Dr. G angelegte Akte.
Kolorektales Karzinom
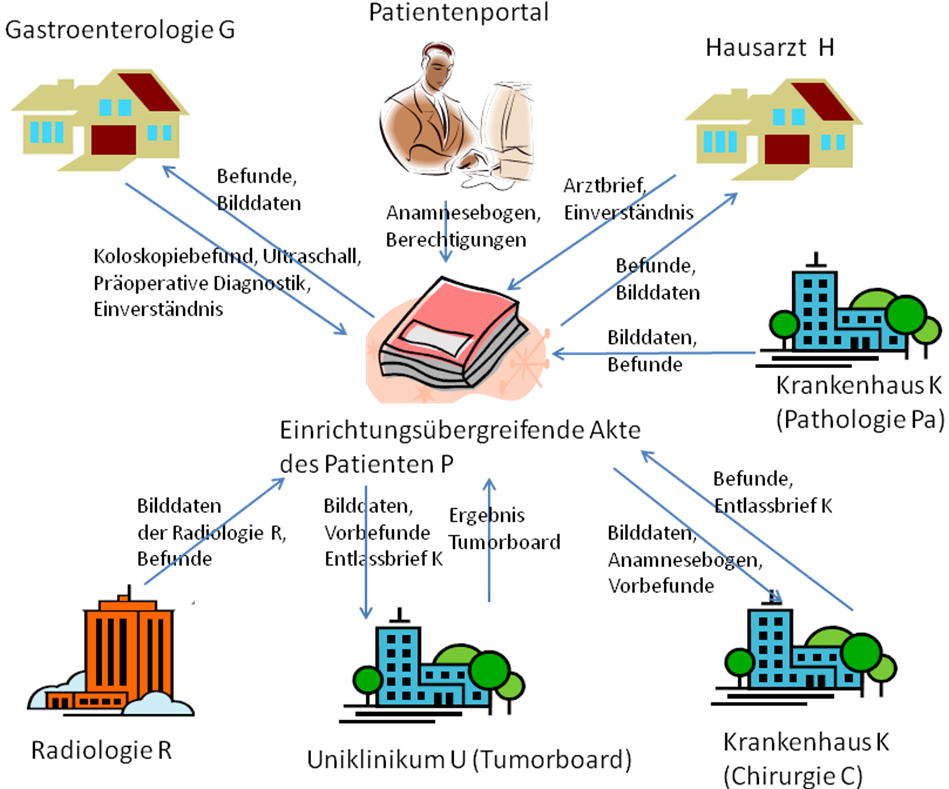
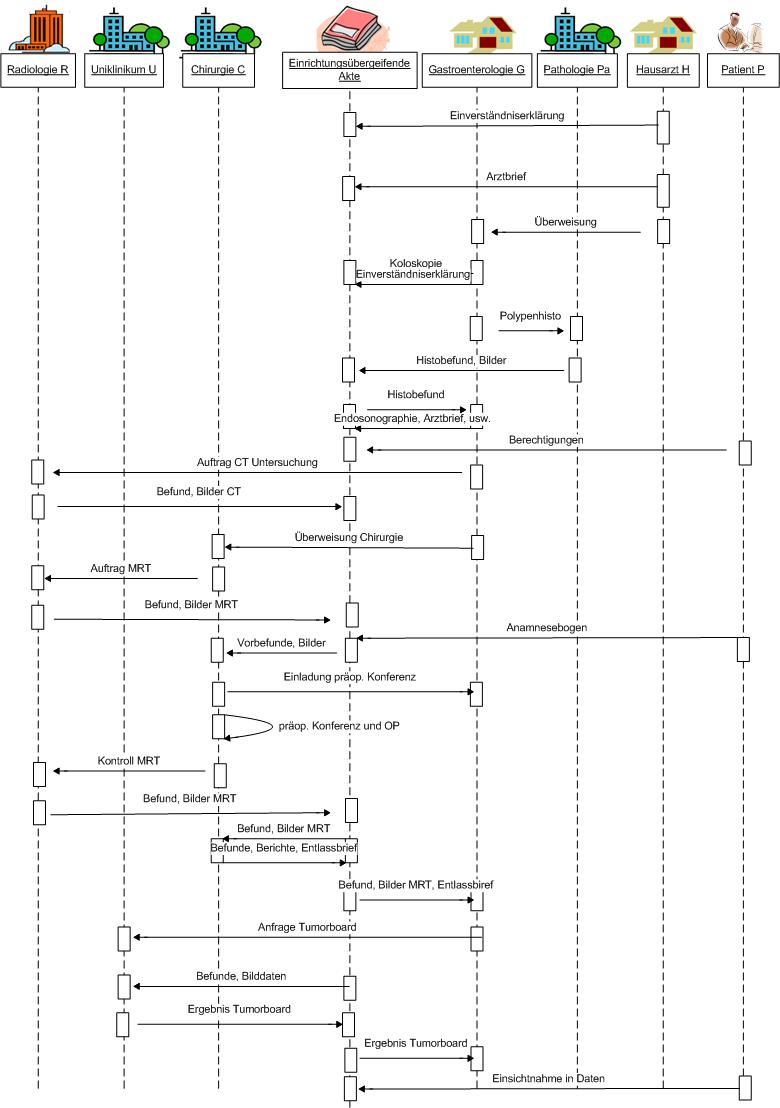
Im Gesundheitsnetz „Zukunft" sind verschiedene Organisationen zusammengeschlossen, die im Rahmen von Verträgen zur Integrierten Versorgung (IV-Verträge) Patienten aus der Region gemeinsam behandeln. Im vorliegenden Fall begleiten wir die Behandlung von Patient P (52 Jahre). Der Hausarzt von Herrn P, Herr Dr. H, stellt im Rahmen der regelmäßigen Darmkrebsvorsorge okkultes Blut im Stuhl von Herrn P fest. Er überweist daher Herrn P zur weiteren Abklärung an den Gastroenterologen, Herrn Dr. G. Nach erfolgter Aufklärung erklärt sich Herr P damit einverstanden, dass Herr Dr. H ihm eine einrichtungsübergreifende Akte anlegt und über diese die bisherigen Untersuchungsdaten Herrn Dr. G zur Verfügung stellt. Herr P erhält bei Herrn Dr. G am folgenden Tag einen Koloskopie-Termin. Im Rahmen der Koloskopie stellt Herr Dr. G Polypen im Darm von Herrn P fest und vergibt nach Entfernung der Polypen einen entsprechenden histologischen Auftrag an die externe Pathologie Pa des Krankenhauses K. Bereits am nächsten Tag kann Herr Dr. G auf den über die einrichtungsübergreifende Akte von der Pathologie Pa bereit gestellten histologischen Befund inklusive digitaler Bilder zugreifen. Zuvor hat Herr P sowohl Herrn Dr. G als auch die Pathologie Pa entsprechend für den Zugriff auf seine Akte berechtigt. Der Pathologiebefund ergibt eine bösartige Veränderung, die einen sofortigen chirurgischen Eingriff notwendig macht. Herr Dr. G führt weitere internistische Untersuchungen zur präoperativen Diagnostik durch (unter anderem auch eine Sonographie) und überweist Herrn P an die Chirurgie C des Krankenhauses K. Herr P gibt der Chirurgie C des Krankenhauses K die Einwilligung, auf die bisher gemachten Untersuchungsergebnisse zuzugreifen. Vor der Krankenhauseinweisung beauftragt Herr Dr. G bei der externen Radiologin R noch eine CT-Untersuchung zur Abklärung des Vorhandenseins von Metastasen. Außerdem wird Herr P vom Krankenhaus gebeten, als Vorbereitung zur OP einen Anamnesebogen vor dem persönlichen Gespräch auszufüllen. Der Anamnesebogen wird ihm über das Patientenportal des Gesundheitsnetzes „Zukunft" zur Verfügung gestellt, über das er auch seine bisherigen Behandlungsdaten einsehen kann. Herr P legt den ausgefüllten Anamnesebogen wiederum in dem Patientenportal ab, so dass er der Chirurgie C für die OP-Planung sofort zur Verfügung steht. Das Patientenportal bietet den Patienten Zugriff auf ihre in der einrichtungsübergreifenden Akte gespeicherten Daten. Die Patienten können unter anderem die Daten einsehen, Zugriffsberechtigungen auf die Daten vergeben oder, wie im Fall des Anamnesebogens, selbständig Daten eingeben. Der Anamnesebogen ist für die Chirurgie ausdrücklich als vom Patienten eingestelltes Dokument erkennbar, weil vom Patienten und von Leistungserbringern in die einrichtungsübergreifende Akte eingestellte Daten grundsätzlich unterschieden werden können. Zur Feststellung der genauen Tumorlokalisation beauftragt die Chirurgie C bei der Radiologie R noch eine MRT-Untersuchung. Für die prätherapeutische Fallvorstellung liegen nun dem Behandlungsteam K alle notwendigen Informationen aus Voruntersuchungen und Anamnese in der einrichtungsübergreifende Akte innerhalb kurzer Zeit vor. Herr P hat zuvor auch der Radiologie R entsprechende Berechtigungen auf seine Akte über das Patientenportal erteilt. Die Chirurgin lädt daraufhin den Gastroenterologen G ein, an der prätherapeutischen Fallvorstellung über eine Telefonkonferenz teilzunehmen. In der prätherapeutischen Fallvorstellung wird die Notwendigkeit der operativen Versorgung bestätigt. Nach dem chirurgischen Eingriff wird eine erneute MRT durchgeführt. Die Radiologin R stellt fest, dass der Tumor nicht vollständig entfernt werden konnte. Daher wird in der postoperativen Fallvorstellung die Weiterbehandlung am Universitätsklinikum U empfohlen. Die Befunde werden an den Gastroenterologen G geschickt, der zur Abklärung der weiteren Therapieoptionen nach Einverständniserklärung von Herrn P das Tumorboard des Universitätsklinikums U befragt. Die weitere Behandlung von Herrn P erfolgt am Universitätsklinikum U, das zuvor von Herrn P entsprechend berechtigt wurde, auf die Daten der bisher gemachten Untersuchungen zuzugreifen. Schließlich wird Herr P in den Nachsorge- und Rehaprozess überführt. Fünf Jahre später werden bei einer erneuten Vorsorgeuntersuchung wieder Polypen im Darm von Herrn P festgestellt. Eine weitere Therapie wird dadurch notwendig. Da Herr P mittlerweile umgezogen ist, wird diese vom Krankenhaus K2 durchgeführt, dem Herr P für die weitere Therapieplanung über das Patientenportal Zugriffsrechte auf die vor fünf Jahren erstellten Untersuchungs- und Behandlungsdaten erteilt. Den nicht mehr für seine Behandlung zuständigen Ärztinnen und Ärzten seines früheren Wohnortes dagegen hat er inzwischen die Zugriffsberechtigung auf seine Daten entzogen.
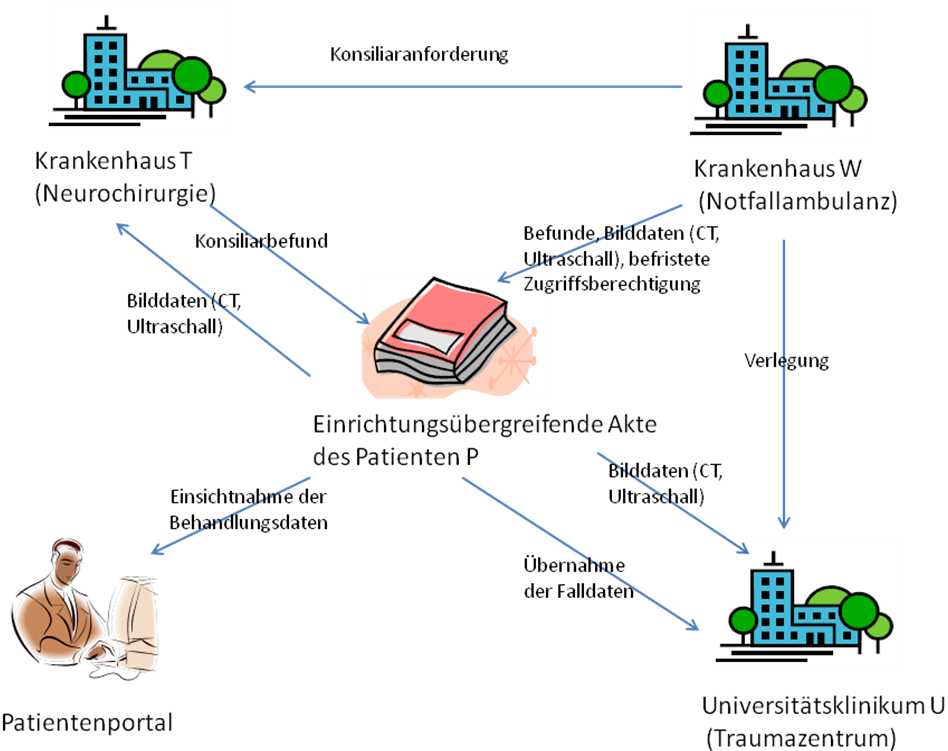
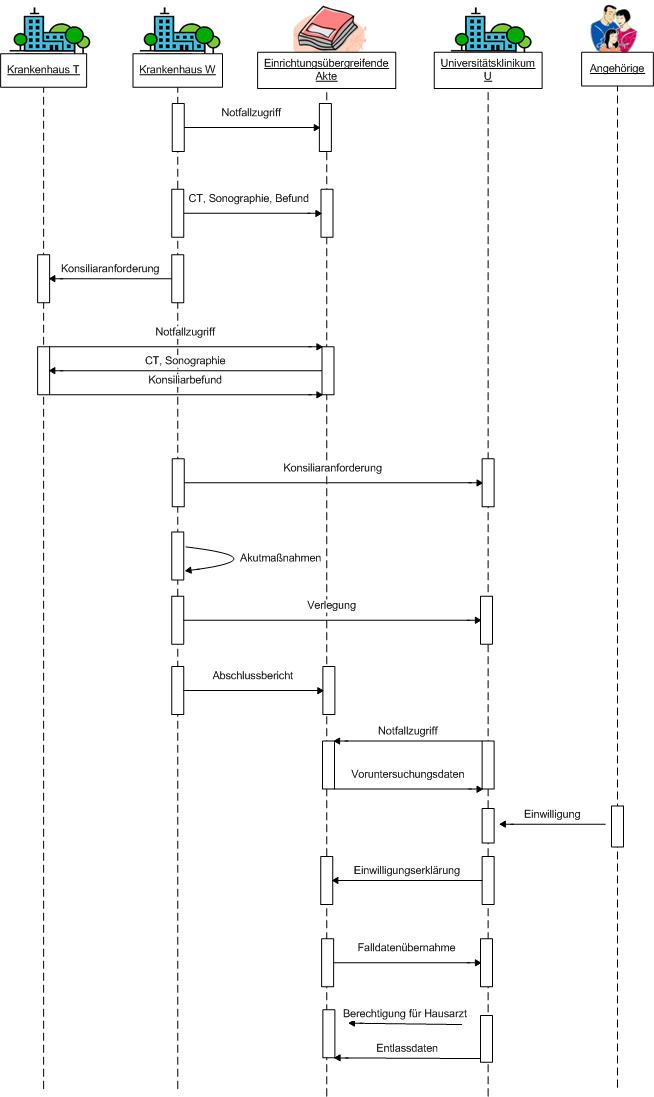
Akutversorgung Schwerverletzter (Polytrauma)
Im Traumanetzwerk „Flaches Land" sind verschiedene Kliniken zusammengeschlossen, die entsprechend ihrer Ausstattung und Struktur unterschiedliche Aufgaben innerhalb des Netzwerkes übernehmen und bei der Versorgung polytraumatischer Patienten kooperieren. Im vorliegenden Fall begleiten wir die Behandlung von Patient P (23 Jahre). Herr P fährt am Abend mit dem PKW von der Arbeit nach Hause. Bei einem Ausweichmanöver kommt Herr P mit seinem Wagen von der Fahrbahn ab und das Fahrzeug überschlägt sich mehrfach. Nachdem der von Unfallzeugen alarmierte Rettungsdienst lebensrettende Sofortmaßnahmen durchgeführt und Patient P für den Transport vorbereitet hat, wird Herr P mit einem Helikopter in das nächstgelegene Krankenhaus W gebracht. Da Herr P bei seiner Notfallaufnahme im Krankenhaus W immer noch bewusstlos ist, wird er im Krankenhausinformationssystem des Krankenhauses W. als Notfallpatient angelegt. Nach Erstversorgung von Patient P im Krankenhaus W werden ein Schädel-CT und ein Ganzkörper-Trauma-CT erstellt, denen sich im Verlauf eine Kontroll -Sonographie des Brust- und Bauchraumes anschließt. Nach Beurteilung der Situation anhand der Bilder und Befunde zeigt sich, dass bei Patient P nach dem vorausgegangenen Unfall neben zahlreichen Prellungen und einer Beckenfraktur der dringende Verdacht auf ein schweres Schädel-Hirn-Trauma besteht. Da das Trauma-Team des Krankenhauses W bezüglich der Diagnose der Kopfverletzung unsicher ist und das Krankenhaus W zudem keine neurochirurgischen Kapazitäten aufweist, sieht der diensthabende Unfallarzt H die Notwendigkeit eines neurochirurgischen Konsils aus einer kooperierenden Einrichtung im Traumanetzwerk „Flaches Land". Hierfür wurden bereits bei der Erstellung der Trauma-Befunde alle traumarelevanten Bilder und Befunde des Patienten P in der einrichtungsübergreifende Akte, über die Patient P bereits aus vorhergehenden Erkrankungen verfügt, den anderen Partnerkliniken automatisiert über einen Notfallzugriff zur Verfügung gestellt. Aufgrund der Notfallsituation und der Bewusstlosigkeit von Patient P geht der behandelnde Arzt H des Krankenhauses W im Rahmen seiner Notkompetenz für die zweckgebundene Bereitstellung der Daten über einen Notfallzugriff von einer mutmaßlichen Einwilligung des Patienten P aus. Arzt H kontaktiert den diensthabenden Neurochirurgen J im Krankenhaus T des Verbundes und teilt diesem mit, wie die bereitgestellten Bilder und Befunde des Patienten P abgerufen werden können. Der Neurochirurg J ruft über den Notfallzugriff die für das Konsil benötigten Bilddaten aus der einrichtungsübergreifenden Akte des Patienten P ab und bestätigt nach der Befundung das Vorliegen eines Schädel-Hirn-Traumas. Auf Grund einer bereits vorhandenen intrakraniellen Blutung spricht er sich für die Verlegung des Patienten P in die Neurochirurgie des überregionalen Traumazentrums im Universitätsklinikum U aus. Um seine Beratung zu dokumentieren, legt Neurochirurg J die dem Konsil zugrunde liegenden Dokumente in der einrichtungsübergreifenden Akte des Patienten P ab. Arzt H informiert sofort das Universitätsklinikum U. Nachdem die Beckenfraktur für den Transport vor Ort stabilisiert wurde, wird Patient P mittels Helikopter in das Universitätsklinikum U transportiert. Hier wurde er bereits durch die Verfügbarkeit der entsprechenden Daten in der einrichtungsübergreifenden Akte als nicht vollständig datenqualifizierter Patient aufgenommen. Des Weiteren konnten hier durch die sofortige Verfügbarkeit der Voruntersuchungsdaten aus den anderen Einrichtungen bereits entsprechende Therapievorbereitungen getroffen werden. Im Universitätsklinikum U werden eine Trepanation sowie weitere Akutmaßnahmen durchgeführt, an die sich eine intensivmedizinische Behandlung von Patient P anschließt. In der einrichtungsübergreifenden Akte sind die Daten weiterhin ausschließlich für den Notfallzugriff über die Notfallpolicy verfügbar. Ein gerichtlicher Vormund verfügt an Stelle von Patient P über die Notwendigkeit der Weiterbehandlung und legitimiert damit den weiteren Notfallzugriff. Wenig später erteilt schließlich ein Angehöriger von Patient P dem Universitätsklinikum U die Erlaubnis für den normalen Zugriff auf die bereits in die einrichtungsübergreifende Akte eingestellten Daten und ermöglicht so eine Fortführung der Behandlung am Universitätsklinikum U über den regulären Aktenzugang. Die anderen Einrichtungen haben damit keinen Zugriff mehr auf die Daten von Herrn P. Die bereitgestellten Bilder und Befunde aus dem verlegenden Krankenhaus W können nun aus der einrichtungsübergreifenden Akte des Patienten P in die lokale Patientenakte des Universitätsklinikums U übernommen werden. Nach 20 Tagen kann Patient P die Intensivstation verlassen. Aufgrund der vorhandenen Schädelverletzungen wird Patient P vom Universitätsklinikum U zur neurologischen Früh-Rehabilitation in den Reha-Prozess überführt. Vor der Entlassung aus dem Krankenhaus erklärt sich Patient P damit einverstanden, dass der Entlassbericht und die bisher im Behandlungsprozess erstellten Daten seinem Hausarzt sowie der Reha-Klinik über die einrichtungsübergreifende Akte zur Verfügung gestellt werden. Zuhause schaut sich Patient P die Dokumentation der bisher durchgeführten Untersuchungen und Therapien über das Patientenportal des Traumanetzwerks „Flaches Land" an.