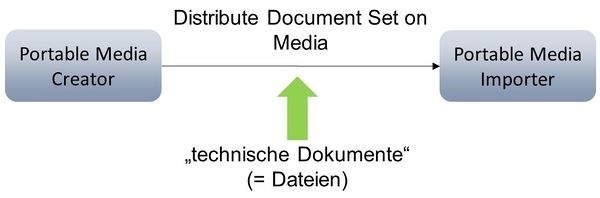
Wechselschnittstelle
|
|
Dieses Dokument gibt wieder:
Implementierungsleitfaden Wechselschnittstelle (0.5). Die Teilmaterialien gehören der Kategorie ihewss an. |
für das deutsche Gesundheitswesen
HL7 Deutschland
| Abstimmungsdokument | |||
|---|---|---|---|
| Version | Datum | Status | Realm |
| 0.5 | 15.05.2018 | abgelehnt | |
| [download] | |||
Inhaltsverzeichnis
- 1 Dokumenteninformationen
- 2 Einleitung
- 3 Szenarien
- 4 Lösungsansatz
- 5 Grobstruktur der Dateien für IHE ITI XDM
- 6 Umsetzung der Use Cases
- 7 Signatur – Zeitstempel – Evidence Record
- 8 Inhalte
- 9 Sonstige Angaben
- 10 Anhang
Dokumenteninformationen
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Impressum
Dieser Leitfaden ist im Rahmen des Interoperabilitätsforums, den Technischen Komitees von HL7 Deutschland e. V., IHE Deutschland e.V. sowie der entsprechenden Projektgruppen zusammengestellt und unterliegt dem Abstimmungsverfahren des Interoperabilitätsforums[1], der Technischen Komitees von HL7 Deutschland e. V. [2] und IHE Deutschland e. V. [3]
Ansprechpartner und Autoren
- Dr. Frank Oemig, Deutsche Telekom Healthcare and Security Solutions GmbH, Bonn
- Dr. Marc Kämmerer, Visus GmbH, Bochum
Kontributoren
- Olaf Feller, timeproof, Planegg
- Jürgen Bosk, CCESigG, Braunschweig
- Daniel Haak, Visus GmbH, Bochum
- Dr. Bernd Schütze, DTHS, Düsseldorf
Disclaimer
Copyright-Hinweis, Nutzungshinweise
Für alle veröffentlichten Dateien mit einem HL7 CDA- bzw. HL7 FHIR-Bezug gilt ferner: Alle abgestimmten und veröffentlichten Spezifikationen wie Implementierungsleitfäden, Stylesheets und Beispieldateien sind frei verfügbar und unterliegen keinerlei Einschränkungen, da die Autoren auf alle Rechte, die sich aus der Urheberschaft der Dokumente ableiten lassen, verzichten.
Alle auf nationale Verhältnisse angepassten und veröffentlichten CDA-Schemas können ohne Lizenz- und Nutzungsgebühren in jeder Art von Anwendungssoftware verwendet werden.
Aus der Nutzung ergibt sich kein weiter gehender Anspruch gegenüber HL7 Deutschland e.V. oder IEH Deutschland e.V., zum Beispiel eine Haftung bei etwaigen Schäden, die aus dem Gebrauch der Spezifikationen bzw. der zur Verfügung gestellten Dateien entstehen.
Näheres unter http://www.hl7.de, http://www.hl7.org, http://www.ihe-d.de und http://www.ihe.net.
Einleitung
Es gibt eine Reihe von Szenarien (s.u.), die einen Austausch von patientenbezogenen Daten erfordern, der über simple Dokumente hinausgeht. Hier sollen dann auch strukturierte Basisdaten wie Diagnosen, Maßnahmen o.ä. oder sogar Stammdaten und Vokabularien übermittelt werden.
Dieser Leitfaden soll eine Brücke schaffen zwischen den aktenbasierten Spezifikationen, die IHE XDS einsetzen, und der sich gegenwärtig abzeichnenden Technologie FHIR.
Hintergrund
Das Bundesministerium für Gesundheit hat mit der Änderung des Paragraphen §291 - speziell §291d Absatz 1 Satz 1 - im SGB V eine gesetzliche Forderung nach offenen und standardisierten Schnittstellen verankert. Laut diesem "eHealth-Gesetz" sind die KBV für den ambulanten und die DKG für den stationären Sektor für die Festlegung einer System- bzw. Archivierungsschnittstelle verantwortlich. Mit der letzten Änderung an diesem Gesetz Ende Mai 2017 sind außerdem Fristen ("2 Jahre nach der Festlegung") festgeschrieben worden. Im Absatz 5 wird zusätzlich gefordert, dass bei "inhaltlichen Gemeinsamkeiten der Schnittstellen sektorübergreifende einheitliche Vorgaben zu treffen" sind.
Laut der europäischen Datenschutzgrundverordnung (EU-DSVG), die am 25.Mai 2018 in Kraft tritt, hat der Patient ein Recht, seine Daten nicht nur elektronisch sondern auch in "strukturierter" Form zu bekommen. Mit letzterem ist gemeint, dass eine papierbasierte Zurverfügungstellung nicht ausreicht und die Daten auch wieder eingelesen werden sollen. Insbesondere Letzteres ist mit reinem Text - bspw. als PDF - nicht ohne weiteres möglich.
Für die Systemwechselschnittstelle ist eine Frist von zwei Jahren vorgesehen, sobald die Vorgaben in vesta hinterlegt sind. Für weitere Schnittstellen, das können dann die hier beschriebenen Szenarien sein, kann der Gesetzgeber ebenfalls Fristen vorgeben.
Zweck
Dieser Leitfaden soll unter Verwendung bereits vorhandener und genutzter Spezifikationen - insbesondere IHE ITI XDM, HL7 CDA und HL7 FHIR - eine Vorgabe für einen strukturierten Datenaustausch bereitstellen, der die u.g. Szenarien abdeckt. Auch soll er eine Brücke schaffen zwischen der reinen XDS-basierten "Aktenwelt/-sicht", die auf ebXML mit SOAP und entsprechenden Metadaten und der zukünftig immer stärker Verbreitung finden FHIR-Welt.
Anforderungen
Die Änderung von §291d SGB V erfolgte mit der Zielsetzung, die elektronische Datenübertragung zzgl. übertragbarer Krankheiten zu ermöglichen.
Die Änderung von §291d SGB V erfolgte mit Art. 8a „Gesetz zur Modernisierung der epidemiologischen Überwachung übertragbarer Krankheiten (BGBl. 1, 2017(49), S. 2615ff). Im Gesetzesentwurf vom 23. Januar 2017 war die Gesetzesänderung noch nicht enthalten. Erst im Laufe der parlamentarischen Diskussion wurde die Änderung von §291d SGB V in das Gesetz integriert. In der Beschlussempfehlung des Ausschusses für Gesundheit (Bundestag Drucksache 18/12604, 2017-05-31) wurde die Änderung als „Artikel 8a“ in das Gesetz aufgenommen. Die Begründung zur Änderung von §291d SGB V lautete wie folgt:
- „Durch eine Änderung des § 291d SGB V wird die obligatorische Integration offener und standardisierter Schnittstellen (für das elektronische Melde- und Informationssystem nach § 14 IfSG) in informationstechnische Systeme der vertragsärztlichen und der vertragszahnärztlichen Versorgung und der Krankenhäuser (Praxisverwaltungssysteme und Krankenhausinformationssysteme), für Softwarehersteller geregelt.“ (S. 72, Ziff. 7)
- „[…] Mit elektronischen Programmen sollen insbesondere auch Add-on/Plug-in-Programme gemeint sein. Softwarehersteller sollen nach §291d Absatz 1a SGB V Programmierschnittstellen zu ihren Produkten bereitstellen, mit deren Hilfe Erweiterungen (Plug-ins) für diese Softwareprodukte integriert werden können. Denkbar sind aber auch eigenständige elektronische Programme. Das Robert Koch-Institut muss in die Lage versetzt werden, einheitliche technische Standards des Meldeverfahrens festlegen zu können. […]“ (S.74, zu Nummer 11, zu § 14 Absatz 8 Satz 1 Nummer 2)
Verbunden mit der Anforderung, dass die Schnittstelle nach §291d SGB V genutzt werden soll, war damit auch die Änderung von „SOLL“ zu „MUSS“ bzgl. der Integration der Schnittstelle verbunden, weil das RKI nur vorhandene Schnittstellen nutzen kann.
Ergebnis
- Die Schnittstelle muss – neben den anderen gesetzlichen Anforderungen – insbesondere
- Die Nutzung von Add-on/Plug-in-Programme ermöglichen
- Die Schnittstelle muss das Robert Koch-Institut in die Lage versetzen, einheitliche technische Standards des Meldeverfahrens festlegen zu können.
Insbesondere ist damit eine Abstimmung mit dem RKI erforderlich.
Rechtliche Anforderungen
Aus dem Gesetzestext und ggf. der dazugehörigen Begründung lassen sich folgende Anforderungen an diese Schnittstelle ableiten:
- systemneutrale Archivierung von Patientendaten (Abs. 1 S.1)
- Übertragung von Patientendaten bei einem Systemwechsel (Abs. 1 S.1)
- Datenübermittlung entspr. Abs. 1a, d.h. Berücksichtigung
- von § 73 Abs. 9 SGB V, d. h.
- der Rechtsverordnung nach § 73 Abs. 9 S. 2SGB V
- § 14 Abs. 8 S. 1 des Infektionsschutzgesetzes
- idealerweise berücksichtigen, dass künftige Rechtsverordnungen des Bundesministeriums für Gesundheit weitere Datenübermittllungen vorsehen (Abs. 1b), d.h. von Anfang an offene, erweiterbare sektorübergreifende Konzeption der Schnittstelle
Randbedingungen dazu
- „Anbieter“ will der Gesetzgeber weit ausgelegt wissen; er umfasse sowohl Hersteller, Zwischenhändler als auch Lieferanten von informationstechnischen Systemen (BT-Drs. 18/5293, 53).
- Offen und standardisierte Schnittstellen gefordert
- Hinweis: „Soweit Festlegungen der Absätze 2 bis 4 Inhalte berühren, zu denen es bereits Interoperabilitätsfestlegungen nach § 291e Abs. 7 S. 1 oder Referenzfestlegungen nach § 291e Abs. 9 S. 1 gibt, sollen diese berücksichtigt werden.“ (BT-Drs. 18/5293, 53)
- Bestätigung, dass Implementierung in einem System den Anforderungen entspricht, vor Einsatz
- Hinweise:
- Bestätigung ist im Sinne eines Gütesiegels zu verstehen (BT-Drs. 18/5293, 53))
- Offenes und nachprüfbares Verfahren (indirekt aus der Forderung nach offenen und standardisierten Schnittstellen ableitbar) zur Beantragung und Erhalt einer Bestätigung wie auch Definition, wann Bestätigung verweigert wird, erforderlich.
- Hinweise:
- Einvernehmen mit RKI herstellen (Abs. 1a S. 3 Hs. 2)
- Festlegung ist in Benehmen mit der Gesellschaft für Telematik zu treffen
- Festlegung ist in Benehmen mit den für die Wahrnehmung der Interessen der Industrie maßgeblichen Bundesverbänden aus dem Bereich der Informationstechnologie im Gesundheitswesen zu treffen
- Veröffentlichung einer Liste mit bestätigten IT-Systemen
- Bei inhaltlichen Gemeinsamkeiten sind sektorübergreifende einheitliche Vorgaben zu treffen
- Hinweis: inhaltliche Gemeinsamkeiten existieren durch § 291d Abs. 1a SGB V, daher ist Abstimmung zingend erforderlich.
- Abstimmung mit RKI ist nicht explizit gefordert, aber durch Zielsetzung des Gesetzgebers gegeben.
Überlegungen zum Lösungsansatz
Als Lösungsanatz sollte auch ein Offline-Datenaustausch unterstützt werden, weil ein System ggf. nicht verfügbar bzw. die Systeme nicht online miteinander verbunden sind.
Damit bietet sich IHE ITI XDM an, weil XDM selbst keine direkten inhaltlichen Vorgaben macht, was genau auszutauschen ist. XDM stellt eine Strukturvorgabe auf einem Medium bereit und kombiniert dies mit Metadaten, um die bereitgestellten Dateien wieder einlesen/verarbeiten zu können. Dazu kommen dann weitere Vorgaben zu den einzelnen genutzten Dateitypen, die im Technical Framework zu IT-I aufgelistet sind:
- Vol.1, Kap.16
- Vol.2b, Kap. 3.32
- Vol.3, Kap. 4.3.1
Vorteile
Dieser Leitfaden nutzt folgende Eigenschaften, um eine breitere Akzeptanz zu ermöglichen:
- einsetzbar für verschiedene Szenarien (s.u.)
- basiert auf bereits genutzten Standards (wie bspw. IHE ITI XDM, HL7 V3 CDA, DICOM, PDF, HL7 FHIR)
- verwendet bereits vorhandene deutsche Profile (Arztbrief PLUS, FHIR-Basisprofilierung, ..) bzw. das, was vorhanden ist (Anm. die Profile werden derzeit noch weiterentwickelt und besitzen selbst keine Constraints, die für eine Interoperabilität notwendig wären.)
- FHIR gestattet eine einfache Übermittlung von Basisdaten:
- Patient, Fälle + Aufenthalte (Encounter), Diagnosen, Prozeduren, Maßnahmen, Medikation, ..
- Stammdaten: Ärzte (Practitioner, Organization)
- Kataloge (Value Sets)
- die Umsetzung ist inkrementell erweiterbar
- weitere Ressourcen/Dateien (-> FHIR Bulk Data)
- weitere Details in den Ressourcen/Dateien (s. Basisprofilierung)
- Kurzfristig realisierbar (Spezifikation + Implementierung)
- Einstieg in internationale Standards
- Förderung der Interoperabilität der Systeme
Struktur dieses Dokumentes
Derzeit wird international bei IHE ITI diskutiert, wie mit XDM verfahren werden soll. Hier laufen Überlegungen, wie durch Optionen Präzisierungen für die Datenablage in XDM erreicht werden können, um so die Anforderungen bzw. Möglichkeiten der einzelnen Systeme besser kenntlich zu machen. Damit würden keine Änderungen an den Implementierungen einhergehen, es geht in erster Linie um eine Verbesserung der Dokumentation.
Außerdem gibt es ein internationales Interesse an den hier erarbeiteten Vorgaben. Aus diesem Grund sollen nach einer Einleitung und Grundlagen die weiteren Vorgaben in zwei separaten Teilen erfolgen:
- Use Case bezogen: das kann international weiterverwendet werden
- nationale Vorgaben bzgl. konkreter Inhalte (Vorbereitung einer National Extension für XDM)
Datenschutzaspekte gemäß EU-Verordnung und nationalem Recht und Verordnungen
Die folgenden Begriffsdefinitionen sind dem Kap. 3.5 Rechtliche Grundlagen in „Empfehlungen für den Einsatz elektronischer Signaturen und Zeitstempel in Versorgungseinrichtungen des Gesundheitswesens“, CCESigG, 2010[4] entnommen und dienen zur Klarstellung der Einsatzoptionen.
Um die Rechtssicherheit eines elektronischen Dokumentes zu gewährleisten, müssen grundsätzliche Anforderungen erfüllt sein. Die elektronische Form muss den gesetzlichen Vorgaben wie z.B. einem Schriftformerfordernis entsprechen, um rechtsgemäß zu sein. Zudem sollen elektronische Dokumente keinen geringeren Beweiswert aufweisen, als unterschriebene Papierdokumente.
Des Weiteren ist zu beachten, dass die Ordnungsmäßigkeit der Dokumentation und Aufbewahrung entsprechend Handelsgesetzbuch (§ 239, § 257 HGB), Abgabenordnung (§ 146, § 147 AO) und den Grundsätzen ordnungsmäßiger DV-gestützter Buchführungssysteme (GoBS) eingehalten wird. Demnach werden folgende funktionale Anforderungen im Rahmen der Beweissicherung an ein elektronisches Dokument über den Zeitraum der Aufbewahrung gestellt:
Erhalt der Authentizität: Die Aufbewahrung verfolgt in der Regel auch den Zweck, feststellen zu können, von wem das Dokument stammt (Urheber) [gekürzt].
Erhalt der Integrität: Es muss sichergestellt werden, dass ein Dokument nach der Signierung für die Dauer des Aufbewahrungszeitraumes nicht unbemerkt verändert wird.
Erhalt der Vollständigkeit: Soll der Gesamtzusammenhang mehrerer Dokumente (wie z.B. einer Patientenakte) erhalten bleiben, so muss der Erhalt der Vollständigkeit sichergestellt werden. Dies bedeutet z.B., dass einzelne Dokumente oder Teile eines Dokumentes nicht versehentlich gelöscht werden oder verloren gehen können (inkl. Datenverlust durch äußere Umstände).
Erhalt der Verkehrsfähigkeit: Das Dokument muss aus dem aufbewahrenden System entnommen bzw. versandt werden können, ohne dass der Beweiswert dadurch verringert wird. Integrität und Authentizität müssen für das jeweilige Dokument unabhängig von einem aufbewahrenden System nachweisbar sein.
Die folgenden Aspekte sind nicht Bestandteil dieser Spezifikation und müssen durch geeignete Maßnahmen sichergestellt werden.
Erhalt der Lesbarkeit: Ein Dokument muss jederzeit wieder lesbar gemacht werden können. Dies bedeutet, dass bei elektronischen Dokumenten die entsprechende Hard- und Software zur Präsentation der Dokumente zur Verfügung stehen muss.
Erhalt der Verfügbarkeit: Ein Dokument muss in angemessener Zeit auffindbar sein und lesbar zur Verfügung gestellt werden können.
Für Signaturen ist die eIDAS Verordnung (EU) Nr. 910/2014 maßgeblich und übersteuert nationales Recht in der EU, soweit die hier getroffen Regelungen abschließend sind (s.g. Siebmodell). Quelle: [eIDAS][5] - Verordnung (EU) Nr. 910/2014 des Europäischen Parlaments und des Rates vom 23. Juli 2014 über elektronische Identifizierung und Vertrauensdienste für elektronische Transaktionen im Binnenmarkt und zur Aufhebung der Richtlinie 1999/93/EG.
eIDAS Begriffsbestimmungen zu Signaturen, Siegeln, Zeitstempeln und Evidence Records für diese Spezifikation siehe [eIDAS] Artikel 3 - Begriffsbestimmungen.
Die Rechtswirkung der eIDAS wird in den folgend zitierten Abschnitten der [eIDAS] geregelt:
- ABSCHNITT 4: Elektronische Signaturen
- ABSCHNITT 5: Elektronische Siegel
- ABSCHNITT 6: Elektronische Zeitstempel
- KAPITEL IV: ELEKTRONISCHE DOKUMENTE
Die Anhänge I bis III regeln die Anforderungen an qualifizierte Zertifikate für elektronische Signaturen, qualifizierte elektronische Signaturerstellungseinheiten und qualifizierte Zertifikate für elektronische Siegel.
Zusammenfassend sieht die eIDAS also Signaturen, Siegel, Zeitstempel und abgeleitete Evidence Records als probates Sicherungsmittel für die oben genannten Anforderungen an. Es werden zwei Sicherheitslevels (elektronisch, qualifiziert) für alle Versiegelungsarten definiert, die die Rechtswirkung und die Zulässigkeit als Beweismittel in Gerichtsverfahren bewirkt.
Für Signaturen und Siegel ist zu beachten, dass Sie eine Willenserklärung für die identifizierte natürliche oder juristische Person darstellen.
Zeitstempel und damit erstellte Evidence Records, die maßgeblich von der gesetzlich gültigen Zeit bestimmt werden (Dt. Zeitgesetz[6]), sind eher als technische Transportsicherung und in elektronischen Archiven als langzeiterhaltendes Beweismittel im Einsatz also unabhängig von der Person (juristisch/natürlich).
Ergänzend zur eIDAS sollte auch die technische Richtlinie des BSI TR-ESOR[7] für die langfristige Erhaltung der Beweiswerte und die Erhaltung der Verkehrsfähigkeit herangezogen werden, auch beim Transport von einem System/Medium zum Anderen (Manipulationsausschluss).
Sprachliche Regelungen
Anforderungen als Ausdruck normativer Festlegungen werden gemäß RFC 2119 in Großbuchstaben mit den Schlüsselworten MUSS, DARF NICHT, SOLL, SOLL NICHT sowie KANN gekennzeichnet.
Szenarien
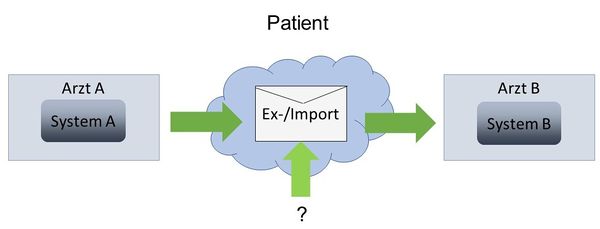
Zur Erfüllung der Anforderungen gemäß eHealth-Gesetz (§291) müssen zwei Szenarien abgedeckt werden. (1) Das ist zum Einen die Möglichkeit, dass ein Arzt das von ihm genutzte System wechseln kann. (2) Zum Anderen müssen die Patientendaten systemneutral archiviert werden können. Über die Anwendungsfälle §291d hinaus gibt es zwei weitere Anwendungsfälle: (1) Ein Patient hat das Recht, seinen Arzt zu wechseln und dazu alle notwendigen Daten mitzunehmen (Arzt-Arzt Kommunikation) oder (2) auch nur die Daten selbst zu bekommen (Arzt-Patient Kommunikation). Letzteres wird bisher in Form von papiergebundenen Kopien realisiert.
Die europäische Datenschutzgrundverordnung sieht ab Mai 2018 vor, dass ein Patient das Recht hat, seine Daten in strukturierter Form zu bekommen. Mit "strukturiert" ist in diesem Fall "maschinenlesbar" gemeint, da nur so die Daten für eine weitere Nutzung auch wieder eingelesen werden können.
Welche Prozessschritte und Berechtigungen notwendig sind, um an die Daten zu gelangen, ist nicht Gegenstand dieses Leitfadens.
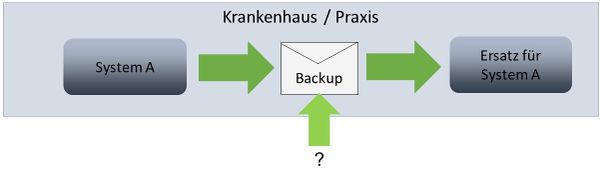
Systemwechsel
Die erste Möglichkeit der Nutzung ist ein Systemwechsel, d.h. ein System wird durch ein gleichwertiges/ähnliches/besseres von einem anderen Hersteller ausgetauscht. Primäres Ziel hierbei ist die Über-/Mitnahme aller relevanten Daten:
Bei einem Systemwechsel ist zu beachten, dass das Medium hierbei Daten unterschiedlicher Patienten beinhalten kann. Außerdem können zuerst Kataloge und Stammdaten abgelegt werden.
Arztwechsel
Die zweite Möglichkeit ist die Übertragung aller patientenrelevanten Daten von einem Arzt zu einem anderen. Das primäre Ziel hierbei ist die möglichst vollständige Mitnahme aller behandlungsrelevanten Daten.
Aktentransport
Nicht zuletzt kann dieser Mechanismus auch dafür benutzt werden, eine Untermenge der Daten für einen bestimmten Zweck zu übertragen, beispielsweise zur Übertragung von Informationen an einen Nachbehandler oder die Einholung einer Zweitmeinung.
EU-DSGVO
Laut europäischer Datenschutzgrundverordnung (EU-DSGVO, Artikel 20, Abs.1 und 2) hat der Patient ab 18.5.2018 ein Recht darauf, seine Daten in strukturierter Form zu bekommen: "in einem strukturierten, gängigen und maschinenlesbaren Format zu erhalten, und ... einem anderen Verantwortlichen ohne Behinderung durch den Verantwortlichen ... zu übermitteln". Mit "strukturiert" ist in diesem Fall maschinenlesbar und kodiert gemeint, da nur so gewährleistet ist, dass eine größere Datenmenge auch sinnvoll wieder eingelesen und weitergenutzt werden kann. Damit scheidet PDF dann als mögliches Format aus und CDA oder FHIR tritt an diese Stelle.
Dieser Leitfaden auf Basis von XDM deckt damit eine indirekte Übermittlung bspw. per USB-Stick ab.
Auskunftsersuchen
Ein anderer Use Case ist die Beantwortung von Auskunftsersuchen, mit dem nach den lokal gespeicherten Daten gefragt wird. Hier sind ebenfalls alle Daten bereitzustellen, die zu einem Patienten gehören.
Lösungsansatz
Der hier vorgestellte Ansatz basiert auf einer Profilierung von IHE ITI XDM und bietet somit die Möglichkeit einer Skalierung in mehrere Dimensionen, so dass klein angefangen, später aber mit zusätzlichen Details ergänzt werden kann. Dies betrifft auch den Umfang dieser Spezifikation, die in mehreren Schritten erweitert werden kann.
Minimal können so die Dokumente in PDF (oder CDA/DICOM/etc.) mit Angaben zum Patienten und Encounter (Besuch, Aufenthalt) übertragen werden. Unmittelbar daran lassen sich dann weitere administrative sowie klinische Information anschließen/ergänzen.
Ausprägungen
Da die hier beschriebene Lösung unterschiedliche Szenarien unterstützt, ist anzugeben, welche Ausprägung realisiert worden sind:
- Systemwechsel
- mit Stammdaten/Kataloge
- Arztwechsel
- Signatur
- Verwendung von Ordnern
- unterstützte Formate
- Dokumentformate
- FHIR-Ressourcen
Grobstruktur der Dateien für IHE ITI XDM
Neben ein paar Zusatzinformationen schreibt XDM primär eine Verzeichnisstruktur unter Nutzung von Metadaten vor. Die grobe Dateistruktur sieht für die oben skizzierten Use Cases dann wie folgt aus:
Media-Ebene
Das Medium wird gemäß nachfolgender Struktur aufgebaut. Dabei MÜSSEN mit "R" markierte Elemente vorhanden sein.
Hinweis: "neu" in der Spalte Profilierung ist ein Hinweis darauf, dass dieses Element im Originalprofil nicht vorkommt.
Ordner-Ebene
Jeder einzelne Ordner MUSS Inhalte gemäß folgender Tabelle besitzen:
| Dateistruktur | Inhalt | Dateiname | XDM-Optionalität | Profilierung |
|---|---|---|---|---|
| Unterordner mit Daten | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | R | R | |
| Metadaten für alle in diesem Ordner enthaltene Dateien | fix | R | R | |
| Signaturdatei für METADATA.XML | fix | - | neu: O | |
| PDF-Dokumente | max. 8 Großbuchstaben | optional | R | |
| CDA-Dokumente | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | optional | O | |
| FHIR-Ressourcen im XML-Format | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | optional | O | |
| FHIR-Ressourcen im JSON-Format | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | optional | O | |
| andere XML-basierte Dokumente | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | optional | O | |
| bildbasierte Formate bspw. für Scans | max. 8 Großbuchstaben inkl. Ziffern und Unterstrich | optional | O | |
| Signaturdatei für andere Datei gleichen Namens | 8 Großbuchstaben inkl. Ziffern und Unterstrich | - | O |
"fixe" Hauptdateien
XDM sieht vor, dass ein paar Dateien vorhanden sein MÜSSEN, deren Inhalte können jedoch variieren. Diese werden nachfolgend kurz erläutert.
README.TXT
Die README.TXT Datei ist eine Datei, die laut XDM vorhanden sein MUSS und Aufschluss über das Medium bei Rückfragen gibt.
Beispiel
Erzeugt von: Allgemeines Krankenhaus Gesundheitsweg 47 12345 Berlin Für technische Unterstützung: Customer Support 0800-555-0889 Erzeugt durch xy GmbH Inhalt des Mediums: INDEX.HTM - Inhaltsangabe /IHE_XDM – administrative + klinische Daten
Diese Datei KANN statisch erzeugt werden und im Prinzip immer die gleichen Informationen enthalten. Hier MÜSSEN die entsprechenden Hersteller- und Kundenangaben angeben werden.
INDEX.HTM
Die INDEX.HTM Datei MUSS individuell für das zu erstellende Medium erzeugt werden und enthält (patientenspezifische) Links, um das Navigieren zu erleichtern.
Beispiel
<!DOCTYPE html PUBLIC "-//W3C//DTD XHTML Basic 1.0//EN" "http://www.w3.org/TR/xhtml-basic/xhtml-basic10.dtd">
<html>
<head>
<meta http-equiv="Content-Type" content="text/html;charset=utf-8" />
<title>XDM - klinische Dokumente für STEVE FARNSWORTH</title>
</head>
<body>
<h1>
XDM Dokumente:
</h1>
<p>
Erzeugt von: <br/>
Allgemeines Krankenhaus <br/>
Gesundheitsweg 47 <br/>
12345 Berlin
</p>
<p>
Name des Patienten: STEVE FARNSWORTH<br/>
Pat-ID: 3014 (1.3.6.1.4.1.21367.2009.1.2.400)<br/>
Geschlecht: M <br/>
Geburtsdatum:<br/>
Hintere Gasse 7<br/>
12346 Berlin
</p>
<h2>
Dokumente:
</h2>
<p><a href="IHE_XDM\CCD1\CCD_FARN.xml">Allg. Krh. Arztbrief</a></p>
<p><a href="IHE_XDM\CCD2\CCD_FARN.xml">Allg. Krh. Einweisung</a></p>
</body>
</html>
Je nach repräsentierten Use Case sollte diese Datei entsprechende Links auf die Inhalte enthalten, sollte also parallel zu den exportierten Inhalten aufgebaut werden. Welche Links mit welchem Text konkret enthalten sind, KANN von dem Hersteller in geeigneter Form für den jeweiligen Use Case bestimmt werden.
METADATA.XML
Die Metadatendatei im Subordner MUSS vorhanden sein und beinhaltet alle notwendigen Metadaten für alle auf dem Medium vorhandenen Dateien. (Vgl. Beispiel im Anhang)
Struktur
Die hierarchische Struktur der Metadaten-Datei sieht vereinfacht wie folgt aus:
- SubmitObjectsRequest (1-mal)
- RegistryObjectList (1-mal für das Submission Set)
- RegistryPackage (1-mal für das Submission Set)
- @id
- @status
- Slot (s.u.)
- Name
- LocalizedString
- @charset
- @value
- LocalizedString
- VersionInfo
- @versionName
- Classification
- Slot (s.u.)
- Name
- ExternalIdentifier
- Name
- ExtrinsicObject (n-mal, d.h. für jedes Dokument einmal)
- @id
- @objectType
- @mimeType
- @status
- Slot (s.u.)
- Association (n-mal für jede Assoziation)
- RegistryPackage (n-mal für jeden Folder)
- RegistryPackage (1-mal für das Submission Set)
- RegistryObjectList (1-mal für das Submission Set)
Jeder Slot besitzt folgenden Aufbau:
- Slot
- @name
- ValueList
- Value
Die konkreten Ausprägungen für den jeweiligen Slot sind in den Tabellen unter "Attribute" zu entnehmen.
|
|
Bei der Instanziierung dieser Struktur in METADATA.xml sind die Namespaces zu beachten, die hier der Einfachheit halber weggelassen wurden. |
Attribute
Die Metadaten MÜSSEN gemäß nachfolgender Aufstellung bereitgestellt werden. Hierbei ist die Optionalitätsangabe zu beachten, d.h. nicht alle Attribute müssen angegeben werden. Die Tabellen enthalten alle Attribute, die gemäß IHE ITI XDM vorgesehen sind. Optionale Attribute KÖNNEN genutzt werden. Die mit "R2" gekennzeichneten Attribute MÜSSEN entsprechend dem Use Case bereitgestellt werden.
für Dokumente (ExtrinsicObject)
| Attribut | Repräsentation | Inhalt | Kommentar | Optionalität | Datentyp | Beispiel |
|---|---|---|---|---|---|---|
| author | Slot | Autor der Datei: authorRole authorSpecialty |
Der Autor sollte nur angegeben werden, wenn er - wie bei einem ganz bestimmten Dokument - genau identifiziert werden kann. | R2 | ||
| availabilityStatus | Slot | Verfügbarkeit | O | |||
| classCode | via Classification | classCode | (TF-3:4.2.3.2.3) | R2 | ||
| comments | Description | Kommentare | beliebige ergänzende Informationen (TF-3:4.2.3.2.4) | O | ST | |
| confidentialityCode | Classification | Vertaulichkeit: confidentialityCode | wiederholbares Feld, für: Confidentiality [1..1], Sensitivity [0..*], Compartment [0..*], Integrity [0..*], Handling [0..*] (TF-3:4.2.3.2.5) | R2 | URN | |
| creationTime | Slot | Erzeugungsdatum der Datei | R2 | TS | 20110119154305 | |
| entryUUID | ExtrinsicObject (id) | eindeutige ID | R | |||
| eventCodeList | Classification | eventCodeList | O | |||
| formatCode | Classification | Dateiformat: formatCode | R2 | CE | ||
| hash | Slot | Hashwert der Datei | über den Hashwert des Dokumentes lässt sich eine Signatur aufbringen Anm.: SHA1 ist aktuell nicht mehr zulässig, muss aber aus Kompatibilitätsgründen weiter gefüllt werden. |
R | INT | f5eb92f4ee4e9e9426 db8b75eaaf8f8745512964 |
| hashValue | Slot | Hashwert der Datei | über den Hashwert des Dokumentes über das in hashAlgorithm hinterlegte Verfahren | neu: R2 | INT | f5eb92f4ee4e9e9426 db8b75eaaf8f8745512964 |
| hashAlgorithm | Slot | Hashalgorithmus | der für den Hashwert genutzte Algorithmus; Empfehlung SHA256 oder SHA512 | neu: R2 | ST | SHA256 |
| healthcareFacilityTypeCode | Classification | healthcareFacilityTypeCode | R2 | CE | ||
| homeCommunityId | ExtrinsicObject (home) | O | ||||
| languageCode | Slot | Sprachkennzeichen | in welcher Sprache wurde der Inhalt des Objectes verfasst? Das bietet sich primär für Dokumente an. | R2 | CE | DE |
| legalAuthenticator | Slot | O | ||||
| limitedMetadata | Slot | O | ||||
| mimeType | ExtrinsicObject (mimeType) | mimeType | R | ID | application/pdf | |
| objectType | ExtrinsicObject (objectType) | R | URN | urn:uuid: 7edca82f-054d-47f2-a032-9b2a5b5186c1 | ||
| patientID | ext. ID | Identifikation des Patienten in dieser Affinity Domain | R2 | CX | ||
| practiceSettingCode | Classification | practiceSettingCode | R2 | |||
| referenceIdList | Slot | O | ||||
| repositoryUniqueId | Slot | O | ||||
| serviceStartTime | Slot | Startzeitpunkt, wann begonnen wurde die Informationen zu dokumentieren. | Diese Information bietet sich nur für Informationen an, die Dokumenten entsprechen und wo diese Information klar nachvollziehbar sind. Für Informationen, die über einen längeren Zeitraum nach und nach erfasst wurden (wie bspw. die Patient Ressource) erübrigt sich das. | R2 | TS | 20170123143145 |
| serviceStopTime | Slot | Stopzeitpunkt, wann die Erfassung der Informationen beendet wurden. | dto. | R2 | TS | 20170123143145 |
| size | Slot | Größe der Datei | Angabe in Bytes | R | INT | 17075 |
| sourcePatientId | Slot | Identifikation des Patienten | ID des Patienten, so wie sie im originären Record enthalten ist. Da dieses Feld nur "R2" ist, sollte überlegt werden, es nicht zu füllen, da hier eine HL7v2-typische Repräsentation genutzt wird, die eine Implementierung erschwert. | R2 | HD | 8955^^^&1.2.276.0.76.3.1.260&ISO |
| sourcePatientInfo | Slot | weitere Informationen über den Patienten (Nutzung über HL7 v2.x Segmente und Datentypen) | Die Information entspricht den verschiedenen Feldern des PID-Segments und werden in einzelnen Wiederholungen von "value" in der valuelist repräsentiert. Da dieses Feld nur "R2" ist, sollte überlegt werden, es nicht zu füllen, da hier eine HL7v2-typische Repräsentation genutzt wird, die eine Implementierung erschwert. | R2 | XPN | 8955^^^&1.2.276.0.76.3.1.260&ISO PID-5|Schmidt^Stefan PID-7|19850623 PID-8|M |
| title | Name | Titel des Dokuments | C | |||
| typeCode | Slot | typeCode | R | |||
| uniqueId | ext. ID | eindeutige ID | R | |||
| URI | Slot | Name der Datei | Name, so wie sie auf dem Medium vorhanden ist. | R | 8+3 | DOC1.XML |
für Submission Set (ExtrinsicObject)
| Attribut | Repräsentation | Inhalt | Kommentar | Optionalität | Datentyp | Beispiel |
|---|---|---|---|---|---|---|
| author | Slot | Autor der Datei: authorRole authorSpecialty |
Der Autor sollte nur angegeben werden, wenn er - wie bei einem ganz bestimmten Dokument - genau identifiziert werden kann. | R2 | UUID | |
| availabilityStatus | Attribut (status) | Verfügbarkeit | als URN | O | URN | |
| comments | Slot | Kommentare | O | ST | ||
| contentTypeCode | Slot | R2 | CE | |||
| entryUUID | ExtrinsicObject | eindeutige ID | R | |||
| intendedRecipient | Slot | R2 | ||||
| limitedMetadata | Slot | O | ||||
| patientId | ext. ID | R2 | ||||
| sourceId | ext. ID | R | URN | |||
| submissionTime | Slot | Übermittlungsdatum der Datei | R | TS | 20110119154305 | |
| title | Slot | Titel des Dokuments | O | ST | ||
| uniqueId | ext. ID | eindeutige Identifikation für das Dokument | R |
für Folder (ExtrinsicObject)
|
|
Für einen einfachen Datenaustausch ist die Nutzung von Ordnern nicht notwendig. |
| Attribut | Repräsentation | Inhalt | Kommentar | Optionalität | Datentyp | Beispiel |
|---|---|---|---|---|---|---|
| availabilityStatus | Attribut (status) | Verfügbarkeit | als URN | O | ||
| codelist | Slot | Liste an Codes, vgl. Cookbook: codeList | R2 | |||
| comments | Dscription | Kommentare | O | ST | ||
| entryUUID | ExtrinsicObject | eindeutige ID | R | |||
| homeCommunityId | ExtrinsicObject | O | ||||
| lastUpdateTime | Slot | O | TS | |||
| limitedMetadata | Slot | O | ||||
| patientId | ext. ID | R2 | ||||
| title | Slot | Titel des Dokuments | O | ST | ||
| uniqueId | ext. ID | eindeutige ID für den Ordner | R |
ValueSets
Die Value Sets ergeben sich aus dem IHE Value Set Projekt: http://art-decor.org/art-decor/decor-project--ihede-:
- authorRole: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.30&format=xml
- classCode: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.32&format=xml
- codeList: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.40&format=xml
- contentTypeCode: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.39&format=xml
- formatCode (DE): http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.35&format=xml
- formatCode (intl): http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.71&format=xml
- healthcareFacilityTypeCode: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.36&format=xml
- typeCode: http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.38&format=xml
- practiceSettingCode (doctoral): http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.69&format=xml
- practiceSettingCode (non-doctoral): http://art-decor.org/decor/services/RetrieveValueSet?prefix=ihede-&language=de-DE&version=&id=1.2.276.0.76.11.70&format=xml
Namenskonvention für die Dateinamen
Umsetzung der Use Cases
|
|
Hier sollten Vorgaben stehen, die den repräsentierten Use Case erkennen lassen und genauer spezifizieren, was in welchem Use Case auf dem Medium enthalten sein sollte. |
| Use Cases | ||||
|---|---|---|---|---|
| Inhalt | Systemwechsel | Arztwechsel | Konsil | .. |
| Stammdaten | R [1..*] | O | O | |
| Kataloge | R [1..*] | O | O | |
| Patient | R [1..*] | O [0..1] | [0..1] | |
| Fall/Aufenthalt | R [1..*] | O [0..1] | O [0..1] | |
| Diagnosen | O | O | R2 | |
| Medikation | O | O | R2 | |
| Maßnahmen | O | O | R2 | |
| Versichertendaten | R | R | O | |
| Dokumente | R | R | R | |
| .. |
Signatur – Zeitstempel – Evidence Record
Die Repräsentation der Daten in Form von Dateien in dieser Spezifikation bieten eine einfache Signaturmöglichkeit. Alternativ kann auch ein Siegel, Zeitstempel oder Evidence Record aufgebracht werden. SIGNATUR wird im Folgenden als Synonym für die hier angegebenen Signaturverfahren verwendet, wenn dies nicht ausdrücklich anders bezeichnet wird.
Die folgende Tabelle gibt einen Überblick auf die Erfüllung der o.g. funktionalen Anforderungen und technische Aspekte bei der Umsetzung:
| Funktionale Anforderungen | Signatur | Siegel | Zeitstempel (ZS) | Evidence Record (ERS) | ||
|---|---|---|---|---|---|---|
| Authentizität | Natürliche Person | Juristische Person | Keine | Keine | ||
| Integrität | Willensakt | Willensakt | Gesetzliche Zeit | Gesetzliche Zeit | ||
| Vollständigkeit | Keine | Keine | Keine | Gegeben | ||
| Verkehrsfähigkeit | In Verbindung mit ZS/ERS | In Verbindung mit ZS/ERS | Gegeben | Gegeben | ||
| Technische Aspekte | Signatur | Siegel | Zeitstempel (ZS) | Evidence Record (ERS) | ||
| Gültigkeit | 2-3 Jahre | 2-3 Jahre | ca. 5 - 10 Jahre | Jahrzehnte | ||
| abhängig von | Zertifikatdauer | Zertifikatdauer | Sicherheitseignung des ZS | Wie ZS + kryptographische Stärke des HashAlgoritmus | ||
| Verfahrensart | Einzel/Stapel | Einzel/Stapel | Einzel | Einzel/Stapel/Warteschlange | ||
| Client Software notwendig | Ja | Ja | Per API |
(RFC 3161) | Per API |
(RFC 4998) |
| WebService | Fernsignatur | Fernsiegel | REST | REST | ||
| Verschlußdauer | RSA2k 2 sec RSA4k 4 sec |
RSA2k 2 sec RSA4k 4 sec |
RSA2k 2 sec RSA4k 4 sec ECC# 0,5 sec |
Zeit wie bei ZS jedoch im Stapel nur 1x notwendig d.h. für z.B. 1.000 Dokumente 1/tsd. durchschnittlich | ||
| Nameskonvention METADATA.[SIG ] |
.PK7 | .PK7 | .TS | .ERS |
Einzelsignatur
Individuell für einzelne Dateien: Diese kann parallel zu der zu signierenden Datei (gleicher Basisdateiname und [SIG] siehe Tabelle oben) abgelegt werden. In diesem Fall wird davon ausgegangen, dass es sich um die Bestätigung für den Inhalt handelt und dann von der Person vorgenommen wird, die für den Inhalt verantwortlich ist. Überlicherweise muss eine derartige Signatur bereits vor dem Export, d.h. bei der Erstellung, vorgenommen werden.
Einsatz von
- Signaturen/Siegel für Willensakte der Person/Institution und
- Zeitstempel/Evidence Records für Transportsicherung, Langzeitspeicherung
Stapelsignatur
Im Falle von Stapelsignaturen wird von den Metadatendateien (METADATA.XML) Gebrauch gemacht. Dafür sind für alle betroffenen, d.h. zu signierenden Dateien die entsprechenden Hashwerte zu berechnen und im Attribut „hashValue“ (neu) abzulegen. Als Hash-Algorithmen werden die in der SOGIS-Agreed-Cryptographic-Mechanisms in der aktuellen Version (2016 https://www.sogis.org/documents/cc/crypto/SOGIS-Agreed-Cryptographic-Mechanisms-1.0.pdf, 2.3 Hash Functions) verwendet und im Attribut „hashAlgo“ das verwendete Hash-Verfahren notiert, z.B.“SHA-256“.
|
|
Hinweis: Erweiterung/Änderung der Attribute in der METADATA.XML von „hash“ auf „hashValue“ und „hashAlgo“. |
|
|
Als Hashverfahren muss lt. XDM SHA1 verwendet werden, welches aber seit 2017 offiziell nicht mehr zulässig ist. |
Die Signatur wird auf die Metadatendatei angewendet und parallel (gleicher Basisdateiname und [SIG] siehe Tabelle oben) zu dieser abgelegt.
Weiterhin wird empfohlen einen „Aktendeckel“ je Transportpaket als METADATA.XML auf der obersten Ordnerebene (root) zu schreiben, der auf die METADATA.XML in den SUBFOLDERN referenziert und das Transportpaket vollständig absichert.
Struktur der METADATA.XML:
SUBSET01 <HASH über SUBSET01 METADATA>
SUBSET02 <HASH über SUBSET02 METADATA>
...
SUBSET#n <HASH über SUBSET#n METADATA>
Signaturen/Siegel für Willensakte
Zeitstempel/Evidence Records für Transportsicherung, Langzeitspeicherung
Inhalte
|
|
Dieser Abschnitt kann als nationale Extension zu XDM aufgefasst werden! |
Als Dateien können alle Dateien verwendet werden, die aufgrund anderer Use Cases schon erstellt und kommuniziert werden. Darüber hinaus werden strukturierte Inhalte verlangt, die in Form von CDA-basierten Dokumenten und FHIR-Ressourcen bereitgestellt werden.
Stammdaten und Kataloge (Vokabularien)
Im Falle eines Systemwechsels sind auch Stammdaten und Kataloge zu ex- und importieren.
- Stammdaten
- Ärzte
- Organisationen
- Stationen, Fachbereiche, ..
- ..
- Kataloge
- ICD (besser über off. Server)
- ICPM (besser über off. Server)
- Hauskataloge
- ..
PDF-Dokumente
Die derzeit gängige Art Informationen auszutauschen ist über PDF. Hier KÖNNEN alle PDF-basierten Dokumente genutzt werden. Alternativ KÖNNEN auch Links auf extern gespeicherten Medien verwendet werden.
CDA
HL7-Deutschland hat offiziell eine Reihe von Leitfäden erstellt, die auf CDA basieren. Diese sind auf http://wiki.hl7.de/index.php?title=CDA_und_Version_3_/_XML zu finden.
Diese KÖNNEN alle genutzt werden:
- ArztbriefPlus: http://wiki.hl7.de/index.php?title=Arztbrief_2016_(Projekt)
- Arztbrief 2014/15: http://download.hl7.de/documents/cdar2-arztbrief/Arztbrief2014-v100.pdf
- Entlassbrief: http://wiki.hl7.de/index.php?title=Entlassmanagement_(Projekt)
- Ein-/Überweisung
- Diagnosen: http://wiki.hl7.de/index.php?title=Diagnosen_(Projekt)
- Maßnahmen: http://wiki.hl7.de/index.php?title=Ma%C3%9Fnahmen_(Projekt)
- Rezepte
- Medikationsplan: http://wiki.hl7.de/index.php?title=Medikationsplan_(Projekt)
- Verordnungsmanagement:
- Arbeitsunfähigkeitsbescheinigung: http://wiki.hl7.de/index.php?title=IG:Arbeitsunf%C3%A4higkeitsbescheinigung
- Ein-/Überweisung: http://wiki.hl7.de/index.php?title=IG:Einweisung
- Laboranforderung: http://wiki.hl7.de/index.php?title=IG:Laboranforderung
- Anforderung von Krankentransporten
- ePflegebericht: http://wiki.hl7.de/index.php?title=EPflegebericht_(Projekt)
- eWundbericht: http://wiki.hl7.de/index.php?title=EWundbericht_(Projekt)
- Pflegeüberleitungsbogen: http://wiki.hl7.de/index.php?title=Pflege%C3%BCberleitungsbogen_(Projekt)
- Pathologiebefund: http://wiki.hl7.de/index.php?title=Pathologiebefund_(Projekt)
- onkologische Versorgung/Krebsregistermeldung: http://wiki.hl7.de/index.php?title=Onkologische_Versorgung_(Projekt)
- Patiententeilnehmerverzeichnis: http://wiki.hl7.de/index.php?title=Patiententeilnehmerverzeichnis_(Projekt)
- Mutterpass: http://wiki.hl7.de/index.php?title=Mutterpass_(Projekt)
- Meldewesen und Infektionsschutz: http://wiki.hl7.de/index.php?title=Meldewesen_und_Infektionsschutz_(Projekt)
- Notaufnahmeregister: http://wiki.hl7.de/index.php?title=Notaufnahmeregister_(Projekt)
- außerklinische Beatmung: http://wiki.hl7.de/index.php?title=Au%C3%9Ferklinische_Beatmung_(Projekt)
- ..
FHIR
Das technische Komitee für FHIR erarbeitet derzeit eine Reihe von Basisprofilen zur Nutzung von FHIR in Deutschland. Bei der Nutzung von FHIR-basierten Dateien (=Ressourcen) MÜSSEN diese Profile eingehalten werden:
|
|
Grundlegende Informationen zur Nutzung von FHIR-Profilen sind hier zu finden: |
Darüber hinaus MÜSSEN die auf fhir.hl7.org beschriebenen Grundlagen eingehalten werden.
Ressourcen
Die folgende Tabelle zeigt eine initiale Liste, die je nach Anforderung ergänzt oder präzisiert werden kann.
Datentypen
FHIR Ressourcen sind nicht nur auf Ressourcenebene profiliert, es gibt auch spezielle Vorgaben für die Nutzung der Datentypen in bestimmten Kontexten:
Codesysteme
- https://simplifier.net/BasisprofilDE/anlage-6-vorsatzworte
- https://simplifier.net/BasisprofilDE/anlage-7-namenszusaetze
- https://simplifier.net/BasisprofilDE/anlage-8-laenderkennzeichen
Weitere Kodesysteme sind auf simplifier.net zu finden.
ValueSets
tbd
Transaktionen
Da die Ressourcen auf ein Medium geschrieben bzw. von dort gelesen werden, wird FHIR nur in Form eines Persistenzformats eingesetzt und daher sind keine expliziten Transaktionen (create, read, ..) zu unterstützen.
Encoding
Als Encoding wird XML und JSON zugelassen. Das jeweils verwendete Format wird in den Metadateien hinterlegt. In dem Capability-Statement der Software ist jedoch anzugeben, welches Encoding unterstützt wird. Da ein Server typischerweise beide Formate zu unterstützen hat, muss beim Erstellen angegeben werden können, welches Encoding gewünscht ist, damit der potientielle Client die Daten auch wieder einlesen kann.
Sonstige Angaben
Verschlüsselung
Eine Verschlüsselung des Mediums ist über gängige Verfahren wie ZIP möglich, dies ist aber nicht Bestandteil dieser Spezifikation.
Transportmöglichkeiten
XDM sieht laut Technical Framework CD-R, USB-Sticks und ZIP-Dateien vor. Es spricht aber auch nichts dagegen, hier auch DVD, Terabyte-Festplatten, NAS-Laufwerke und ggf. - sofern es datenschutzrechtlich abgesichert ist - Cloud-Speicher einzusetzen.
Bei Cloud Speichern sollte zukünftig das in der eIDAS definierte ASIC Container Signatur Verfahren verwendet werden.
Darüber hinaus besteht die Möglichkeit, die Inhalte - insbesondere wenn die Datenmenge nicht allzugroß ist - auch per eMail zu verschicken.
Security
Es wird davon ausgegangen, dass das Erstellen des Mediums in einem entsprechenden Kontext von berechtigten Personen vorgenommen wird und deshalb nur die dafür vorgesehenen Vorkehrungen getroffen werden müssen.
Anhang
Beispiel für eine METADATA.XML
<?xml version="1.0" encoding="UTF-8" standalone="yes"?>
<ns3:SubmitObjectsRequest xmlns="urn:oasis:names:tc:ebxml-regrep:xsd:rim:3.0" xmlns:ns2="urn:oasis:names:tc:ebxml-regrep:xsd:rs:3.0" xmlns:ns3="urn:oasis:names:tc:ebxml-regrep:xsd:lcm:3.0" xmlns:ns4="urn:oasis:names:tc:ebxml-regrep:xsd:query:3.0">
<RegistryObjectList>
<RegistryPackage status="urn:oasis:names:tc:ebxml-regrep:StatusType:Approved" id="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750">
<Slot name="submissionTime">
<ValueList>
<Value>20180424111239</Value>
</ValueList>
</Slot>
<VersionInfo/>
<Classification classificationScheme="urn:uuid:aa543740-bdda-424e-8c96-df4873be8500" classifiedObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" nodeRepresentation="22232009" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:06acf13b-40cd-48f2-b9dd-4f7a45d56b2b">
<Slot name="codingScheme">
<ValueList>
<Value>2.16.840.1.113883.6.96</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="Hospital"/>
</Name>
</Classification>
<Classification classifiedObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" classificationNode="urn:uuid:a54d6aa5-d40d-43f9-88c5-b4633d873bdd" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:f4104572-6006-470e-88da-50011065232a"/>
<ExternalIdentifier registryObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" identificationScheme="urn:uuid:6b5aea1a-874d-4603-a4bc-96a0a7b38446" value="8955^^^&1.2.276.0.76.3.1.260&ISO" id="urn:uuid:849a6d34-0513-4d6e-a2bc-9b33195ec652">
<Name>
<LocalizedString charset="windows-1252" value="XDSSubmissionSet.patientId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" identificationScheme="urn:uuid:554ac39e-e3fe-47fe-b233-965d2a147832" value="1.2.276.0.76.3.1.260" id="urn:uuid:469c6ea5-0d5a-423d-8b77-f8143471b31d">
<Name>
<LocalizedString charset="windows-1252" value="XDSSubmissionSet.sourceId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" identificationScheme="urn:uuid:96fdda7c-d067-4183-912e-bf5ee74998a8" value="1.2.276.0.76.3.1.260.1.0.56.172031037100.1524561159234" id="urn:uuid:722991fc-3ce5-4a81-9d3c-28461517f932">
<Name>
<LocalizedString charset="windows-1252" value="XDSSubmissionSet.uniqueId"/>
</Name>
</ExternalIdentifier>
</RegistryPackage>
<ExtrinsicObject mimeType="text/xml" lid="cffedcb1-3deb-4660-892d-e1475fbea575" objectType="urn:uuid:7edca82f-054d-47f2-a032-9b2a5b5186c1" status="urn:oasis:names:tc:ebxml-regrep:StatusType:Approved" id="cffedcb1-3deb-4660-892d-e1475fbea575">
<Slot name="hash">
<ValueList>
<Value>f5eb92f4ee4e9e9426db8b75eaaf8f8745512964</Value>
</ValueList>
</Slot>
<Slot name="size">
<ValueList>
<Value>17075</Value>
</ValueList>
</Slot>
<Slot name="creationTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="languageCode">
<ValueList>
<Value>DE</Value>
</ValueList>
</Slot>
<Slot name="serviceStartTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="serviceStopTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="URI">
<ValueList>
<Value>DOC1.XML</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientId">
<ValueList>
<Value>8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientInfo">
<ValueList>
<Value>PID-3|8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
<Value>PID-5|Schmidt^Stefan</Value>
<Value>PID-7|19850623</Value>
<Value>PID-8|M</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="FHIR Substance"/>
</Name>
<VersionInfo versionName="1"/>
<Classification classificationScheme="urn:uuid:a09d5840-386c-46f2-b5ad-9c3699a4309d" classifiedObject="cffedcb1-3deb-4660-892d-e1475fbea575" nodeRepresentation="urn:ihe-d:mime" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:df4e60cc-424e-4834-ad6b-e6208b9b9cfa">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.6</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="durch Mime Type beschrieben"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f33fb8ac-18af-42cc-ae0e-ed0b0bdb91e1" classifiedObject="cffedcb1-3deb-4660-892d-e1475fbea575" nodeRepresentation="KHS" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:e5b7f012-b484-4f00-8e53-f5c13f16dbce">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.2</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="Krankenhaus"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f4f85eac-e6cb-4883-b524-f2705394840f" classifiedObject="cffedcb1-3deb-4660-892d-e1475fbea575" nodeRepresentation="N" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:c3d87ee5-6380-437f-b3b7-fc66fb5ce39f">
<Slot name="codingScheme">
<ValueList>
<Value>2.16.840.1.113883.5.25</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="normal"/>
</Name>
</Classification>
<ExternalIdentifier registryObject="cffedcb1-3deb-4660-892d-e1475fbea575" identificationScheme="urn:uuid:58a6f841-87b3-4a3e-92fd-a8ffeff98427" value="8955^^^&1.2.276.0.76.3.1.260&ISO" id="urn:uuid:8dc217b0-0918-4846-be05-16cd97e6aef9">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.patientId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="cffedcb1-3deb-4660-892d-e1475fbea575" identificationScheme="urn:uuid:2e82c1f6-a085-4c72-9da3-8640a32e42ab" value="f62034ec-014b-5fd2-afc0-c894c7f1490e" id="urn:uuid:fa62e16c-101a-4642-828c-e17373494e05">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.uniqueId"/>
</Name>
</ExternalIdentifier>
</ExtrinsicObject>
<ExtrinsicObject mimeType="text/xml" lid="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" objectType="urn:uuid:7edca82f-054d-47f2-a032-9b2a5b5186c1" status="urn:oasis:names:tc:ebxml-regrep:StatusType:Approved" id="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376">
<Slot name="hash">
<ValueList>
<Value>f5eb92f4ee4e9e9426db8b75eaaf8f8745512964</Value>
</ValueList>
</Slot>
<Slot name="size">
<ValueList>
<Value>17075</Value>
</ValueList>
</Slot>
<Slot name="creationTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="languageCode">
<ValueList>
<Value>DE</Value>
</ValueList>
</Slot>
<Slot name="serviceStartTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="serviceStopTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="URI">
<ValueList>
<Value>DOC2.XML</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientId">
<ValueList>
<Value>8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientInfo">
<ValueList>
<Value>PID-3|8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
<Value>PID-5|Schmidt^Stefan</Value>
<Value>PID-7|19850623</Value>
<Value>PID-8|M</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="FHIR Patient"/>
</Name>
<VersionInfo versionName="1"/>
<Classification classificationScheme="urn:uuid:a09d5840-386c-46f2-b5ad-9c3699a4309d" classifiedObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" nodeRepresentation="urn:ihe-d:mime" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classiffication" id="urn:uuid:41dc5122-e5c6-4b01-b5a1-7f667de45de9">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.6</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="durch Mime Type beschrieben"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f33fb8ac-18af-42cc-ae0e-ed0b0bdb91e1" classifiedObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" nodeRepresentation="KHS" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:f62b946a-60d9-461e-b4ea-3bf8e9f7b00e">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.2</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="Krankenhaus"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f4f85eac-e6cb-4883-b524-f2705394840f" classifiedObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" nodeRepresentation="N" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:261eed12-c0d0-4339-94df-c689d5bdee7a">
<Slot name="codingScheme">
<ValueList>
<Value>2.16.840.1.113883.5.25</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="normal"/>
</Name>
</Classification>
<ExternalIdentifier registryObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" identificationScheme="urn:uuid:58a6f841-87b3-4a3e-92fd-a8ffeff98427" value="8955^^^&1.2.276.0.76.3.1.260&ISO" id="urn:uuid:ff542fba-ec70-4324-9524-e187b96fee3b">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.patientId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" identificationScheme="urn:uuid:2e82c1f6-a085-4c72-9da3-8640a32e42ab" value="f62034e9-004b-4fd2-afc0-c894c7f1490e" id="urn:uuid:d67c96f2-b7b4-449b-b09c-41aeaa357e75">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.uniqueId"/>
</Name>
</ExternalIdentifier>
</ExtrinsicObject>
<ExtrinsicObject mimeType="text/xml" lid="3e39304f-f7e3-4d37-b5a5-c00a73684e92" objectType="urn:uuid:7edca82f-054d-47f2-a032-9b2a5b5186c1" status="urn:oasis:names:tc:ebxml-regrep:StatusType:Approved" id="3e39304f-f7e3-4d37-b5a5-c00a73684e92">
<Slot name="hash">
<ValueList>
<Value>f5eb92f4ee4e9e9426db8b75eaaf8f8745512964</Value>
</ValueList>
</Slot>
<Slot name="size">
<ValueList>
<Value>17075</Value>
</ValueList>
</Slot>
<Slot name="creationTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="languageCode">
<ValueList>
<Value>DE</Value>
</ValueList>
</Slot>
<Slot name="serviceStartTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="serviceStopTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="URI">
<ValueList>
<Value>DOC3.XML</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientId">
<ValueList>
<Value>8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientInfo">
<ValueList>
<Value>PID-3|8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
<Value>PID-5|Schmidt^Stefan</Value>
<Value>PID-7|19850623</Value>
<Value>PID-8|M</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="FHIR Encounter"/>
</Name>
<VersionInfo versionName="1"/>
<Classification classificationScheme="urn:uuid:a09d5840-386c-46f2-b5ad-9c3699a4309d" classifiedObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" nodeRepresentation="urn:ihe-d:mime" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:012e1c06-cb4b-45f4-a5c0-0988fbe669d0">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.6</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="durch Mime Type beschrieben"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f33fb8ac-18af-42cc-ae0e-ed0b0bdb91e1" classifiedObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" nodeRepresentation="KHS" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:f2957e1e-cc47-4c4d-a730-00781360b620">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.2</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="Krankenhaus"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f4f85eac-e6cb-4883-b524-f2705394840f" classifiedObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" nodeRepresentation="N" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:ee32ad82-8fec-4be3-bbe0-bc69e1e2efe9">
<Slot name="codingScheme">
<ValueList>
<Value>2.16.840.1.113883.5.25</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="normal"/>
</Name>
</Classification>
<ExternalIdentifier registryObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" identificationScheme="urn:uuid:58a6f841-87b3-4a3e-92fd-a8ffeff98427" value="8955^^^&1.2.276.0.76.3.1.260&ISO" id="urn:uuid:93f56c7c-358f-44b6-9718-de6aee1d7140">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.patientId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" identificationScheme="urn:uuid:2e82c1f6-a085-4c72-9da3-8640a32e42ab" value="f62034ec-004b-4fd2-afc0-c894c7f1490e" id="urn:uuid:1cc6c752-cb48-440e-b013-5de28359d915">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.uniqueId"/>
</Name>
</ExternalIdentifier>
</ExtrinsicObject>
<ExtrinsicObject mimeType="text/xml" lid="64af6991-f020-41fe-824a-4904b04e57ee" objectType="urn:uuid:7edca82f-054d-47f2-a032-9b2a5b5186c1" status="urn:oasis:names:tc:ebxml-regrep:StatusType:Approved" id="64af6991-f020-41fe-824a-4904b04e57ee">
<Slot name="hash">
<ValueList>
<Value>f5eb92f4ee4e9e9426db8b75eaaf8f8745512964</Value>
</ValueList>
</Slot>
<Slot name="size">
<ValueList>
<Value>17075</Value>
</ValueList>
</Slot>
<Slot name="creationTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="languageCode">
<ValueList>
<Value>DE</Value>
</ValueList>
</Slot>
<Slot name="serviceStartTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="serviceStopTime">
<ValueList>
<Value>20170123143145</Value>
</ValueList>
</Slot>
<Slot name="URI">
<ValueList>
<Value>DOC4.XML</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientId">
<ValueList>
<Value>8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
</ValueList>
</Slot>
<Slot name="sourcePatientInfo">
<ValueList>
<Value>PID-3|8955^^^&1.2.276.0.76.3.1.260&ISO</Value>
<Value>PID-5|Schmidt^Stefan</Value>
<Value>PID-7|19850623</Value>
<Value>PID-8|M</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="FHIR Practitioner"/>
</Name>
<VersionInfo versionName="1"/>
<Classification classificationScheme="urn:uuid:a09d5840-386c-46f2-b5ad-9c3699a4309d" classifiedObject="64af6991-f020-41fe-824a-4904b04e57ee" nodeRepresentation="urn:ihe-d:mime" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:be65c34b-ac76-4ac4-a0bd-35255a4ffc94">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.6</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="durch Mime Type beschrieben"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f33fb8ac-18af-42cc-ae0e-ed0b0bdb91e1" classifiedObject="64af6991-f020-41fe-824a-4904b04e57ee" nodeRepresentation="KHS" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:faceee84-b88d-42cc-a9f7-5c6d9b082098">
<Slot name="codingScheme">
<ValueList>
<Value>1.3.6.1.4.1.19376.3.276.1.5.2</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="Krankenhaus"/>
</Name>
</Classification>
<Classification classificationScheme="urn:uuid:f4f85eac-e6cb-4883-b524-f2705394840f" classifiedObject="64af6991-f020-41fe-824a-4904b04e57ee" nodeRepresentation="N" objectType="urn:oasis:names:tc:ebxml-regrep:ObjectType:RegistryObject:Classification" id="urn:uuid:cc9bd3b6-3943-436f-a7e9-7b0f9814fac4">
<Slot name="codingScheme">
<ValueList>
<Value>2.16.840.1.113883.5.25</Value>
</ValueList>
</Slot>
<Name>
<LocalizedString charset="windows-1252" value="normal"/>
</Name>
</Classification>
<ExternalIdentifier registryObject="64af6991-f020-41fe-824a-4904b04e57ee" identificationScheme="urn:uuid:58a6f841-87b3-4a3e-92fd-a8ffeff98427" value="8955^^^&1.2.276.0.76.3.1.260&ISO" id="urn:uuid:d4cfb2e4-a18f-419d-bb7a-a1637683705c">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.patientId"/>
</Name>
</ExternalIdentifier>
<ExternalIdentifier registryObject="64af6991-f020-41fe-824a-4904b04e57ee" identificationScheme="urn:uuid:2e82c1f6-a085-4c72-9da3-8640a32e42ab" value="f72034ec-004b-5fd2-afc0-c894c7f1490e" id="urn:uuid:deefcb6c-00dc-4b21-ab97-a316567c2956">
<Name>
<LocalizedString charset="windows-1252" value="XDSDocumentEntry.uniqueId"/>
</Name>
</ExternalIdentifier>
</ExtrinsicObject>
<Association associationType="urn:oasis:names:tc:ebxml-regrep:AssociationType:HasMember" sourceObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" targetObject="cffedcb1-3deb-4660-892d-e1475fbea575" id="urn:uuid:c5102f81-5498-47ba-8418-5e690c6dd723">
<Slot name="SubmissionSetStatus">
<ValueList>
<Value>Original</Value>
</ValueList>
</Slot>
</Association>
<Association associationType="urn:oasis:names:tc:ebxml-regrep:AssociationType:HasMember" sourceObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" targetObject="8ddd1ac9-27d3-4774-bc4c-8c5f07e5b376" id="urn:uuid:2fee4ee0-002f-4222-a60c-6f72f6a333bc">
<Slot name="SubmissionSetStatus">
<ValueList>
<Value>Original</Value>
</ValueList>
</Slot>
</Association>
<Association associationType="urn:oasis:names:tc:ebxml-regrep:AssociationType:HasMember" sourceObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" targetObject="3e39304f-f7e3-4d37-b5a5-c00a73684e92" id="urn:uuid:6107fc40-d1d9-4628-b901-5b41b3a346ad">
<Slot name="SubmissionSetStatus">
<ValueList>
<Value>Original</Value>
</ValueList>
</Slot>
</Association>
<Association associationType="urn:oasis:names:tc:ebxml-regrep:AssociationType:HasMember" sourceObject="urn:uuid:8e78d34e-a41a-4eeb-aa8e-b2872724b750" targetObject="64af6991-f020-41fe-824a-4904b04e57ee" id="urn:uuid:dff32be3-2a79-4e5b-9977-fb199ea5d6ca">
<Slot name="SubmissionSetStatus">
<ValueList>
<Value>Original</Value>
</ValueList>
</Slot>
</Association>
</RegistryObjectList>
</ns3:SubmitObjectsRequest>
Literatur
- IHE
- www.ihe.net
- XDM
- CDA
- FHIR
- Gesetze
Referenzen
- ↑ Abstimmungsverfahren (Regeln) des Interoperabilitätsforums http://wiki.hl7.de/index.php?title=Abstimmungsverfahren_(Regeln)
- ↑ HL7 Deutschland e. V. http://www.hl7.de
- ↑ IHE Deutschland e. V. http://www.ihe-d.de
- ↑ CCESigG, 2010
- ↑ eIDAS: http://eur-lex.europa.eu/legal-content/DE/TXT/?uri=CELEX:32014R0910
- ↑ Dt. Zeitgesetz: https://www.gesetze-im-internet.de/me_einhg/BJNR007090969.html
- ↑ BSI TR-ESOR: https://www.bsi.bund.de/SharedDocs/Downloads/DE/BSI/Publikationen/TechnischeRichtlinien/TR03125/BSI_TR_03125_V1_2_1.pdf?__blob=publicationFile&v=2