Palliativdokumentation
(→Sektionen im Body der Palliativdokumentation) |
|||
| Zeile 69: | Zeile 69: | ||
| − | {{HL7transclude| cdapd:Gesamtbeispiel}} | + | <!-- {{HL7transclude| cdapd:Gesamtbeispiel}} |
| − | + | Dokumentstruktur Fußzeile --> | |
= Referenzen = | = Referenzen = | ||
<references/> | <references/> | ||
Version vom 3. März 2014, 16:08 Uhr
|
|
Dieses Dokument gibt wieder:
Implementierungsleitfaden Palliativdokumentation (0.01). Die Teilmaterialien gehören der Kategorie cdapd an. |
xxxx
xxx
|
|
This article or section is in the middle of an expansion or major restructuring and is not yet ready for use. You are welcome to assist in its construction by editing it as well. If this article has not been edited in several days, please remove this template. This article was last edited by Loettershagen (talk| contribs) 10 years ago. (Purge) Diese Seite oder Abschnitt ist derzeit ein Entwurf und ist noch nicht fertiggestellt. Du bist eingeladen, bei der Fertigstellung mitzuwirken. Wenn dieser Beitrag länger als einige Tage nicht editiert wurde, entferne diese Vorlage. This article was last edited by Loettershagen (talk| contribs) 10 years ago. (Purge) |
Cdapd:Ansprechpartner und Autoren
Cdapd:Einleitung
Cdapd:Dynamisches Modell
Cdapd:Datentypen
Inhaltsverzeichnis
- 1 CDA R2 Header
- 2 CDA R2 Body
- 2.1 Allgemeiner Aufbau des Body
- 2.2 Levels
- 2.3 Textstrukturierung
- 3 Datentypen
- 4 Sektionen im Body der Palliativdokumentation
- 4.1 Section: Aufnahme
- 4.2 Section: Diagnosen
- 4.3 Entry: TNM-Klassifikation
- 4.3.1 Darstellung der TNM-Klassifikation in HL7
- 4.3.2 Erläuterung
- 4.3.2.1 TNM-Klassifikation UICC-Stadien)
- 4.3.2.2 TNM y-Symbol (Präfix)
- 4.3.2.3 TNM r-Symbol (Präfix)
- 4.3.2.4 TNM a-Symbol (Präfix)
- 4.3.2.5 T: Tumor
- 4.3.2.6 Art der Sicherung (qualifier)
- 4.3.2.7 C-Faktor (Certainty) (qualifier)
- 4.3.2.8 m-Symbol: Multiplizität (multiple tumor) (qualifier)
- 4.3.2.9 Multiplizität (numerisch): Anzahl der Tumorherde (qualifier)
- 4.3.2.10 Mucosainfiltration (qualifier)
- 4.3.2.11 Submucosainfiltration (qualifier)
- 4.3.2.12 N: Nodalstatus
- 4.3.2.13 Art der Sicherung (qualifier)
- 4.3.2.14 C-Faktor (Certainty)
- 4.3.2.15 i (Suffix): ITC durch Immunhistochemie (qualifier)
- 4.3.2.16 mol (Suffix): ITC durch Molekularpathologie
- 4.3.2.17 Anzahl Lymphknoten
- 4.3.2.18 M: Metastasen
- 4.3.2.19 Art der Sicherung (qualifier)
- 4.3.2.20 C-Faktor (Certainty)
- 4.3.2.21 i (Suffix): ITC durch Immunhistochemie (qualifier)
- 4.3.2.22 mol (Suffix): RT-PCR (ITC durch Molekularpathologie) (qualifier)
- 4.3.2.23 S: Serumtumormarker
- 4.3.2.24 L: Lymphgefäßinvasion
- 4.3.2.25 V: Veneninvasion
- 4.3.2.26 Pn: Perineuralinvasion
- 4.3.2.27 G: histopathologisches Grading
- 4.3.2.28 R: Residualtumor
- 4.3.3 Beispiel
- 4.3.4 verwendete Terminologie
- 4.3.4.1 Stadiengruppierung nach UICC
- 4.3.4.2 Ausdehnung des Primärtumors (T)
- 4.3.4.3 Nodalstatus (regionäre Lymphknoten) (N)
- 4.3.4.4 Fernmetastasen (M)
- 4.3.4.5 Veneninvasion
- 4.3.4.6 Lymphgefäßinvasion
- 4.3.4.7 Perineuralscheideninvasion
- 4.3.4.8 Unterscheidung autoptisch/klinisch/pathologisch
- 4.3.4.9 Beschränkung auf Mukosa
- 4.3.4.10 Beschränkung auf Submukosa
- 4.3.4.11 C-Faktor (Certainty, Diagnosesicherheit)
- 4.3.4.12 Lokalisation von Fernmetastasen
- 4.4 Section: Medikationen
- 4.5 Section: Pflegestufe
- 5 Referenzen
CDA R2 Header
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
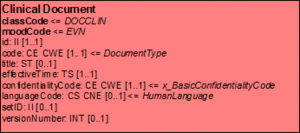
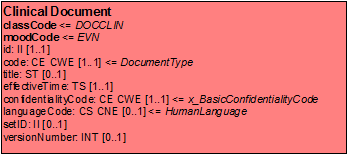
Clinical-Document Klasse
ClinicalDocument ist die zentrale Klasse des Clinical Document Architecture Modells. Die zugehörigen CDA-Header-Elemente und deren Bedeutung, so wie sie in den im Anhang beschriebenen Anwendungsszenarien zur Anwendung kommen, werden im Abschnitt zur Dokumentenstruktur und beim Dokumenten-Level-Template in diesem Leitfaden detailliert beschrieben.
[Abbildung 1]Clinical Document Klasse
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
CDA-Header-Assoziationen
Der Header umfasst neben bereits aufgelisteten einfachen Metadaten noch folgende Beziehungen, diese sind hier der Übersicht halber aufgelistet. Die Verwendung im Arztbrief wird unter Arztbriefstruktur aufgelistet und deren genauen Details später noch genauer spezifiziert.
| CDA-Header-Assoziationen | |
|---|---|
| Element (Sequenz) | Bedeutung |
| Participations | |
| recordTarget | Patient |
| author | Autor / Urheber |
| dataEnterer | Datentypist |
| informant | Informant |
| custodian | verwaltende Organisation |
| informationRecipient | Empfänger |
| legalAuthenticator | vor dem Gesetz verantwortlicher Unterzeichner |
| authenticator | weitere Unterzeichner |
| participant | Beteiligte |
| Act Relationships | |
| inFulfillmentOf | In Erfüllung von, –noch nicht verwendet– |
| documentationOf | Dokumentierte Gesundheitsdienstleistung, –noch nicht verwendet– |
| relatedDocument | Bezug zu vorhergehenden Dokumenten |
| authorization | Einverständniserklärung |
| componentOf | Informationen zum Patientenkontakt |
[Tabelle 1] CDA-Header-Assoziationen
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
CDA R2 Body
Allgemeiner Aufbau des Body
Während im CDA Header die Akteure und mehr oder weniger administrative Inhalte wie Informationen über das Dokument selbst, den Patienten, den Autor etc. festgelegt wurden, enthält der CDA Body des hier definierten Arztbriefes die eigentliche klinische Dokumentation und stellt den „menschenlesbaren" medizinischen Teil dar.
Der hier definierte Arztbrief besteht im Body entweder aus einem nonXMLBody oder einem structuredBody Element, das wiederum section Elemente aufweist, mit denen die Information strukturiert werden kann. Falls nur die Metainformationen (Header) strukturiert übertragen werden und der Body nur aus einem Dokument (z. B. PDF) besteht, sollte man nonXMLBody verwenden (CDA Level1), das Dokumente entweder referenziert oder eingebettet wiedergeben.
Danach zeichnet sich für den Arztbrief folgende Grobstruktur ab.
Variante 1 - unstrukturierter Body
<ClinicalDocument>
<!-- CDA Header -->
... siehe Beschreibung CDA R2 Header
<!-- CDA Body -->
<component>
<nonXMLBody>
<text mediaType="application/pdf" representation="B64">
sadsfFAETQETEdfgStreTdsfgSrgregWRTERtSFGwERtwtergq45ttGw5TW%TwtR%TG
vbnbnDJDZwrGTarGFaerewFasFaGaERgGtRzRthsYDFfGeRTertwerfFgERT3$RT34r
dfE$R%34ReFD34T34TG§$t§4%T3ER§4t5§4TWEWRt§$t5§$t§g§$rt§$tGF$§t§$t$t
...
cwER"§$wer§$65$%gTGH5643FD§$KJDU21%ZuTz$%z3vXCvSDf2EQeGFE§rwFG3$T%$
e545REG34T%$gtrfgeg=
</text>
<languageCode code="de-DE"/>
</nonXMLBody>
</component>
</ClinicalDocument>
Variante 2 - strukturierter Body
<ClinicalDocument>
<!-- CDA Header -->
... siehe Beschreibung CDA R2 Header
<!-- CDA Body -->
<component>
<structuredBody>
... CDA R2 Body
</structuredBody>
</component>
</ClinicalDocument>
nonXMLBody (Variante 1)
Wie bereits angedeutet gibt es die Möglichkeit, lediglich den Header zur Übermittlung von strukturierten Metadaten zu einem Arztbrief zu nutzen:
[Abbildung 2] CDA nonXMLBody
Bei dieser Variante wird der Inhalt als Ganzes übermittelt. In diesem Fall besteht der Body lediglich aus einer verkürzten XML-Struktur, in der das Dokument eingebettet ist. Dann kann es allerdings nicht weiterverarbeitet und nur zur Anzeige mit einem geeigneten Viewer gebracht werden. In diesem Fall kommt ausschließlich die nonXMLBody-Section zum Einsatz.
structuredBody (Variante 2)
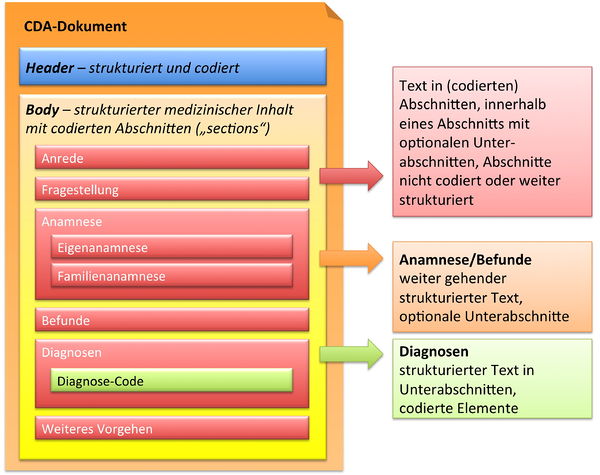
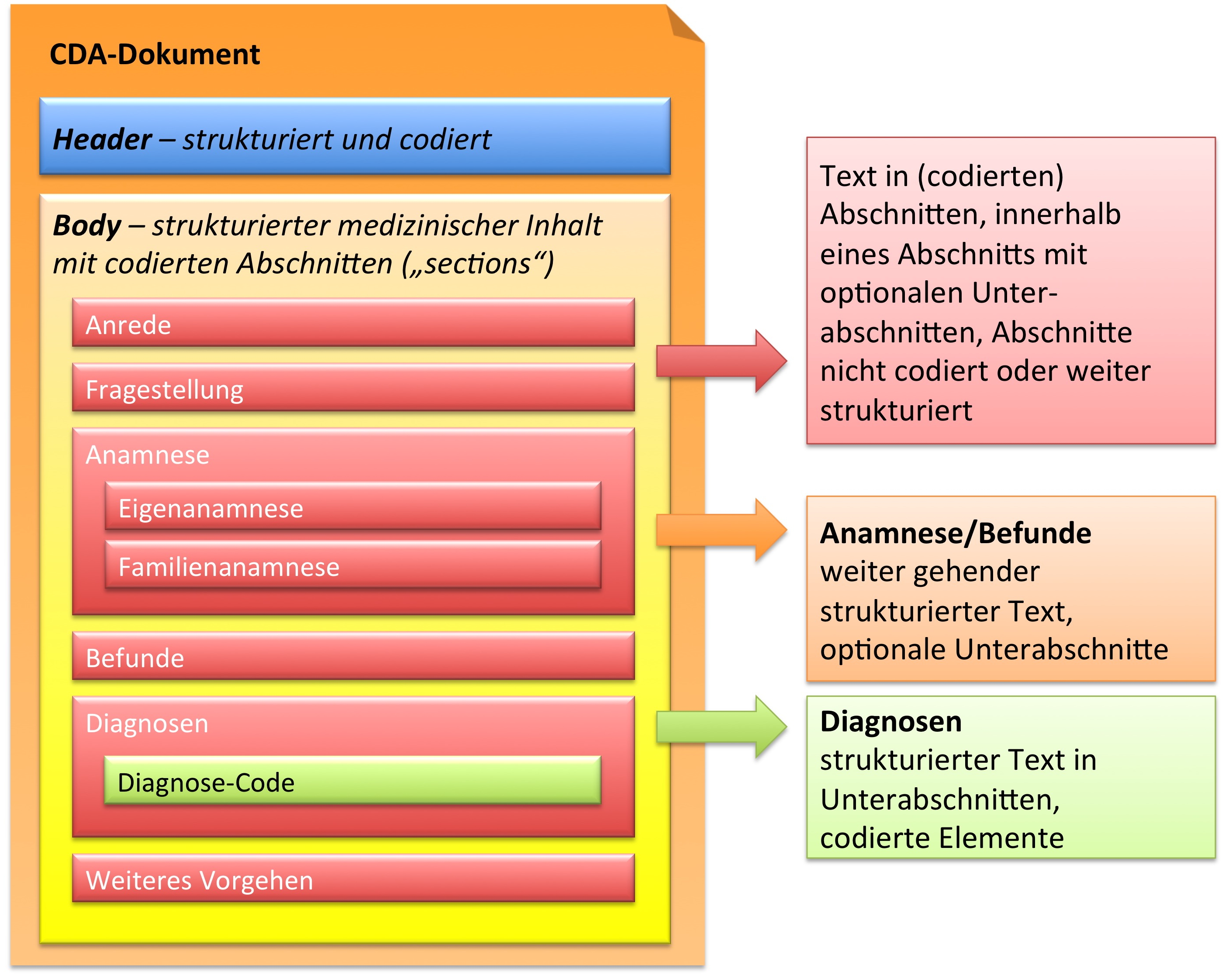
In der folgenden Grafik ist wiedergegeben, dass der CDA Body für den Arztbrief aus ein bis vielen Abschnitten (section) besteht. Diese können auch ineinander geschachtelt sein, um so – ähnlich wie in einem Buch – Unterabschnitte zu reflektieren. Als Beispiel ist hier ein „Kapitel" Anamnese zu nennen, das sich wiederum untergliedern könnte in „Eigenanamnese", „Familienanamnese", „Sozialanamnese" sowie „bisherige Operationen", „bisherige Impfungen" etc. In der Regel sind die Abschnitte mit Codes versehen (siehe unten). Manche Abschnitte sind mit zusätzlichen Einträgen (Komponenten) versehen, die RIM-Klassen entsprechen und hochstrukturierte Codierungen zulassen.
Zusammenfassend sind drei Typen von Abschnitten in der hier vorliegenden Arztbrief-Definition zu finden.
- Text in Abschnitten, die nicht mit Codes identifiziert sind, innerhalb eines Abschnitts mit optionalen Unterabschnitten (Level 1, s. u.)
- Text in Abschnitten, die mit Codes identifiziert sind, innerhalb eines Abschnitts mit optionalen Unterabschnitten (Level 2, s. u.)
- Text in Abschnitten und Unterabschnitten, zusätzlich mit codierten Einträgen, die RIM-Klassen entsprechen (Level 3, s. u.).
[Abbildung 3] Übersicht über den Body-Teil des CDA-Dokuments. Die medizinische Dokumentation wird als Text in Abschnitten abgelegt, die vorzugsweise mit Codes identifiziert sind. Innerhalb eines Abschnitts kann es optionale Unterabschnitte geben, die eine weiter gehende Strukturierung ermöglichen. Für Diagnosen werden neben codierten Abschnitten auch hochstrukturierte Komponenten vorgesehen, die RIM-Klassen (z. B. Observation) entsprechen. Hier ist als Beispiel der Diagnose-Code für eine Entlass-Diagnose angedeutet.
Der structuredBody eines CDA Release 2 Dokuments setzt sich aus ein oder mehreren Komponenten zusammen, wobei jede Komponente wiederum aus einer oder mehreren Sektionen und gegebenenfalls aus einem oder mehreren „Entry"-Elementen (siehe Abschnitt „Level: 1 bis 3") besteht.
Das bedeutet unter anderem, dass ein CDA-Dokument dahingehend näher bestimmt werden kann, dass es spezifische Abschnitte, Paragrafen und andere Strukturbestandteile aufweisen muss. So kann ein Entlassbrief aus der Urologie beispielsweise ganz bestimmte Abschnitte beinhalten (Anamnese, Behandlung, Medikation, weiteres Vorgehen etc.), während ein OP-Bericht oder ein Pathologie-Befund ganz andere Erfordernisse bezüglich der Abschnitte und Strukturen haben kann bzw. muss.
Attribute von strukturierten Sections
Section.title: Titel des Abschnitts
Das section Element enthält einen optionalen Titel. Näheres regeln die entsprechenden spezialisierten Templates.
Section.text: Text des Abschnitts
Das section Element enthält eine narrative Beschreibung des Inhaltes und ist verpflichtend anzugeben.
|
|
Der Text in den Abschnitten kann mit bestimmten Elementen strukturiert werden, die im Abschnitt Textstrukturierung genauer beschrieben sind. |
Section.code: Klassifizierung des Abschnitts
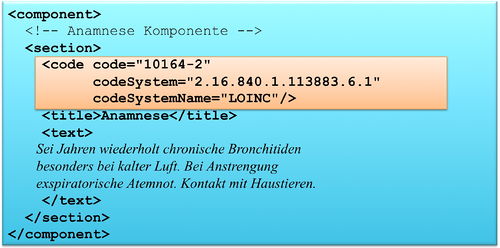
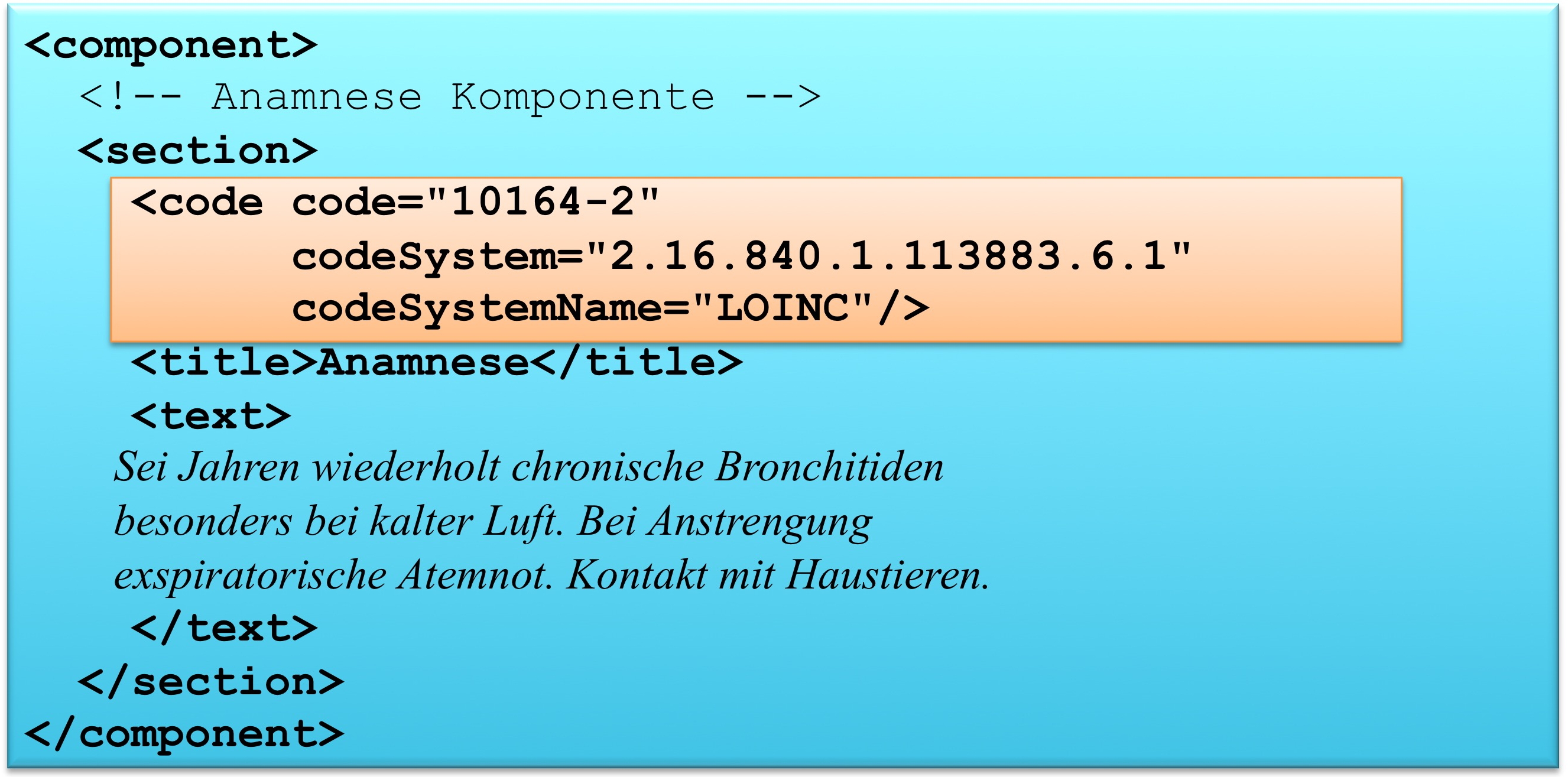
Das section Element kann ein code Element enthalten, das den Inhalt des Abschnitts klassifiziert. Als Beispiel ist 10164-2 der LOINC Code für „History of Present Illness". Im Arztbrief sind zur primären Klassifikation ausschließlich LOINC Codes zugelassen. Alternative Codes können angegeben werden. Näheres regeln die entsprechenden spezialisierten Templates.
Section.languageCode: Sprache des Abschnitts
Jeder Abschnitt kann in einer anderen Sprache geschrieben sein. Dies wird im section-Element languageCode angegeben, wenn diese von der für das ganze Dokument (mittels languageCode im Header) gewählten abweicht. Weitere Informationen finden sich bei der Beschreibung des Elements languageCode des Headers. Hiervon wird allerdings typischerweise selten Gebrauch gemacht.
Beispiele für Abschnitte in einem Dokument
Ein Dokument besteht aus einem oder mehreren Abschnitten, die bei CDA auch Sections genannt werden. Nachfolgend ein paar typische Beispiele:
- Anrede
- Fragestellung
- Anamnese
- Befund
- Diagnosen
- Diagnoseleitfaden
- Diagnose (Sektion)
- ICD-Diagnose (Entry)
- TNM-Klassifikation (Entry)
- besondere Hinweise (CAVE)
- Therapie/Behandlungsmaßnahme
- Notiz
- Epikrise
- Medikation
- Labordaten
- ..
- Schlusstext
- Anhang
Entry
Die Abschnitte/Sections enthalten den Text, der direkt zur Anzeige verwendet werden soll. Für eine Maschine ist dieser normalerweise nicht direkt auswertbar. Dafür ist ein weiterer Mechanismus vorgesehen, bei dem die dem Text zugrundeliegenden Inhalte strukturiert ausgedrückt und in XML dargestellt werden. Diese Zusatzinformationen werden Entries genannt und innerhalb der Abschnitte optional eingebettet.
So kann beispielsweise ein Abschnitt Diagnose mit einer textuellen Darstellung der Diagnose ("Patient hat Blinddarmentzündung") ein Entry Diagnose enthalten, in dem die Diagnose als ICD-Code mit allen dazugehörigen Metadaten dargestellt wird.
Levels
Die CDA Level repräsentieren die unterschiedliche Feinheit (Granularität) der wiedergegebenen klinischen Informationen und des maschinen-auswertbaren Markups (standardisierte Form der maschinenauswertbaren Auszeichnung von Text).
Level 1
Mit Level 1 ist ein XML Dokument gekennzeichnet, das vor allem auf „menschliche Interoperabilität" abzielt („human readable"), also leicht für den menschlichen Gebrauch zugänglich gemacht werden kann, zum Beispiel durch Stylesheets. Es gibt keine Einschränkungen den Gebrauch oder Zweck des Dokuments oder den Inhalt betreffend. Die technischen Anforderungen, Level 1 Dokumente zu erzeugen oder zu verarbeiten, sind verhältnismäßig niedrig. Dies ist aus Datenverarbeitungssicht das gröbste Niveau von Informationen, gewährleistet damit aber sofort die Mensch-Mensch-Interoperabilität, die aus der reinen Papierwelt bekannt ist.
[Abbildung 4] CDA Level 1
Level 2
Im Level 2 wird der Aufbau der Abschnitte genauer festgelegt. Diese Festlegung kann sowohl die textuelle Darstellung mit <text> und <title> Elementen betreffen als auch die Vorgabe, den Abschnitt mit einem bestimmten Code kenntlich zu machen.
Die Identifikation dieser Abschnitte ist dann auch für Applikationen zugänglich, also maschinenauswertbar. Dies wird typischerweise erreicht durch die Assoziation des Abschnitts mit einem Code (oder einem Set von mehreren Codes). Hierfür werden in diesem Leitfaden ausschließlich LOINC Codes zur Dokumentenabschnittsklassifizierung verwendet. Eine andere Möglichkeit der Kenntlichmachung ist die Zuordnung einer Template-Identifikation, von der in dieser Spezifikation auch Gebrauch gemacht wird (siehe unten).
[Abbildung 5] CDA Level 2
Als Folge davon können so genannte section-level Templates zur Anwendung kommen. Mit den Codes sind die Abschnitte auch maschinen-auswertbar, d. h. durch Applikationen identifizierbar. Das bedeutet unter anderem, dass ein CDA Abschnitt dahingehend näher bestimmt werden kann, dass es spezifische Textteile (Paragraphen, Listen, Tabllen, etc.) aufweisen muss. So kann für einen Abschnitt mit Labordaten bspw. genau die Tabellenstruktur vorgegeben werden, d.h. welche Spalten in welcher Reihenfolge zu erscheinen haben.
Es liegt auf der Hand, dass die Spezifikation der Abschnitte eng verbunden ist mit dem Typ des Dokuments, z.B. ein OP-Bericht. In Arztbriefen - wofür dieser Leitfaden entwickelt wurde - macht man hier relativ wenig Vorgaben, während in Formularen oder Berichten relativ genaue Vorgaben zu erwarten sind.
Die häufigste Präzisierung ist die Vorgabe einer Menge von Codes für das Attribut code.
Level 3
CDA-Dokumente, die auch Level 3 konform sind, beinhalten zusätzlich auf dem Niveau von Einzelinformationen maschinen-auswertbare Komponenten (wie beispielsweise „systolischer Blutdruck"), die RIM-Klassen entsprechen. Eine Anwendung kann damit Daten wie eine einzelne Beobachtung, Prozedur, Medikamentengabe etc. identifizieren und verarbeiten. Selbst die Anwesenheit von bestimmten Einzelinformationen kann durch Vorgaben (Templates-Konzept) verpflichtend gemacht werden.
[Abbildung 6] CDA Level 3
Ingesamt spricht man bei CDA und der hier beschriebenen Architektur der Level von einer „inkrementellen bzw. variablen semantischen Interoperabilität". Das heißt schlicht, dass man sehr „bescheiden" anfangen kann und elektronische Dokumente nutzt, die im Wesentlichen Gegenstücke zum Papier sind: Mensch-Mensch-Interoperabilität. Je mehr eine Anwendung oder eine Anwendungsumgebung ermöglicht, desto mehr XML Markup kann man schrittweise zufügen: zunächst dadurch, bestimmte Abschnitte zu identifizieren oder gar zu fordern (Level 2) oder schließlich auf dem Niveau von Einzelinformationen anzugeben bzw. diese verpflichtend zu machen (Level 3). Dies bedeutet dann Anwendungsinteroperabilität.
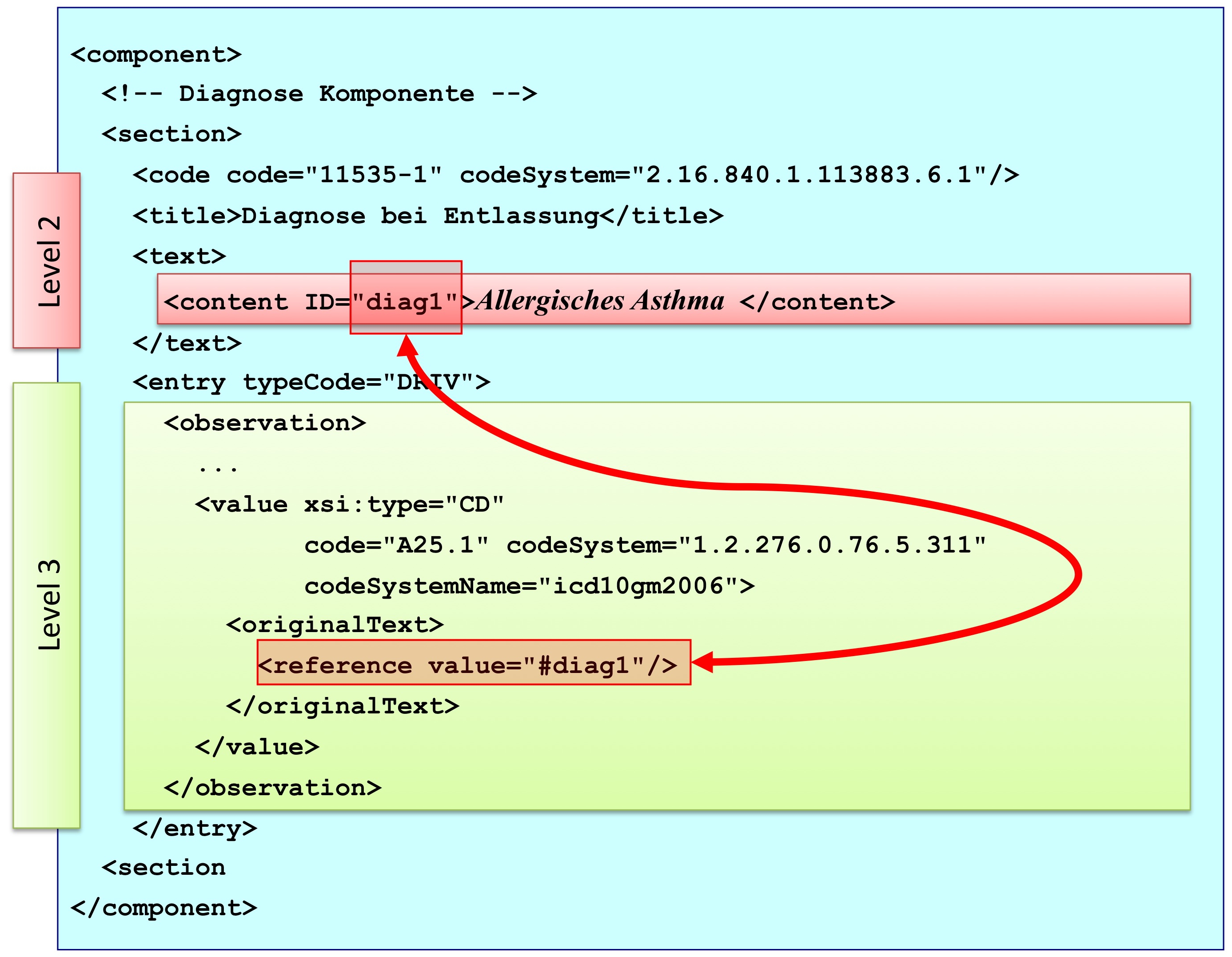
Die folgende Grafik gibt eine Section Komponente mit ihren Bestandteilen wieder.
[Abbildung 7] CDA Section Komponente mit ihren Bestandteilen
Abbildung: Eine Abschnittskomponente (section) besteht aus einem <code>, der den Abschnitt typisiert, sowie einer Überschrift im <title>. Im obligatorischen <text> Teil sind die lesbaren Informationen repräsentiert. Dies ist verknüpft mit dem Begriff Level 2. Teile des narrativen Texts können darüber hinaus maschinenauswertbar im Level 3 repräsentiert werden, den so genannten CDA Entries <entry>. Zwischen Teilen des narrativen Texts und den Entries können Verbindungen angegeben werden.
XML-technisch gesprochen validieren CDA-Dokumente unabhängig vom Level gegen das generische CDA Schema. Zusätzlich können durch Festlegung bzw. Einschränkung der Abschnitte oder Detailinformationen weitere Validierungen verfügbar gemacht und genutzt werden.
Mit diesem Konzept ist es möglich,
- narrative Befunde elektronisch strukturiert wiederzugeben, so wie sie heute in der papierbasierten Welt zu finden sind, mit oder ohne zusätzliches Markup. Gleichzeitig wird gewährleistet, dass so viele gemeinsame Informationen wie möglich den Anwendungen zur Verfügung stehen (shared semantics), wie zum Beispiel die Identifikation und andere allgemeine Daten des Patienten.
- feingranulierte und kodierte Informationen darzustellen, wie Diagnosen, Prozeduren, Medikationen etc., die in (ggf. vorgegebenen) Kodierschemas wie ICD 10 repräsentiert sind, sowie Mess- oder Laborergebnisse darzustellen.
- Dokumente abzubilden, die irgendetwas zwischen diesen beiden Extremen von grober Strukturierung von narrativem Text bis zu feingranulären Einzelinformationen repräsentieren.
Man kann dies auch als Möglichkeit ansehen, „sanft" und ohne allzu hohe Ansprüche zu beginnen, elektronische Dokumente einzuführen und mit steigenden Anforderungen und technischen Möglichkeiten zu höherer Anwendungsinteroperabilität zu migrieren.
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Textstrukturierung
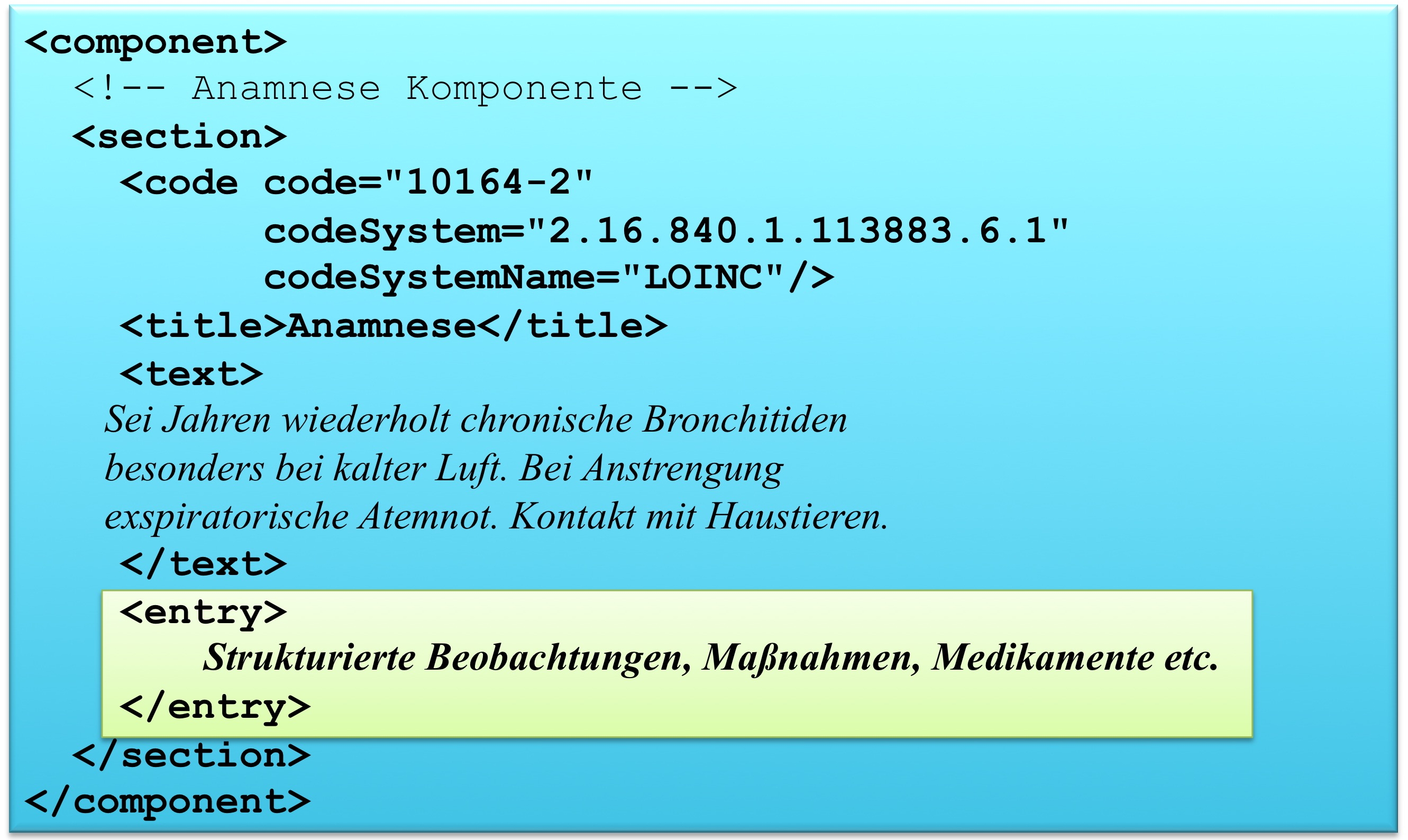
Die medizinischen Informationen werden im CDA Body im Sinne von Level 1 immer in Textform wiedergegeben (verpflichtend) und wo immer möglich auch mit Section-Codes versehen, also auf Level 2 dargestellt. Dies garantiert, dass die Dokumente immer für den Menschen lesbar (und verstehbar) sind. Im Folgenden ist das Muster einer Level 1 und Level 2 Darstellung gezeigt. Level 3 ist angedeutet:
<component>
<structuredBody>
...
<component>
<section>
<!-- Level 2 -->
<code code="..." codeSystem="..." />
<!-- Level 1 -->
<title> ... </title>
<text>
...
</text>
<!-- Level 3 -->
<entry>
...
</entry>
</section>
</component>
...
</structuredBody>
</component>
Textauszeichnung
Der Text selber kann wiederum Strukturelemente aufweisen. Dies kann genutzt werden, um Listen, Tabellen oder auch Unterabschnitte zu definieren. Innerhalb eines Section-Tags wird in CDA Level 2 das text Tag verwendet, um den narrativen Text („plain text") darzustellen. In vielen Fällen lassen sich die medizinischen Inhalte aber auch noch weiter gehend strukturiert darstellen. Dazu stehen in CDA als Stil-Elemente Listen, Tabellen und Unterabschnitte (Paragrafen) zur Verfügung. Mit Hilfe eines einfachen Stylesheets können die Inhalte in diesen Strukturelementen für den Menschen lesbar dargestellt werden.
Listen
Das Strukturelement „Liste" dient zur Abbildung einer einfachen Aufzählung medizinischer Inhalte. Eine Liste wird mit dem list Tag eingeschlossen. Das optionale Attribut @listType ermöglicht die Auflistung unsortiert (@listType="unsorted"), die üblicherweise mit Bulletpoints • dargestellt wird, und in sortierter Form (@listType="sorted") , die mit Zahlen etc. dargestellt wird. Ohne Angabe von @listType ist die Liste unsortiert. Ein Element der Aufzählung (item) wird mit dem item Tag eingeschlossen. Eine Liste hat formal das folgende Aussehen:
<list>
<item> 1. Element der Liste</item>
<item> 2. Element der Liste</item>
<item> ...</item>
<item> n. Element der Liste</item>
</list>
Das folgende Beispiel zeigt eine mögliche Darstellung eines Befundes, strukturiert mittels Liste.
<text>
<list>
<item>Pulmo: Basal diskrete RGs</item>
<item>Cor: oB</item>
<item>Abdomen: weich, Peristaltik: +++</item>
<item>Muskulatur: atrophisch</item>
<item>Mundhöhle: Soor, Haarleukoplakie</item>
<item>Haut blass, seborrhoisches Ekzem, Schleimhäute blass,
Hautturgor herabgesetzt</item>
<item>Neuro: herabgesetztes Vibrationsempfinden der Beine,
distal betont, Parästesien der Beine, PSR, AST
oB und seitengleich.</item>
</list>
</text>
Dasselbe Beispiel in der Ansicht eines Browsers (mittels Stylesheet).
- Pulmo: Basal diskrete RGs
- Cor: oB
- Abdomen: weich, Peristaltik: +++
- Muskulatur: atrophisch
- Mundhöhle: Soor, Haarkoplakie
- Haut blass, seborrhoisches Ekzem, Schleimhäute blass, Hautturgor herabgesetzt
- Neuro: herabgesetztes Vibrationsempfinden der Beine, distal betont, Parästesien der Beine, PSR, AST oB und seitengleich.
|
|
Die Reihenfolge der Darstellung richtet sich nach der Reihenfolge im CDA Dokument. |
Tabellen
Zur Repräsentation medizinischer Inhalte, die sich adäquat tabellarisch darstellen lassen, bietet sich die Tabellenform an. Als Beispiele seien genannt: Laborwerte, Allergiewerte, Diagnose mit ICD-Verschlüsselung etc. CDA realisiert ein vereinfachtes XHTML Table Modell, das HTML sehr ähnelt. Eine Tabelle wird angedeutet mit dem table Element. Als Attribut ist hier @border vorgesehen, das die Breite der Umrahmung angibt.
<table border="1">
''...Tabellen-Elemente''
</table>
Eine Tabelle besteht aus einer oder mehreren Spalten. In der ersten Zeile werden die Spaltenüberschriften aufgeführt. Die Tabellenüberschrift wird eingeschlossen in thead Tags, die Überschriftenzeile in tr Tags und die einzelnen Spalten-Items der Überschrift mit th Tag.
<table>
<thead>
<tr> <!-- Überschrift-Zeile -->
<th> Spaltenüberschrift 1</th>
...
<th> Spaltenüberschrift n</th>
</tr>
</thead>
...
</table>
Die eigentlichen Inhalte werden in tbody Tags, die Datenzeile in tr Tags und die einzelnen Spalteninhalte einer Datenzeile mit td Tag gekapselt. Insgesamt hat eine Tabelle formal das folgende Aussehen:
<table>
<thead>
<tr> <!-- Überschrift-Zeile -->
<th> Spaltenüberschrift 1</th>
...
<th> Spaltenüberschrift n</th>
</tr>
</thead>
<tbody>
<tr> <!-- 1. Zeile mit Daten -->
<td>Inhalt Spalte 1 in Zeile 1</td>
...
<td>Inhalt Spalte n in Zeile 1</td>
</tr>
...
<tr> <!-- m. Zeile mit Daten -->
<td>Inhalt Spalte 1 in Zeile m</td>
...
<td>Inhalt Spalte n in Zeile m</td>
</tr>
</tbody>
</table>
Das folgende Beispiel zeigt die Repräsentation einer Diagnose in Tabellenform, wobei die Spaltenüberschriften lauten: "Diagnose", "ICD Code", "Lokalisation" und "Zusatz"
<table>
<thead>
<tr>
<th>Diagnose</th>
<th>ICD Code</th>
<th>Lokalisation</th>
<th>Zusatz</th>
</tr>
</thead>
<tbody>
<tr>
<td>Tuberkulose des Ohres</td>
<td>A18.6</td>
<td>R</td>
<td>G</td>
</tr>
<tr>
<td>Ausschluss Lungenemphysem</td>
<td>J43.9</td>
<td>--</td>
<td>A</td>
</tr>
<tr>
<td>V. a. Allergische Rhinopathie durch Pollen</td>
<td>J31.1</td>
<td>--</td>
<td>V</td>
</tr>
</tbody>
</table>
[Abbildung 8] Dasselbe Beispiel in der Ansicht eines Browsers (mittels Stylesheet).
Unterabschnitte
Zur Strukturierung eines längeren Textes kann das paragraph Tag verwendet werden. Beispiel:
<text>
<paragraph> Sollten nach der empfohlenen Medikation mit Atemur die
klinischen Zeichen weiterhin bestehen, halte ich bei dem umfangreichen
Risikoprofil einen Kuraufenthalt für zwingend notwendig.</paragraph>
<paragraph> Ich bitte dann um Wiedervorstellung des Patienten.
</paragraph>
</text>
Überschriften
Mit dem caption Element kann man Paragrafen, Listen, Listenelemente, Tabellen oder Tabellenzellen mit einer Beschreibung („Überschrift") versehen. Ein caption Element enthält Text und kann Verweise (Links) oder Fußnoten enthalten.
Superskripts und Subskripts
Diese Gestaltungsmöglichkeiten sind im CDA-Standard beschrieben, werden aber in diesem Leitfaden noch nicht genutzt.
Zeilenumbrüche
Das br Element <br/> kann benutzt werden, um im laufenden Text einen „harten" Zeilumbruch zu erzwingen. Dies unterscheidet sich vom paragraph Element, da der Zeilenumbruch keinen Inhalt hat. Empfänger sind gehalten, dieses Element als Zeilenumbruch darzustellen.
Beispiel
<text>
Patient hat Asthma seit seinem zehnten Lebensjahr.<br/>
Patient kommt damit gut zurecht.
</text>
Fußnoten
Diese Gestaltungsmöglichkeiten sind im CDA-Standard beschrieben, werden aber in diesem Leitfaden noch nicht genutzt.
Sonstige Zeichenstile
Mittels des @styleCode Attributs im Textteil, das in content Elementen verwendet werden kann, ist es möglich, Vorschläge des Autors des Dokuments bezüglich der Visualisierung von umschlossenen Textteilen zu beschreiben. Der Empfänger ist nicht verpflichtet, den Text tatsächlich so visuell darzustellen, wie es die Vorschläge andeuten. Bisher werden im Rahmen dieses Leitfadens die folgenden Style-Codes unterstützt, die in beliebiger Reihenfolge genutzt werden können.
| Font-Stil-Angaben (Änderung der Font-Charakteristik) | |
|---|---|
| Code | Definition |
| Bold | Fettdruck |
| Underline | Unterstrichen |
| Italics | Kursivschrift |
| Emphasis | Betont |
[Tabelle 2] Stil-Codes für den narrativen Text
<text>
Einiges vom Text wird <content styleCode="Bold">im Fettdruck</content>
dargestellt, anderes in <content styleCode="Bold Italics">fetter
Kursivschrift</content>.
</text>
Referenzierter Inhalt (content)
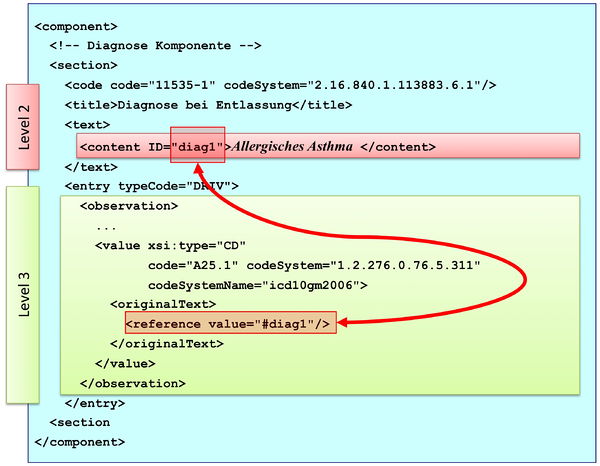
Das CDA content Element wird benutzt, um Text ausdrücklich mit Tags „einzurahmen", so dass er referenziert werden kann oder bestimmte Möglichkeiten zur visuellen Darstellung genutzt werden können. Das content Element kann rekursiv ineinander geschachtelt werden, was die Einrahmung von ganzen Texten bis hin zu kleinsten Teilen (Worte, Buchstaben etc.) erlaubt.
Das content Element enthält ein optionales Identifikator Attribut, das als Ziel einer XML Referenz dienen kann. Alle diese IDs sind als XML IDs definiert und müssen im gesamten Dokument eindeutig sein. Die originalText Komponente einer RIM Klasse, die sich in den CDA Entries (siehe unten) wieder findet, kann sich somit explizit auf die vom content Element im Textteil umschlossene Information beziehen.
Im Beispiel wird das Textstück Asthma durch das content Element eingerahmt, so dass in einem möglichen Level 3 Entry darauf Bezug genommen werden kann (originalText.reference, siehe unten).
Beim Patienten wurde <content ID="diag-1">Asthma</content> diagnostiziert.
Das content Element wird auch zur Einrahmung von Text benutzt, der in einem, bestimmten Stil dargestellt werden soll, was mit dem @styleCode Attribut (siehe unten) näher beschrieben wird.
Referenz zu (externen) Multimedia-Inhalten
Es ist möglich, zusätzlich zu dem Text auch Referenzen auf externe Multimediaobjekte wie Bilder etc. zu spezifizieren. Dies geschieht über das renderMultiMedia Element und dient dazu aufzuzeigen, wo das Multimedia-Objekt gezeigt/dargestellt werden soll.
Das renderMultiMedia Element hat ein optionales caption Element. Es weist außerdem die Referenz (XML ID) zum erforderlichen Objekt auf, die als XML IDREF im selben Dokument definiert sein muss. XML ID und IDREF sind also korrespondierende Definitionen (einmalig) und Referenzen darauf (mehrfach möglich) eines CDA Entry ObservationMedia (oder RegionOfInterest) im selben Dokument.
Das renderMultiMedia Element trägt dabei im @referencedObject Attribut die ID.
Die Information zum eigentlichen Objekt wird in einem CDA Entry festgehalten. Für diesen Leitfaden wird ausschließlich das Element observationMedia verwendet.
Dieser Eintrag trägt im entry Element unter anderem das @ID Attribut als Zielreferenz des @referencedObject Attributs vom renderMultiMedia Element.
ObservationMedia Klasse
Die Klasse ObservationMedia selbst ist im Prinzip ein Clinical Statement, wobei die im Folgenden genannten Elemente möglich sind.
[Abbildung 9] ObservationMedia CDA Entry zur Darstellung der Informationen eines Multimedia-Objektes.
Eine detaillierte Beschreibung ist beim entsprechenden Template Eingebettetes Objekt Entry angegeben.
Regel OMVL: Wenn die Klasse observationMedia genutzt wird, muss sie ein value Element mit dem eigentlichen Objekt enthalten.
Vokabular
Der Datentyp von Multimedia-Objekten ist immer ED (encapsulated data). Dabei ist auch der Medientyp (MIME) im entsprechenden @mediaType Attribut zu nennen. Zugelassen sind hier zunächst nur die folgenden Mime-Typen. Als „verpflichtend", also als zu unterstützen, werden die Typen text/plain, application/pdf sowie audio/mpeg, image/png, image/jpeg und video/mpeg eingestuft.
| Diese Terminologie ist eine Momentaufnahme vom . Terminologien können sich im Laufe der Zeit weiterentwickeln. Wenn eine neuere (dynamische) Versionen dieser Terminologie benötigt wird, bitte von der Quelle abrufen. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Id | 1.2.276.0.76.11.14 | Gültigkeit | 2014‑08‑25 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Status | Versions-Label | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Name | Mediatypes | Bezeichnung | Medientypen | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Quell-Codesystem | 1.2.840.10003.5.109 - FHIR: urn:oid:1.2.840.10003.5.109 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Legende: Typ L=leaf, S=specializable, A=abstract, D=deprecated. NullFlavor OTH (other) schlägt Text in originalText vor. HL7 V3: NullFlavors werden im @nullFlavor Attribut statt in @code angegeben. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[Tabelle 3] mediaType Attribut Werte (Datenarten)
Beispiel
Das in observationMedia.value befindliche reference Element enthält als Wert den Verweis auf das eigentliche Multimedia-Objekt.
Das folgende Beispiel beschreibt einen Befund am linken Zeigefinger, der zusätzlich mit einem Bild dokumentiert ist.
<section>
<code code="8709-8" codeSystem="2.16.840.1.113883.6.1"
codeSystemName="LOINC"/>
<title>Untersuchung der Haut</title>
<text>Rötung an der Palmarfläche des linken Zeigefingers
<renderMultiMedia referencedObject="MM1"/>
</text>
<entry>
<observationMedia classCode="OBS" moodCode="EVN">
<templateId root="1.2.276.0.76.10.4014"/>
<value mediaType="image/jpeg">
<reference value="lefthand.jpeg"/>
</value>
</observationMedia>
</entry>
</section>
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Datentypen
Die verschiedenen Templates (Header, Section und Entry) benutzen verschiedene Datentypen in speziellen Ausprägungen. Diese werden nachfolgend kurz aufgelistet. Eine detaillierte Erläuterung findet sich im Wiki unter dem Implementierungsleitfaden zu den Datentypen und den unterstützten Datentypen bei ART-DECOR.
| Datentyp | DT | Ausprägung | Erläuterung, Beispiel |
|---|---|---|---|
| Adressen | AD | hier zu beachten: AD.DE Adresse in Deutschland | allgemeine Adresse, Geburtsort |
| boolesche Werte | BL | Ja/Nein-Informationen | |
| kodierte Informationen | CD | ||
| kodierte Informationen | CE | ||
| kodierte Informationen | CR | ||
| kodierte Informationen | CS.LANG | ||
| kodierte Informationen | CV | ||
| Encapsulated Data | ED | ||
| Identifikation | II | ||
| Ganzzahlen | INT | ||
| nicht-negative Ganzzahlen | INT.NONNEG | ||
| Zeitintervalle | IVL_TS | ||
| Namen für Organisationen und Institutionen | ON | ||
| Namen für Personen | PN | hier zu beachten: PN.DE Namensnutzung in Deutschland | |
| physikalische Mengenangaben | PQ | ||
| String mit Codes | SC | ||
| Text in CDA-Sections | SD.TEXT | ||
| Zeichenketten | ST | ||
| Kontaktinformationen | TEL | Telefon, Telefax und Emailadressen | |
| Zeitpunkte | TS | Datum und Uhrzeit | |
| Zeitpunkte | TS.DATE.MIN | mindestens YYYYMMDD | |
| Zeitpunkte | TS.DATETIME.MIN | mindestens YYYYMMDDhhmmss | |
| URLs | URL |
[Tabelle 4] CDA Datentypen
Sektionen im Body der Palliativdokumentation
Der CDA Body umfasst die klinische Dokumentation. Die nachfolgenden Abschnitte beschreiben, wie die einzelnen Strukturen der Verlaufsdokumentation in die CDA-Struktur abgebildet werden. Die Abschnitte der Verlaufsdokumentation werden auf Abschnitte/Sektionen des CDA Dokumentes abgebildet. Die semantische Bedeutung einer Section wird über deren Attribut Section/code bestimmt.
Cdapd:Neuer Eintrag-Section (Template)
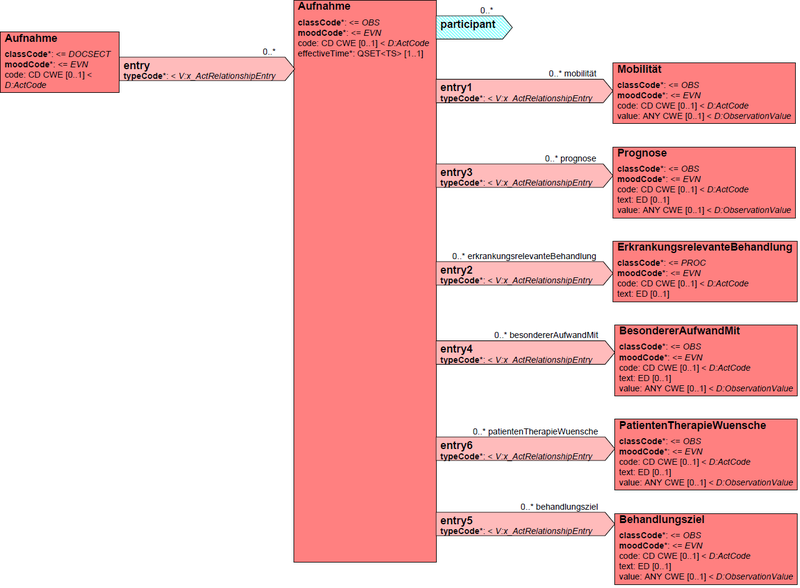
Section: Aufnahme
| Template-Metadaten | |
| Template-Typ | Section |
| Template ID | - |
| generischeres Template | - |
| genutztes Templates | - |
| nutzende Templates | - |
| abgeleitete Templates | - |
| Schwester-Templates | - |
| generelle Beschreibung | Aufnahme |
| allg. Erläuterung | Sektion Aufnahme |
| Verhältnis zu IHE | neu |
| Ballotierungsstatus | in Abstimmung |
| Erweiterbarkeit | offen |
Alle Aufnahmen (Erstaufnahme, Notaufnahme, geplante Wiederaufnahme etc.) werden in der Sektion „Aufnahme“ festgehalten. Über den Abschnitt Aufnahme werden relevante alle relevanten Daten der Aufnahme des Patienten in ein System der palliativen Versorgung festgehalten.
Modell
Attribute
| Lvl | RIM | Name | DT | Kard | Conf | Beschreibung |
|---|---|---|---|---|---|---|
| 1 | act | Aufnahme | Die für die Aufnahme eines Patienten relevanten Daten werden in dieser Sektion ferstgehalten | |||
| 1 | act | @classCode | CS CNE | 1..1 | M | DOCSECT |
| 1 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 1 | act | code | CD CWE | 1..1 | R | codeSystem="LOINC", code="52536" |
| 1 | rel | entry | 0..* | O | ||
| 2 | rel | @typeCode | CS CNE | 1..1 | M | |
| 2 | act | Aufnahme | 0..* | O | Pro Aufnahme des Patienten wird eine solche Observation angelegt | |
| 3 | act | @classCode | CS CNE | 1..1 | M | ENC |
| 3 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 3 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.2", codeSystemName="Zuweisung als" code="[1-4]" (z. B. 1 = Geplante Erstaufnahme) |
| 3 | act | effectiveTime | TS | 1..1 | R | Datum der Aufnahme |
| 3 | act | id | Set<II> | 0..* | O | Identifier |
| 3 | part | participant | 0..1 | O | Angabe des Zuweisenden Arztes/Organisation | |
| 3 | rel | entry | 0..* | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | Mobilität | 0..1 | O | Angabe der Mobilität des Patienten | |
| 5 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 5 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.1" |
| 5 | act | value | ANY CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.3", codeSystemName="Mobilität", code=[1-7], z. B. code=1 --> gefähig |
| 3 | rel | entry | 0..1 | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | Prognose | 0..* | O | Prognose für den Patienten | |
| 5 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 5 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.2" |
| 5 | act | text | ED | 1..1 | O | Freitext zur Prognose |
| 5 | act | value | ANY CWE | 0..1 | R | Angabe des Codesystems für "Prognose" und Angabe der Prognose innerhalb des angegebenen Codesystems |
| 3 | rel | entry | 0..1 | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | ErkrankungsrelevanteBehandlung | 0..* | O | Beschreibt erkrankungsrelevante Behandlungen | |
| 5 | act | @classCode | CS CNE | 1..1 | M | PROC |
| 5 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.3" |
| 5 | act | text | ED | 1..1 | R | Freitext |
| 3 | rel | entry | 0..1 | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | BesondererAufwandMit | 0..* | O | Angaben über mögliche Dinge mit denen der Patient besonderen Aufwand hat | |
| 5 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 5 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.4" |
| 5 | act | text | ED | 1..1 | R | Freitext |
| 5 | act | value | ANY CWE | 0..1 | O | Angabe über Codesystem, falls vorhanden |
| 3 | rel | entry | 0..1 | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | PatientTherapieWuensche | 0..* | O | Wünsche des Patienten bzgl. der Therapie | |
| 5 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 5 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.5" |
| 5 | act | text | ED | 1..1 | R | Freitext |
| 5 | act | value | ANY CWE | 0..1 | O | Angabe über Codesystem, falls vorhanden |
| 3 | rel | entry | 0..1 | O | ||
| 4 | rel | @typeCode | CS CNE | 1..1 | M | |
| 4 | act | Behandlungsziel | 0..* | O | Angaben zum Behandlungsziel | |
| 5 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 5 | act | @moodCode | CS CNE | 1..1 | M | GOL |
| 5 | act | code | CD CWE | 1..1 | R | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="3.6" |
| 5 | act | text | ED | 1..1 | R | Freitext |
| 5 | act | value | ANY CWE | 0..1 | O | Angabe über Codesystem, falls vorhanden |
Katalog "Zuweisung als" (OID 1.2.276.0.76.3.1.81.4.6.2)
| Code | Beschreibung |
|---|---|
| 1 | Geplante Erstaufnahme |
| 2 | Notaufnahme |
| 3 | Geplante Wiederaufnahme |
| 4 | Sonstige |
Katalog "Mobilität" (OID 1.2.276.0.76.3.1.81.4.6.3)
| Code | Beschreibung |
|---|---|
| 1 | Geh fähig |
| 2 | Rollator |
| 3 | Rollstuhl |
| 4 | Nachtstuhl |
Beispiel
<section>
<code code="52536-0" codeSystem="2.16.840.1.113883.6.1" codeSystemName="LOINC" displayName="Admission Information"/>
<entry typeCode="DRIV">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="3.0" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="Aufnahme"/>
<effectiveTime value="20140201"/>
<value xsi:type="CD" code="1" codeSystem="1.2.276.0.76.3.1.81.4.6.2" codeSystemName="Zuweisung als" displayName="Geplante Erstaufnahme"/>
<participant typeCode="REF">
<participantRole classCode="CAREGIVER">
<id extension="123 " root="xxx " />
<playingEntity>
<name>
<given>Notarzt Dr. Max</given>
<family>Mustermann</family>
</name>
</playingEntity>
</participantRole>
</participant>
<entryRelationship typeCode="COMP">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="xxx" codeSystem="xxx" codeSystemName="xxx" displayName="Mobilität"/>
<value xsi:type="CD" code="4" codeSystem="1.2.276.0.76.3.1.81.4.6.3" codeSystemName="Mobilitaet" displayName="Nachtstuhl"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="COMP">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="3.1" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="Prognose"/>
<text>
Text bwz. Kommentare, falls vorhanden
</text>
</observation>
</entryRelationship>
<entryRelationship typeCode="COMP">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="3.4" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="Besonderer Aufwand mit"/>
<text>
Text bzw. Kommentare, falls vorhanden
</text>
</observation>
</entryRelationship>
<entryRelationship typeCode="COMP">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="3.5" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="PatientenTherapieWuensche"/>
<text>
Text bzw. Kommentare, falls vorhanden
</text>
</observation>
</entryRelationship>
<entryRelationship typeCode="COMP">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="3.6" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="Behandlungsziel"/>
<text>
Text bzw. Kommentare, falls vorhanden
</text>
</observation>
</entryRelationship>
<entryRelationship typeCode="COMP">
<procedure classCode="PROC" moodCode="EVN">
<code xsi:type="CD" code="3.3" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="ErkrankungsrelevanteBehandlung"/>
<text>
Text bzw. Kommentare, falls vorhanden
</text>
</procedure>
</entryRelationship>
<entryRelationship typeCode="COMP">
<!-- Neuer Eintrag -->
</entryRelationship>
</observation>
</entry>
</section>
Cdapd:Symptomerfassung-Section (Template) Cdapd:Pflegedokumentation-Section (Template)
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Section: Diagnosen
Die Diagnosen werden im Arztbrief im Idealfall
- in Level 1 zur direkten Ausgabe formatiert,
- in Level 2 als Diagnose markiert und
- in Level 3 codiert angegeben (im jetzigen Leitfaden nicht beschrieben, sondern alleinig in den nicht-normativen Einzelabschnitten zu den Diagnosen wiedergegeben):
Die folgenden Typen von Diagnosen werden in den entsprechenden Sektionen wiedergegeben.
Aufnahmediagnose
Entlassungsdiagnose
| Id | 1.2.276.0.76.10.3027 | Gültigkeit | 2013‑12‑30 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Status | Versions-Label | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Name | Dischargediagnosissection | Bezeichnung | Entlassungsdiagnose | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beschreibung | Diagnose, mit der der Patient entlassen wurde | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Klassifikation | CDA Section level template | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Offen/Geschlossen | Offen (auch andere als die definierten Elemente sind erlaubt) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beziehung | Spezialisierung: Template 2.16.840.1.113883.10.12.201 CDA Section (2005‑09‑07) ref ad1bbr- | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Textformatierung für Diagnosen (auf Level 1)
Das nachfolgende Beispiel zur Textformatierung zeigt die Nutzung von Tabellen am Beispiel der Diagnosen.
Beispiel
<component>
<!-- Diagnose mit ICD Komponente auf CDA Level 2-->
<section>
<code code="29548-5" codeSystem="2.16.840.1.113883.6.1" codeSystemName="LOINC"/>
<title>29.08.2005: Diagnosen mit ICD 10</title>
<text>
<table border="1">
<thead>
<tr>
<th>Diagnose</th>
<th>ICD Code</th>
<th>Lokalisation</th>
<th>Zusatz</th>
</tr>
</thead>
<tbody>
<tr>
<td><content ID ="DIAG200508291">Allergisches Asthma</content></td>
<td>J45.0</td>
<td>--</td>
<td>G</td>
</tr>
<tr>
<td><content ID ="DIAG200508292">Ausschluss Lungenemphysem</content></td>
<td>J43.9</td>
<td>--</td>
<td>A</td>
</tr>
<tr>
<td><content ID ="DIAG200508293">V.a. Allergische Rhinopathie durch Pollen</content></td>
<td>J31.1</td>
<td>--</td>
<td>V</td>
</tr>
</tbody>
</table>
</text>
</section>
</component>
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Entry: TNM-Klassifikation
| Template-Metadaten | |
| Template-Typ | Entry |
| Template ID | 1.2.276.0.76.3.1.131.1.10.3.5 ????? |
| generischeres Template | <Verweis auf das Template> |
| genutztes Templates | R-Klassifikation |
| abgeleitete Templates | cdapath:TNM-Klassifikation-Entry (Template) |
| Generelle Beschreibung | Hiermit wird auf Entry-Level die Übermittlung von Tumordiagnosedaten (UICC TNM-Klassifikation) definiert. |
| allg. Erläuterung | |
| Verhältnis zu IHE | neu: Abstimmung mit QRPH und AP |
| Ballotierungsstatus | in Arbeit |
| Erweiterbarkeit | geschlossen |
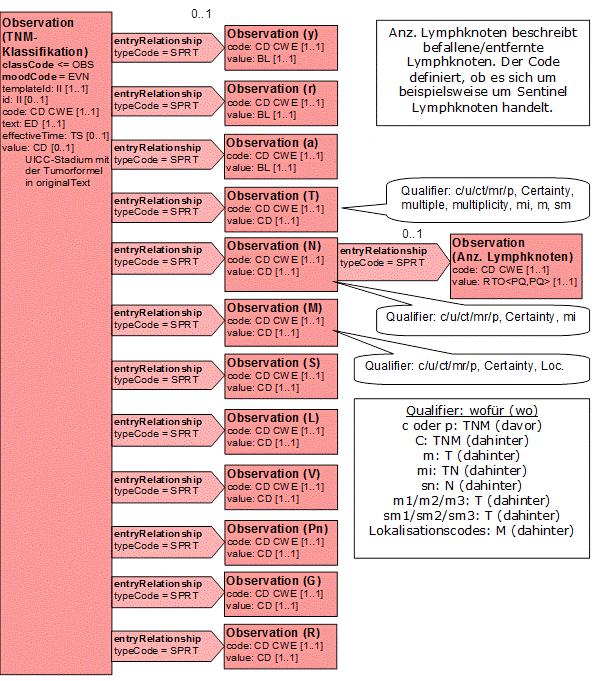
Darstellung der TNM-Klassifikation in HL7
Die Darstellung der TNM-Klassifikation in HL7 V3 erfolgt nach folgendem Schema. Es gibt eine zentrale Observation-Klasse, über welche das UICC-Stadium (als value) und/oder die Tumorformel (als Unterlement originalText dieses values) angegeben werden. Ist das UICC-Stadium nicht bekannt (z.B. weil bei einer pathologischen Befundung keine Angaben zu Metastasen existieren), wird im value der Haupt-Observation ein nullFlavor="NA" übermittelt. Die Tumorformel kann dennoch im originalText übermittelt werden.
Einzelangaben des werden ebenfalls in Observation-Klassen eingebunden, die über eine ActRelationShip-Klasse mit dem code SPRT mit der zentralen Observation-Klasse verbunden werden.
Diese Angaben sind (in Fachterminologie):
| TNM-Symbol | Bedeutung |
|---|---|
| y | nach neoadjuvanter Therapie |
| r | Beurteilung eines Rezidivs |
| a | Beurteilung erstmals aus Anlass einer Autopsie |
| T | (Primär-)Tumor |
| N | Nodus = Lymphknoten |
| M | Metastasen |
| S | Serumtumormarker (für bestimmte Tumorentitäten) |
| L | Lymphgefäßinvasion |
| V | Veneninvasion |
| Pn | Perineuralinvasion |
| G | Histopathologisches Grading |
| R | Residualtumor |
Weitere Angaben werden als qualifier für die jeweiligen values angegeben:
| TNM-Symbol | Bedeutung | gültig für |
|---|---|---|
| c/u/ct/mr/p | klinisch (Ultraschall, CT, MRT)/pathologisch festgestellt | T, N, M |
| C | Certainty Factor | T, N, M |
| m | multipler Tumor (unquantifiziert) bzw. Angabe der Anzahl der Tumore |
T |
| sn | Sentinel Nodes | N |
| m1, m2, m3 | auf Mukosa beschränkt, 1., 2. 3. Drittel | T, gilt nur für gastrointestinale Karzinome |
| sm1, sm2, sm3 | auf Submukosa beschränkt, 1., 2. 3. Drittel | T, gilt nur für gastrointestinale Karzinome |
| (Lokalisationscode) | Lokalisation der Metastasen | M |
Weiterhin existieren Zusatzangaben zu bestimmten Observations, die wiederum über eine ActRelationship als Observation angegeben werden:
| TNM-Symbol | Bedeutung | gültig für |
|---|---|---|
| (kein) | Multiplizität (Anzahl der Tumorherde, numerisch) | T |
| i- | immunhistochemisch nachgewiesene isolierte Tumorzellen (ITC) | N, M |
| i+ | immunhistochemisch ausgeschlossene isolierte Tumorzellen (ITC) | N, M |
| mol+ | molekularpathologisch nachgewiesene isolierte Tumorzellen (ITC) | N, M |
| mol- | molekularpathologisch ausgeschlossene isolierte Tumorzellen (ITC) | N, M |
| (kein) | Anzahl entfernter und befallener Lymphknoten wird angegeben als RTO aus befallenen zu entfernten Lymphknoten |
N |
Isolierte Tumorzellen sind einzeln oder in Clustern von bis zu 200 Zellen oder bis zu 200 Mikrometern Clusterdurchmesser vorkommende Tumorzellen, die bis auf das Melanom mit N0 kodiert werden. Mikrometastasen in Lymphknoten sind größer als 200 Mikrometer und kleiner als 2 mm, in aller Regel nur durch mikroskopische Untersuchung sichtbar.
Abbildung: Darstellung der TNM-Klassifikation
|
|
TODO: Abgleich mit TNM-Template aus APSR 2.0 erforderlich! |
Anmerkung: Die Begriffe "davor" bzw. "dahinter" in obiger Grafik geben an, ob dieser Qualifier in der Darstellung als Tumorformel vor oder hinter der entsprechenden Kategorie (T, N oder M) aufgeführt wird. In der XML-Darstellung spielt dies jedoch keine Rolle.
Zum einfacheren Verständnis kann dies auch in einer hierarchischen Form dargestellt werden. Die jeweils anwendbaren Qualifier sind dabei in Klammern angegeben:
+- UICC-Stadium, Tumorformel +- y +- r +- a +- T-Kategorie (c/u/ct/mr/p, C, m, m1/m2/m3, sm1/sm2/sm3) +- N-Kategorie (c/u/ct/mr/p, C, sn) | +- (i+/i-: ITC durch Immunhistochemie nur für p) | +- (mol+/mol-: ITC durch Molekularpathologie nur für p) | +- Anzahl der untersuchten und positiv bewerteten Knoten +- M-Kategorie (c/u/ct/mr/p, C, Lokalisationscodes) | +- (i+/i-: ITC durch Immunhistochemie) | +- (mol+/mol-: ITC durch Molekularpathologie) +- S (Serumtumormarker) +- L (Lymphgefäßinvasion) +- V (Veneninvasion) +- Pn (Perineuralscheideninvasion) +- G (histopathologisches Grading) +- R (Residualtumor)
Abbildung: Baumdarstellung der TNM-Klassifikation
Erläuterung
| Lvl | RIM | Name | DT | Kard | Conf | Beschreibung |
|---|---|---|---|---|---|---|
TNM-Klassifikation UICC-Stadien) | ||||||
| 3 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 4 | act | templateId | II | 1..1 | F | @root="1.2.276.0.76.3.1.131.1.10.3.5" |
| 4 | act | id | II | 0..1 | optional | ID der diagnostischen Angabe |
| 5 | act | @root | 1..1 | optional | OID des sendenden Systems, um diagnostische Angaben eindeutig zu identifizieren | |
| 5 | act | @extension | 1..1 | optional | ID der diagnostischen Angabe im sendenden System | |
| 4 | act | code | CD CWE | 1..1 | F | @code="tnmStage", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 4 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 4 | act | effectiveTime | TS | 0..1 | optional | Das Datum, an dem die Diagnose gestellt wurde |
| 4 | act | value | CD | 1..1 | R | Code für das UICC-Stadium Value Set: 1.2.276.0.76.11.5 |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
TNM y-Symbol (Präfix) | ||||||
| 5 | act | observation | 1..1 | F | Stadium nach neoadjuvanter Therapie @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | F | @code="tnmYSymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | BL | 1..1 | required | |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
TNM r-Symbol (Präfix) | ||||||
| 5 | act | observation | 1..1 | F | Stadium eines Rezidive nach tumorfreiem Intervall classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmRSymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | R | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | BL | 1..1 | R | |
| 4 | rel | entryRelationship | 0..1 | F | @typeCode="SPRT" | |
| 5 | TNM a-Symbol (Präfix) | |||||
| 5 | act | observation | 1..1 | F | Beurteilung erstmals aus Anlass einer Autopsie classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmASymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | R | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | BL | 1..1 | R | |
| 4 | rel | entryRelationship | 0..1 | F | @typeCode="SPRT" | |
| 5 | T: Tumor | |||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | F | @code="tnmT", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.1 |
| 7 | act | qualifier | CR | 0..1 | optional | Art der Sicherung (qualifier)(klinisch (Ultraschall, CT, MRT), pathologisch) |
| 8 | act | name | CV | 1..1 | F | @code="tnmCp", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | R | Value Set: 1.2.276.0.76.11.9 |
| 7 | act | qualifier | CR | 0..1 | O | C-Faktor (Certainty) (qualifier) |
| 8 | act | name | CV | 1..1 | F | @code="tnmCFactor", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID; fix: @codeSystem="1.2.276.0.76.5.341" |
| 7 | act | qualifier | CR | 0..1 | O | m-Symbol: Multiplizität (multiple tumor) (qualifier) |
| 8 | act | name | CV | 1..1 | F | @code="tnmMSymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | BL | 1..1 | R | |
| 7 | act | qualifier | CR | 0..1 | required | Multiplizität (numerisch): Anzahl der Tumorherde (qualifier) |
| 8 | act | code | CV | 1..1 | required | fix: @code="tnmMultiplicity", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | INT.NONNEG | 1..1 | required | |
| 7 | act | qualifier | CR | 0..1 | O | Mucosainfiltration (qualifier) |
| 8 | act | name | CV | 1..1 | F | @code="tnmMucosaSymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID (Code "m1", "m2" oder "m3"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 7 | act | qualifier | CR | 0..1 | O | Submucosainfiltration (qualifier) |
| 8 | act | name | CV | 1..1 | F | @code="tnmSubmucosaSymbol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID (Code "sm1", "sm2" oder "sm3"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
N: Nodalstatus | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmN", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.2 |
| 7 | act | qualifier | CR | 0..1 | optional | Art der Sicherung (qualifier)Art der Sicherung (klinisch (Ultraschall, CT, MRT), pathologisch) |
| 8 | act | name | CV | 1..1 | required | fix: @code="tnmCp", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | Value Set: 1.2.276.0.76.11.9 |
| 7 | act | qualifier | CR | 0..1 | optional | C-Faktor (Certainty) |
| 8 | act | name | CV | 1..1 | required | fix: @code="tnmCFactor", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID; fix: @codeSystem="1.2.276.0.76.5.341" |
| 7 | act | qualifier | CR | 0..1 | optional | sn-Symbol (Sentinel Nodes) |
| 8 | act | name | CV | 1..1 | required | fix: @code="tnmSn", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID; fix: @codeSystem="2.16.840.1.113883.15.6" |
| 7 | act | qualifier | 1..1 | required | i (Suffix): ITC durch Immunhistochemie (qualifier) | |
| 8 | act | name | CD CWE | 1..1 | F | @code="tnmI", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CD | 1..1 | required | TODO: Value Set OID (Code "i+" oder "i-"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 7 | act | qualifier | 1..1 | required | mol (Suffix): ITC durch Molekularpathologiefix: @classCode="OBS", @moodCode="EVN" | |
| 8 | act | name | CD CWE | 1..1 | required | fix: @code="tnmMol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CD | 1..1 | required | TODO: Value Set OID (Code "mol+" oder "mol-"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 6 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
| 7 | act | observation | 1..1 | required | Anzahl LymphknotenDiese Observation kann auch standalone bzw. in anderem Kontext verwendet werden. | |
| 8 | act | code | CD CWE | 1..1 | required | für die Angabe von Lymphknoten allgemein fix: @code="21894-1", @codeSystem="2.16.840.1.113883.6.1" für die Angabe von Sentinel Nodes fix: @code="SentinelNodes", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | RTO_PQ_PQ | 1..1 | required | |
| 9 | act | numerator | PQ | 1..1 | required | @value: Anzahl der befallenen Lymphknoten
fix: @unit="1" |
| 9 | act | denominator | PQ | 1..1 | required | @value: Anzahl der entfernten (untersuchten) Lymphknoten
fix: @unit="1" |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
M: Metastasen | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmM", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.3 |
| 7 | act | qualifier | CR | 0..1 | optional | Art der Sicherung (qualifier)Art der Sicherung (klinisch (Ultraschall, CT, MRT), pathologisch) |
| 8 | act | name | CV | 1..1 | required | fix: @code="tnmCp", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | Value Set: 1.2.276.0.76.11.9 |
| 7 | act | qualifier | CR | 0..1 | optional | C-Faktor (Certainty) |
| 8 | act | name | CV | 1..1 | required | fix: @code="tnmCFactor", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID; fix: @codeSystem="1.2.276.0.76.5.341" |
| 7 | act | qualifier | CR | 0..* | optional | Lokalisationscodes |
| 8 | act | name | CV | 1..1 | required | fix: @code="21920-4", @codeSystem="2.16.840.1.113883.6.1" |
| 8 | act | value | CV | 1..1 | required | TODO: Value Set OID; fix: @codeSystem="1.2.276.0.76.5.401" |
| 7 | act | qualifier | CR | 1..1 | required | i (Suffix): ITC durch Immunhistochemie (qualifier)fix: @classCode="OBS", @moodCode="EVN" |
| 8 | act | name | CD CWE | 1..1 | required | fix: @code="tnmI", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CD | 1..1 | required | TODO: Value Set OID (Code "i+" oder "i-"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 7 | act | qualifier | CR | 1..1 | required | mol (Suffix): RT-PCR (ITC durch Molekularpathologie) (qualifier)fix: @classCode="OBS", @moodCode="EVN" |
| 8 | act | name | CD CWE | 1..1 | required | fix: @code="tnmMol", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 8 | act | value | CD | 1..1 | required | TODO: Value Set OID (Code "mol+" oder "mol-"); fix: @codeSystem="2.16.840.1.113883.15.6" |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
S: Serumtumormarker | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmS", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | TODO Value Set OID |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
L: Lymphgefäßinvasion | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmL", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.7 |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
V: Veneninvasion | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmV", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.6 |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
Pn: Perineuralinvasion | ||||||
| 5 | act | observation | 1..1 | F | @classCode="OBS", @moodCode="EVN" | |
| 6 | act | code | CD CWE | 1..1 | required | fix: @code="tnmPn", @codeSystem="1.2.276.0.76.3.1.131.1.5.1" |
| 6 | act | text | ED | 1..1 | required | textliche Beschreibung, i.d.R. vom sendenden System automatisch generiert |
| 6 | act | value | CD | 1..1 | required | Value Set: 1.2.276.0.76.11.8 |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
G: histopathologisches Grading | ||||||
| 5 | act | observation | 1..1 | required | siehe Template Grading | |
| 4 | rel | entryRelationship | 0..1 | optional | fix: @typeCode="SPRT" | |
R: Residualtumor | ||||||
| 5 | act | observation | 1..1 | required | siehe Template |
Beispiel
Das folgende Beispiel stellt das Maximum der möglichen Angaben dar, wohl wissend, dass dies aus medizinisch-fachlicher Sicht nicht korrekt ist.
<observation classCode="OBS" moodCode="EVN">
<templateId root="1.2.276.0.76.3.1.131.1.10.3.5"/>
<id extension="tnm12345"
root="1.2.276.0.76.3.1.131.1.4.3.9999.9999.999909"/>
<code code="tnmStage"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
Tumorklassifikation vom 26.03.2011: ayr UICC IV
</text>
<effectiveTime value="20110326"/>
<value xsi:type="CD" code="IV"
codeSystem="2.16.840.1.113883.15.6" />
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmYSymbol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
y
</text>
<value xsi:type="BL" value="true" />
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmRSymbol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
r
</text>
<value xsi:type="BL" value="true" />
</observation>
</entryRelationship>
<!-- T value -->
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmT"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
pT3am(4)(m1)(sm2)C4
</text>
<value xsi:type="CD" code="T3a"
codeSystem="2.16.840.1.113883.15.6">
<qualifier>
<name code="tnmCp"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="p"
codeSystem="2.16.840.1.113883.15.6"/>
</qualifier>
<qualifier>
<name code="tnmCFactor"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="C4"
codeSystem="1.2.276.0.76.5.341"/>
</qualifier>
<qualifier>
<name code="tnmMSymbol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="m"
codeSystem="2.16.840.1.113883.15.6"/>
</qualifier>
<qualifier>
<code code="tnmMultiplicity"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="INT.NONNEG" value="4" />
</qualifier>
<qualifier>
<name code="tnmMucosaSymbol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="m1"
codeSystem="2.16.840.1.113883.15.6"/>
</qualifier>
<qualifier>
<name code="tnmSubmucosaSymbol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="sm2"
codeSystem="2.16.840.1.113883.15.6"/>
</qualifier>
</value>
</observation>
</entryRelationship>
<!-- N value -->
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmN"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
pN3(sn)(i+)(mol+)C5
</text>
<value xsi:type="CD" code="N3"
codeSystem="2.16.840.1.113883.15.6">
<qualifier>
<name code="tnmCp"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="p"
codeSystem="1.2.276.0.76.5.341"/>
</qualifier>
<qualifier>
<name code="tnmCFactor"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="C5"
codeSystem="1.2.276.0.76.5.341"/>
</qualifier>
<qualifier>
<name code="tnmSn"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="sn"
codeSystem="2.16.840.1.113883.15.6"/>
</qualifier>
<qualifier>
<code code="tnmI"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="BL" code="true"/>
</qualifier>
<qualifier>
<code code="tnmMol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="BL" value="true"/>
</qualifier>
</value>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="21894-1" codeSystem="2.16.840.1.113883.6.1"/>
<value xsi:type="RTO_PQ_PQ">
<numerator value="2" unit="1"/>
<denominator value="12" unit="1"/>
</value>
</observation>
</entryRelationship>
</observation>
</entryRelationship>
<!-- M value -->
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmM"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
cM1(sn)(i+)(mol+)C2
</text>
<value xsi:type="CD" code="M1"
codeSystem="2.16.840.1.113883.15.6">
<qualifier>
<name code="tnmCp"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="c"
codeSystem="1.2.276.0.76.5.341"/>
</qualifier>
<qualifier>
<name code="tnmCFactor"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="C2"
codeSystem="1.2.276.0.76.5.341"/>
</qualifier>
<qualifier>
<name code="tnmI"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="BL" value="true" />
</qualifier>
<qualifier>
<code code="tnmMol"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="BL" value="true" />
</qualifier>
</value>
</observation>
</entryRelationship>
<!-- further attributes -->
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmS"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
S2
</text>
<value xsi:type="CD" code="S2"
codeSystem="2.16.840.1.113883.15.6"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmL"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
L1
</text>
<value xsi:type="CD" code="L1"
codeSystem="2.16.840.1.113883.15.6"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmV"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
V1
</text>
<value xsi:type="CD" code="V1"
codeSystem="2.16.840.1.113883.15.6"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="tnmPn"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
PnX
</text>
<value xsi:type="CD" code="PnX"
codeSystem="2.16.840.1.113883.15.6"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="336"
codeSystem="2.16.840.1.113883.3.7.1.0"/>
<value xsi:type="CD" code="2"
codeSystem="1.2.276.0.76.5.336"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<templateId root="1.2.276.0.76.3.1.131.1.10.3.7"/>
<id extension="1234041"
root="1.2.276.0.76.3.1.131.1.4.3.9999.9999.999919"/>
<code code="tnmR" codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<text>
gesamt R1, Fernmetastasen vorhanden
</text>
<effectiveTime value="20110326"/>
<value xsi:type="CD" code="R1"
codeSystem="2.16.840.1.113883.15.6">
<qualifier>
<name code="tnmRDomain"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="G" codeSystem="1.2.276.0.76.5.414"/>
</qualifier>
<qualifier>
<name code="tnmRLocation"
codeSystem="1.2.276.0.76.3.1.131.1.5.1"/>
<value xsi:type="CD" code="L"
codeSystem="1.2.276.0.76.5.415"/>
</qualifier>
</value>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="residualIs"
codeSystem="1.2.276.0.76.3.1.131.1.5.1 "/>
<value xsi:type="BL" value="true"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="residualGt1mm"
codeSystem="1.2.276.0.76.3.1.131.1.5.1 "/>
<value xsi:type="BL" value="true"/>
</observation>
</entryRelationship>
<entryRelationship typeCode="SPRT">
<observation classCode="OBS" moodCode="EVN">
<code code="residualCy+"
codeSystem="1.2.276.0.76.3.1.131.1.5.1 "/>
<value xsi:type="BL" value="false"/>
</observation>
</entryRelationship>
</observation>
verwendete Terminologie
|
|
Die TNM-Klassifikation gemäß UICC wird insgesamt als Codeystem aufgefasst. Somit haben die verschiedenen Tabellen die gleiche OID, die dann in der Übermittlung anzugeben ist. Die einfachste Möglichkeit, damit umzugehen, ist die Definition eines Value Sets mit Festlegung der jeweils möglichen Werte. Darüber hinaus werden für diese Tabellen dann angegeben, welche Werte daraus aus den entsprechenden UICC Ausgaben (Auflagen) entstammen und somit über das jeweilige konkrete Kodiersystem angegeben werden können. |
Stadiengruppierung nach UICC
| UICC | |||||
|---|---|---|---|---|---|
| Code | Beschreibung | Bedeutung | 5. | 6. | 7. |
| okk | TX, N0, M0 | X | X | X | |
| 0 | Carcinoma in situ | Tis, N0, M0 | X | X | X |
| 0a | X | X | X | ||
| 0is | X | X | X | ||
| I | X | X | |||
| IA | T1, N0, M0 | X | X | X | |
| IA1 | X | X | X | ||
| IA2 | X | X | X | ||
| IB | T2, N0, M0 | X | X | X | |
| IB1 | X | X | X | ||
| IB2 | X | X | X | ||
| IC | X | X | X | ||
| II | X | X | X | ||
| IIA | T1, N1, M0 | X | X | X | |
| IIA1 | X | ||||
| IIA2 | X | ||||
| IIB | T2, N1, M0 | X | X | X | |
| IIC | T3, N0, M0 | X | X | X | |
| III | X | X | X | ||
| IIIA | T1, N2, M0 | X | X | X | |
| T2, N2, M0 | |||||
| T3, N1,2, M0 | |||||
| IIIB | T4, jedes N, M0 | X | X | X | |
| jedes T, N3, M0 | |||||
| IIIC | X | X | X | ||
| IS | X | X | X | ||
| IV | jedes T, jedes N, M1 | X | X | X | |
| IVA | X | X | X | ||
| IVB | X | X | X | ||
| IVC | X | X | X |
Tabelle: Codes für Stadiengruppierung nach UICC16
Value Set (OID 1.2.276.0.76.11.5)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Ausdehnung des Primärtumors (T)
Bekannte T-Kategorien (ohne Darstellung möglicher Zusätze). Die Beschreibung variiert je nach Entität. Der Code soll nur in Zusammenhang mit der Art der Tumorerkrankung übermittelt werden, da die Kodes mit unterschiedlichen Bedeutungen belegt sind (z.B. T1 entspricht 2-3 cm oder 2-4 cm).
| UICC | ||||||
|---|---|---|---|---|---|---|
| Code | Description | Bedeutung | 5. | 6. | 7. | SCT |
| Ta | Noninvasive papillary urothelial carcinoma | Nicht invasiv | X | X | X | X |
| Tis | Carcinoma in situ | Nicht invasiv | X | X | X | X |
| Tis(pu) | in situ urothelial carcinoma of prostatic urethra | Nicht invasiv | X | X | ||
| Tis(pd) | in situ urothelial carcinoma of prostatic gland ducts | Nicht invasiv | X | X | ||
| T0 | No evidence of primary tumour | Kein Primärtumor nach¬weisbar | X | X | X | |
| T1 | X | X | X | X | ||
| T1mic | Microinvasion | X | X | X | ||
| T1mi | Microinvasion | X | ||||
| T1a | X | X | X | X | ||
| T1a1 | X | X | X | X | ||
| T1a2 | X | X | X | X | ||
| T1b | X | X | X | X | ||
| T1b1 | X | X | X | X | ||
| T1b2 | X | X | X | X | ||
| T1c | X | X | X | X | ||
| T1d | X | X | ||||
| T2 | X | X | X | X | ||
| T2a | X | X | X | X | ||
| T2a1 | X | X | ||||
| T2a2 | X | X | ||||
| T2b | X | X | X | X | ||
| T2c | X | X | X | X | ||
| T2d | X | X | ||||
| T3 | X | X | X | X | ||
| T3a | X | X | X | X | ||
| T3b | X | X | X | X | ||
| T3c | X | X | X | X | ||
| T3d | X | X | X | |||
| T4 | X | X | X | X | ||
| T4a | X | X | X | X | ||
| T4b | X | X | X | X | ||
| T4c | X | X | X | X | ||
| T4d | X | X | X | X | ||
| T4e | X | X | ||||
| TX | Primary tumour cannot be assessed | Stadium des Primärtumors kann nicht nachgewiesen werden. |
Tabelle: Codes für Ausdehnung des Primärtumors (T)
Value Set (OID 1.2.276.0.76.11.1)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Nodalstatus (regionäre Lymphknoten) (N)
| UICC | |||||||
|---|---|---|---|---|---|---|---|
| Code | Description | Bedeutung | Entität | 5. | 6. | 7. | SCT |
| N0 | No regional lymph node metastasis | Kein Lymphknotenbefall | alle | X | X | X | X |
| N1 | X | X | X | X | |||
| N1mi | lymph node micrometastasis | alle | X | X?? | |||
| N1mi | Bilateral regional lymph node metastasis | Vulva | X | X ???? | |||
| N1a | alle | X | X | X | X | ||
| N1b | X | X | X | X | |||
| N1b1 | X | ??? | X | ||||
| N1b2 | X | ??? | X | ||||
| N1b3 | X | ??? | X | ||||
| N1b4 | X | ??? | X | ||||
| N1c | X | X ??? | |||||
| N2 | X | X | X | X | |||
| N2a | X | X | X | X | |||
| N2b | X | X | X | X | |||
| N2c | X | X | X | X | |||
| N3 | X | X | X | X | |||
| N3a | X | X | X | ||||
| N3b | X | X | X | ||||
| N3c | X | X | |||||
| NX | Regional lymph nodes cannot be assessed | Lymphknotenbefall unbekannt | X | X | X |
Tabelle: Codes für Nodalstatus (N)
Value Set (OID 1.2.276.0.76.11.2)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Fernmetastasen (M)
Der Code zur Beurteilung von Fernmetastasen soll nur in Zusammenhang mit der Art der Tumorerkrankung übermittelt werden
| UICC | ||||||
|---|---|---|---|---|---|---|
| Code | Description | Bedeutung | Entität | 5. | 6. | 7. |
| M0 | No distant metastasis | Fernmetastasen nicht vorhanden (für p nicht anwendbar) | alle | X | X | X |
| M1 | Distant metastasis | Fernmetastasen vorhanden | alle | X | X | X |
| M1a | nur Ösophagus und Prostata | X | X | X | ||
| M1b | nur Ösophagus und Prostata | X | X | X | ||
| M1c | X | X | X | |||
| M1d | X | |||||
| M1e | X | |||||
| MX | Distant metastasis cannot be assessed (für p nicht anwendbar) | alle | X | X | X |
Tabelle 22: Codes für Fernmetastasen (M)
Value Set (OID 1.2.276.0.76.11.3)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Veneninvasion
| Code | Description | Bedeutung |
|---|---|---|
| V0 | no venous invasion | keine Veneninvasion |
| V1 | microscopic venous invasion | mikroskopische Veneninvasion |
| V2 | macroscopic venous invasion | makroskopische Veneninvasion |
| VX | venous invasion cannot be assessed | Veneninvasion nicht feststellbar |
Tabelle: Codes für Veneninvasion
Value Set (OID 1.2.276.0.76.11.6)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Lymphgefäßinvasion
| Code | Description | Bedeutung |
|---|---|---|
| L0 | no lymphatic invasion | keine Lymphsysteminvasion |
| L1 | lymphatic invasion | Lymphsysteminvasion |
| LX | lmphatic invasion cannot be assessed | Lymphsysteminvasion nicht fest¬stellbar |
Tabelle: Codes für Lymphgefäßinvasion
Value Set (OID 1.2.276.0.76.11.7)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Perineuralscheideninvasion
| Code | Description | Bedeutung |
|---|---|---|
| Pn0 | no perineural invasion | keine perineurale Invasion |
| Pn1 | Perineural invasion | perineurale Invasion |
| PnX | unknown | Unbekannt |
Tabelle: Codes für Perineuralinvasion
Value Set (OID 1.2.276.0.76.11.8)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Unterscheidung autoptisch/klinisch/pathologisch
| Code | Description | Bedeutung |
|---|---|---|
| a | autoptisch | |
| c | Assessment according to clinical criteria | Beurteilung nach klinischen Kriterien |
| u | Assessment according to clinical criteria based on ultraound evidence | Beurteilung nach klinischen Kriterien / Ultraschall |
| ct | Assessment according to clinical criteria based on CT evidence | Beurteilung nach klinischen Kriterien /CT |
| mr | Assessment according to clinical criteria based on magnetic resonance evidence | Beurteilung nach klinischen Kriterien / MRT |
| p | Assessment according to the pathological results | nach dem pathologischen Befund |
Tabelle: Codes für Unterscheidung klinisch/pathologisch
Value Set (OID 1.2.276.0.76.11.9)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Beschränkung auf Mukosa
Gilt nur für gastrointestinale Karzinome.
| Code | Description | Bedeutung |
|---|---|---|
| m1 | restricted to mucosa | auf Mukosa beschränkt, 1. Drittel |
| m2 | restricted to mucosa | auf Mukosa beschränkt, 2. Drittel |
| m3 | restricted to mucosa | auf Mukosa beschränkt, 3. Drittel |
Tabelle: Codes für Beschränkung auf Mukosa
Value Set (OID 1.2.276.0.76.11.TODO)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
Beschränkung auf Submukosa
Gilt nur für gastrointestinale Karzinome.
| Code | Description | Bedeutung |
|---|---|---|
| sm1 | restricted to submucosa | auf Submukosa beschränkt, 1. Drittel |
| sm2 | restricted to submucosa | auf Submukosa beschränkt, 2. Drittel |
| sm3 | restricted to submucosa | auf Submukosa beschränkt, 3. Drittel |
Tabelle: Codes für Beschränkung auf Submukosa
Value Set (OID 1.2.276.0.76.11.TODO)
UICC 5. Auflage (OID 2.16.840.1.113883.15.8)
UICC 6. Auflage (OID 2.16.840.1.113883.15.7)
UICC 7. Auflage (OID 2.16.840.1.113883.15.6)
C-Faktor (Certainty, Diagnosesicherheit)
| Code | Description | Nachweis |
|---|---|---|
| C1 | Evidence from standard diagnostic means (e.g., inspection, palpation, and standard radiography, intra¬luminal endoscopy for tumours of certain organs) | Nachweis durch diagnostische Standardmethoden (Inspektion, Palpation, einfache Röntgenaufnahmen) |
| C2 | Evidence obtained by special diag¬nostic means (e.g., radiographic imaging in special projections, tomography, computerized tomo¬graphy \[CT\], ultrasonography, lympho¬graphy, angiography; scinti¬graphy; magnetic resonance imaging \[MRI\]; endoscopy, biopsy, and cytology) | Nachweis durch spezielle klinische diagnostische Methoden einschließlich Computertomogramm, Magnet-Resonanz-Tomographie |
| C3 | Evidence from surgical exploration, including biopsy and cytology | Nachweis durch Operation, einschließlich Biopsie und Zytologie |
| C4 | Evidence of the extent of disease following definitive surgery and pathological examination of the resected specimen | Nachweis durch operative Behandlung mit pathologischer Untersuchung der entnommenen Gewebeteile |
| C5 | Evidence from autopsy | Nachweis durch Autopsie |
Tabelle: Codes für C-Faktor (OID 1.2.276.0.76.5.341)
Lokalisation von Fernmetastasen
| Code | Description | Bedeutung | |
|---|---|---|---|
| PUL | Pulmonary | Pulmonal | Lungenmetastase |
| OSS | Osseous | Ossär | Knochenmetastase |
| HEP | Hepatic | Hepatisch | Lebermetastase |
| BRA | Brain | Cerebral | Hirnmetastase |
| LYM | Lymph Nodes | Lymphonodulär | Lymphknotenmetastase |
| OTH | Others | Andere | Andere Metastase |
| MAR | Bone Marrow | Medullär | Knochenmarkmetastase |
| PLE | Pleura | Pleural | RippenfellMetastase |
| ADR | Adrenals | Adrenal | Nebennierenmetastase |
| SKI | Skin | dermal | Hautmetastase |
Tabelle: Codes für Lokalisation von Fernmetastasen (OID 1.2.276.0.76.5.401) Cdapd:Einschätzung-Section (Template) Cdapd:Zugänge Katheter-Section (Template)
Dieses Material ist Teil des Leitfadens Implementierungsleitfaden.
|
Section: Medikationen
In diesem Leitfaden werden folgende Templates zu Medikations-Informationen unterstützt:
Medikation bei Einweisung (Historie)
| Id | 1.2.276.0.76.10.3029 | Gültigkeit | 2013‑12‑30 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Status | Versions-Label | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Name | Admissionmedicationsection | Bezeichnung | Medikation bei Einweisung (Historie) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beschreibung | Erhobene Medikation bei Aufnahme des Patienten. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Klassifikation | CDA Section level template | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Offen/Geschlossen | Offen (auch andere als die definierten Elemente sind erlaubt) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beziehung | Spezialisierung: Template 2.16.840.1.113883.10.12.201 CDA Section (2005‑09‑07) ref ad1bbr- | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Verabreichte Medikation während des Aufenthalts
| Id | 1.2.276.0.76.10.3030 | Gültigkeit | 2013‑12‑30 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Status | Versions-Label | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Name | Medicationduringstaysection | Bezeichnung | Verabreichte Medikation während des Aufenthalts | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beschreibung | Sämtliche verabreichte Medikation während des Aufenthalts | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Klassifikation | CDA Section level template | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Offen/Geschlossen | Offen (auch andere als die definierten Elemente sind erlaubt) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beziehung | Spezialisierung: Template 2.16.840.1.113883.10.12.201 CDA Section (2005‑09‑07) ref ad1bbr- | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Medikation bei Entlassung
| Id | 1.2.276.0.76.10.3031 | Gültigkeit | 2013‑12‑30 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Status | Versions-Label | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Name | Dischargemedicationsection | Bezeichnung | Medikation bei Entlassung | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beschreibung | Medikation bei Entlassung | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Klassifikation | CDA Section level template | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Offen/Geschlossen | Offen (auch andere als die definierten Elemente sind erlaubt) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Beziehung | Spezialisierung: Template 2.16.840.1.113883.10.12.201 CDA Section (2005‑09‑07) ref ad1bbr- | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Cdapd:Hilfsmittel-Section (Template) Cdapd:Hospizdokumentation-Section (Template) Cdapd:SAPV Verordnung-Section (Template)
Section: Pflegestufe
| Template-Metadaten | |
| Template-Typ | Section |
| Template ID | keine |
| generischeres Template | - |
| genutztes Templates | - |
| nutzende Templates | - |
| abgeleitete Templates | - |
| Schwester-Templates | - |
| generelle Beschreibung | Pflegestufe |
| allg. Erläuterung | Sektion für die Pflegestufe |
| Verhältnis zu IHE | neu |
| Ballotierungsstatus | in Abstimmung |
| Erweiterbarkeit | offen |
Die Pflegestufe wird in dieser Sektion festgehalten.
Modell
Attribute
| Lvl | RIM | Name | DT | Kard | Conf | Beschreibung |
|---|---|---|---|---|---|---|
| 1 | act | Pflegestufe | Beschreibt die Pflegestufe des Patienten | |||
| 1 | act | @classCode | CS CNE | 1..1 | M | DOCSECT |
| 1 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 1 | act | code | CD CWE | 0..1 | O | codeSystem="LOINC", code="Pflegestufe" |
| 1 | rel | entry | 1..1 | R | ||
| 2 | rel | @typeCode | CS CNE | 1..1 | M | |
| 2 | act | Pflegestufe | 0..1 | O | Diese Observation beschreibt die Pflegestufe des Patienten | |
| 3 | act | @classCode | CS CNE | 1..1 | M | OBS |
| 3 | act | @moodCode | CS CNE | 1..1 | M | EVN |
| 3 | act | code | CD CWE | 0..1 | O | codeSystem="1.2.276.0.76.3.1.81.4.6.0", code="11.0" |
| 3 | act | statusCode | CS CNE | 0..1 | O | Status |
| 3 | act | effectiveTime | TS | 0..1 | O | Antragsdatum |
| 3 | act | value | ANY CWE | 0..1 | O | Angabe der Pflegestufe über Katalog "Pflegestufe" |
| 3 | act | id | Set<II> | 0..* | O | Identifier |
Katalog "Einweisung" (OID 1.2.276.0.76.3.1.81.4.6.15)
| Code | Beschreibung
|
|---|---|
| 1 | Stufe 0 |
| 2 | Stufe 1 |
| 3 | Stufe 2 |
| 4 | Stufe 3 |
| 5 | Neueinstufung |
| 6 | Vorläufige Einstufung nach §3 (NRW) |
Beispiel
<section>
<code code="Pflegestufe" codeSystem="LOINC"/>
<entry typeCode="DRIV">
<observation classCode="OBS" moodCode="EVN">
<code xsi:type="CD" code="11.0" codeSystem="1.2.276.0.76.3.1.81.4.6.0" codeSystemName="Palliativinhalte" displayName="Pflegestufe"/>
<text>
Anmerkung
</text>
<statusCode code="completed"/>
<effectiveTime value="20140201" />
<value xsi:type="CD" code="2" codeSystem="1.2.276.0.76.3.1.81.4.6.14" codeSystemName="Pflegestufe" displayName="Stufe 1"/>
<entryRelationship typeCode="COMP">
<!-- Neuer Eintrag -->
</entryRelationship>
</observation>
</entry>
</section>
Cdapd:Einweisung stationär-Section (Template) Cdapd:Versorgungsunterbrechung-Section (Template) Cdapd:Abschluss-Section (Template) Cdapd:Wichtige Anmerkungen-Section (Template)
Referenzen
Referenzfehler: Es sind <ref>-Tags für die Gruppe „Abbildung“ vorhanden, jedoch wurde kein dazugehöriges <references group="Abbildung" />-Tag gefunden oder ein schließendes </ref> fehlt.
Referenzfehler: Es sind <ref>-Tags für die Gruppe „Tabelle“ vorhanden, jedoch wurde kein dazugehöriges <references group="Tabelle" />-Tag gefunden oder ein schließendes </ref> fehlt.